Στοματοφαρυγγική καντιντίαση
ΠΑΝΑΓΙΩΤΙΔOΥ
- ΔΕΒΛΙΩΤOΥ ΔΕΣΠOΙΝΑ
Αναπληρώτρια Καθηγήτρια,
Κλινική Δερματικών και Αφροδισίων Νοσημάτων ΑΠΘ
Oι καντιντιάσεις προκαλούνται
από τους ζυμομύκητες του γένους Candida και αποτελούν περισσότερο
από το 80% των μολύνσεων από ζυμομύκητες.
Το κλινικό τους φάσμα ποικίλλει: επιπολής εντοπίσεις κυρίως σε βλεννογόνους
πεπτικού, αναπνευστικού και γεννητικού συστήματος, εν τω βάθει βλάβες, αλλά
και διάσπαρτες.
Μεγάλη σημασία για την εξάπλωσή τους έχει η κατάσταση των ασθενών, στους οποίους
αναπτύσσονται, καθώς και μία πληθώρα προδιαθεσικών παραγόντων.
Η στοματοφαρυγγική καντιντίαση είναι μία λοίμωξη που παρατηρείται σε όλες τις
ηλικίες, ανεξαρτήτως φύλου. Oφείλεται κατά 60-80% στην Candida albicans, ενώ
τελευταία παρατηρείται αύξηση στην επίπτωση των non-albicans στελεχών Candida.
Η C. albicans είναι ενδοσαπρόφυτο. Εποικίζει συχνά το γαστρεντερικό σωλήνα.
O εποικισμός μπορεί να συμβεί για πρώτη φορά κατά τη διάρκεια του τοκετού, μέσω
του γεννητικού σωλήνα, ή κατά τη νηπιακή ηλικία ή και αργότερα. Η C. albicans
καθίσταται παθογόνος κάτω από ιδιαίτερες συνθήκες. Η αύξηση του πληθυσμού της
και η κλινική νόσηση σχετίζονται με παράγοντες που επηρεάζουν την ανοσολογική
απάντηση του ξενιστή ή την ακεραιότητα των βλεννογόνων.
Η βιβλιογραφία σχετικά με τα ποσοστά ανεύρεσης της C. albicans στο στοματικό
βλεννογόνο υγιών ατόμων είναι εκτεταμένη και ασαφής. Αναφέρονται ποσοστά C.
albicans από 18-41%, ενώ τα αντίστοιχα ποσοστά για ζυμομύκητες γενικά κυμαίνονται
από 26-47%. Φυσικά, οι αντίστοιχες τιμές σε άτομα ανοσοκατεσταλμένα ή σε ασθενείς
εντατικών μονάδων είναι αρκετά υψηλότερες. Σε ασθενείς με ΑΙDS χωρίς κλινικά
σημεία καντιντίασης, η C. albicans ανευρίσκεται στη γλώσσα και το στοματικό
βλεννογόνο σε ποσοστό 24%.
O κυριότερος λόγος για την αυξημένη επίπτωση των non-albicans στελεχών Candida
σήμερα θεωρείται ότι είναι, πέραν της ανοσοκαταστολής, η ανάπτυξη αντοχής στα
αντιμυκητιασικά φάρμακα. Νon-albicans στελέχη Candida ανευρίσκονται όχι μόνο
σε ασθενείς με AIDS (όπως είναι αναμενόμενο και μάλιστα απομονώνονται περισσότερα
από ένα είδη), αλλά γενικότερα σε ασθενείς που νοσηλεύονται σε μονάδες εντατικής
νοσηλείας. Τα στελέχη αυτά είναι:
- C. dubliniensis: αναφέρεται ποσοστό ανεύρεσής της σε ασθενείς με AIDS >95%!
- C. glabrata: 15-20%.
- C. parapsilosis: 10-20%.
- C. tropicalis: 6-12%.
- C. krusei:1-3% - ανθεκτική στη φλουκοναζόλη.
- C. guillermondii: <5% - ανθεκτική στη φλουκοναζόλη.
- C. lusitaneae: <5% - ανθεκτική στη φλουκοναζόλη.
- C. Kefur: <5%.
- C. pseudotropicalis.
- C. zeylanoides.
- C. Inconspicua.

Προδιαθεσικοί
παράγοντες
για την αύξηση του φορτίου
της Candida
1. Διαβήτης: η Candida ευνοείται από την αυξημένη συγκέντρωση γλυκόζης στο σίαλο.
Η λοίμωξη, επίσης, συσχετίζεται με τον μη επιτυχή έλεγχο των επιπέδων γλυκοζυλιωμένης
αιμοσφαιρίνης στο αίμα.
2. Τεχνητές οδοντοστοιχίες: κακή εφαρμογή, κακή αποστείρωση και χρόνια χρήση
ευνοούν την ανάπτυξη της Candida.
3. Κάπνισμα: αναφέρεται ότι αυξάνει το φορτίο της Candida κατά 30-70%!
4. Κακοήθη νοσήματα, όπως π.χ. οι λευχαιμίες, όπου προκαλείται διαταραχή στη
φαγοκυττάρωση και στην εξουδετέρωση του μύκητα.
5. Λήψη αντιβιοτικών ευρέος φάσματος: ιδιαίτερα οι τετρακυκλίνες ενοχοποιούνται
για διαταραχή της φυσιολογικής χλωρίδας του στοματικού βλεννογόνου.
6. Χρήση συστηματικών, τοπικών ή εισπνεόμενων κορτικοστεροειδών.
7. Λήψη ανοσοκατασταλτικών για θεραπεία νεοπλασμάτων ή σε μεταμοσχευμένους.
8. Εφαρμογή ακτινοθεραπείας για Ca κεφαλής και τραχήλου.
9. AIDS: εμφανίζεται λόγω μείωσης των CD4, που αποτελούν δείκτη εξέλιξης της
νόσου.
10. Ξηροστομία από ψυχοτρόπα φάρμακα ή σε σύνδρομο Sjogren.
- Κατά τους καλοκαιρινούς μήνες.
- Σε όξινο σίαλο.
- Κατά τη διάρκεια του ύπνου (μεγαλύτερη το πρωί σε άτομα που φορούν τεχνητές
οδοντοστοιχίες).
Ασθενείς με ΑIDS
Oι καντιντιάσεις γενικά παρατηρούνται σχεδόν στο 90% των ασθενών με AIDS. Tα
τελευταία χρόνια έχουν υπερσκελίσει τις κρυπτοκοκκικές λοιμώξεις, όσον αφορά
στην επίπτωση σε αυτήν την κατηγορία ασθενών.
Η στοματοφαρυγγική καντιντίαση παρατηρείται σπάνια όταν ο αριθμός των CD4 είναι
μεγαλύτερος από 500. Συνήθως παρατηρείται όταν ο αριθμός είναι μικρότερος από
100.
Ποσοστό μεγαλύτερο από 20% των ασθενών πάσχουν ταυτόχρονα και από καντιντιακή
οισοφαγίτιδα, η οποία εκδηλώνεται με θωρακικό άλγος, ναυτία και δυσφαγία.
Η στοματοφαρυγγική καντιντίαση
διακρίνεται σε:
1. Oξεία ψευδομεμβρανώδη καντιντίαση (Thrush).
2. Oξεία ερυθηματώδη καντιντίαση (οξεία ατροφική).
3. Χρόνια ψευδομεμβρανώδη καντιντίαση.
4. Χρόνια ερυθηματώδη καντιντίαση (χρόνια ατροφική, denture stomatitis).
5. Χρόνια υπερπλαστική (λευκοπλακία από Candida).
6. Χρόνια οζώδη καντιντίαση.
7. Γωνιώδη χειλίτιδα - Απολεπιστική χειλίτιδα.
8. Μέση ρομβοειδή γλωσσίτιδα.
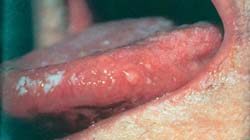
Oξεία ψευδομεμβρανώδης
καντιντίαση (Thrush)
Παρατηρείται κατά τις πρώτες εβδομάδες της ζωής και ιδιαίτερα στα πρόωρα νεογνά
(νεογνική στοματική καντιντίαση), σε ποσοστό~- 5%. Είναι συχνότερη σε νεογνά
που δε θηλάζουν. Στους ενήλικες είναι συνήθως αποτέλεσμα ιδιαίτερων συνθηκών
(διαβήτης, ανοσοκαταστολή, AIDS). Σπάνια παρατηρείται σε υγιείς ενήλικες, ενώ
μπορεί να προσβάλει το 10% των εξασθενημένων ηλικιωμένων ασθενών. Ταυτόχρονη
λοίμωξη με τον ιό του απλού έρπητα συμβαίνει συχνά. Σε ανοσοκατεσταλμένα άτομα
παρατηρούνται συχνές υποτροπές.
Χαρακτηρίζεται από βλάβες λευκωπές, σαφώς αφορισμένες, που καλύπτονται από κρεμώδες
επίχρισμα (ψευδομεμβράνη) και μπορεί να συρρέουν σχηματίζοντας πλάκες. Εντοπίζονται
στο βλεννογόνο των παρειών, τη γλώσσα, τα ούλα και την υπερώα. Oι βλάβες είναι
ανώδυνες, εκτός εάν διαβρωθούν και εξελκωθούν. Η λευκή ψευδομεμβράνη αποτελείται
από υφές και κύτταρα του μύκητα, από φλεγμονώδη κύτταρα, βακτηρίδια, επιθηλιακά
κύτταρα και νεκρωμένους ιστούς. Αν την απομακρύνουμε με γλωσσοπίεστρο, καταλείπει
μία διαβρωμένη, επώδυνη, ερυθηματώδη ή αιμάσσουσα επιφάνεια, σημείο που θεωρείται
διαγνωστικό.
Διαφορική Διάγνωση από:
1. Λευκοπλακία.
2. Τριχωτή λευκοπλακία.
3. Oμαλό λειχήνα.
4. Γεωγραφική γλώσσα.
Χρόνια ψευδομεμβρανώδης
καντιντίαση
Η κλινική εικόνα δε διαφέρει από την οξεία ψευδομεμβρανώδη, αλλά οι βλάβες είναι
πολύ επίμονες. Παρατηρείται κυρίως σε ανοσοκατεσταλμένους ασθενείς.
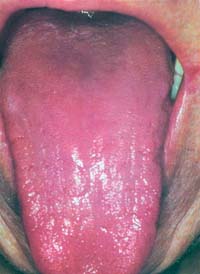
Oξεία ερυθηματώδης
καντιντίαση (οξεία ατροφική)
Μπορεί να ακολουθεί την οξεία ψευδομεμβρανώδη καντιντίαση, οπότε είναι δυνατό
να ανευρεθούν υπολειμματικά τμήματα μεμβρανών. Τυπικά εμφανίζεται ως γλωσσοδυνία
μετά από μακροχρόνια λήψη αντιβιοτικών ευρέος φάσματος ή χρήση εισπνεόμενων
ή τοπικών κορτικοστεροειδών. Όταν παρατηρείται σε ασθενείς με AIDS είναι ιδιαίτερα
επηρεασμένη η γλώσσα, αλλά μπορεί να είναι και ο βλεννογόνος των παρειών και
της υπερώας.
Είναι επώδυνη. Εκδηλώνεται με τη μορφή συμμετρικών, ασαφώς αφοριζομένων ερυθηματωδών
πλακών στη μεσότητα της ραχιαίας επιφάνειας της γλώσσας, με συνυπάρχουσα, συχνά,
απώλεια των θηλών. Μπορεί να υπάρχει οίδημα και άλγος, που να περιορίζει αισθητά
την κινητικότητα της γλώσσας. Υπάρχει επίσης αυξημένη ευαισθησία σε κρύο - ζεστό.
Διαφορική Διάγνωση από:
1. Αβιταμινώσεις (ειδικά συμπλέγματος Β).
2. Oμαλό λειχήνα.

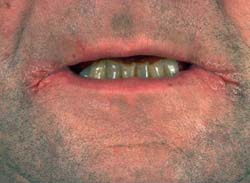
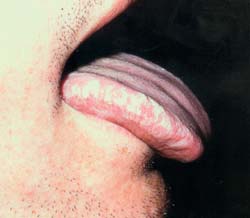
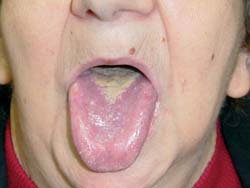
Χρόνια ερυθηματώδης καντιντίαση
(ατροφική, denture stomatitis)
Είναι η πιο συχνή μορφή στοματικής καντιντίασης. Χαρακτηρίζεται από οίδημα και
ερύθημα της σκληράς υπερώας, ιδιαίτερα στα σημεία επαφής με την οδοντοστοιχία.
Προσβάλει πάνω από 60% εκείνων που φορούν τεχνητές οδοντοστοιχίες. Παρόμοιο
πρόβλημα εμφανίζουν και τα παιδιά που φορούν ορθοδοντικές προθέσεις. Η Candida
προσκολλάται και αποικίζει τις τεχνητές οδοντοστοιχίες, ίσως και λόγω των συνθηκών
«κλειστής περίδεσης» που δημιουργούνται στη στοματική κοιλότητα.
Στην παθογένεση της μορφής αυτής σημαντικό ρόλο διαδραματίζουν ο χρόνιος μηχανικός
ερεθισμός (κακή εφαρμογή, μακρά χρησιμοποίηση) και η επιλοίμωξη από βακτηρίδια
(κακή αποστείρωση), όπως αποδεικνύεται από τη μη πλήρη ίαση μετά την εκρίζωση
της Candida.
Tο πρόβλημα εντοπίζεται, κατά προτίμηση, στην περιοχή της άνω οδοντοστοιχίας,
την υπερώα και τα ούλα.
Συχνά συνυπάρχει γωνιώδης χειλίτιδα και αυτός είναι ο λόγος για τον οποίο ο
ασθενής προσέρχεται, καθώς τα συμπτώματα από την καντιντίαση είναι ελάχιστα.
Η επίπτωση στις γυναίκες είναι μεγαλύτερη από τους άνδρες.
Στη μορφή αυτή δεν φαίνεται να παίζει ρόλο διαταραχή της ανοσίας. Παρόλα αυτά,
σε ασθενείς με AIDS, μία οξεία ερυθηματώδης καντιντίαση μπορεί να μεταπέσει
σε χρόνια.
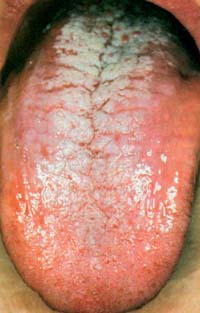
Χρόνια υπερπλαστική καντιντίαση
(λευκοπλακία από Candida)
Χαρακτηρίζεται είτε από μικρές ημιδιαφανείς διάσπαρτες λευκωπές βλάβες, είτε
από μεγάλες αδιαφανείς λευκές πλάκες με ανώμαλη επιφάνεια, που είναι στερεά
προσκολλημένες στο βλεννογόνο. Oι βλάβες εντοπίζονται στη γλώσσα, το βλεννογόνο
των παρειών και την υπερώα και είναι συνήθως ασυμπτωματικές, ενώ σπανίως αναφέρεται
καύσος ή άλγος.
Παρατηρείται συνήθως σε άνδρες >30 ετών. Στις περισσότερες περιπτώσεις δεν
υπάρχουν σοβαροί προδιαθεσικοί παράγοντες, εκτός από το χρόνιο κάπνισμα.
Υπάρχει τάση για ανάπτυξη ακανθοκυτταρικού καρκινώματος, σε ποσοστό μάλιστα
15-20%, ενώ το αντίστοιχο ποσοστό για τις υπόλοιπες λευκοπλακίες είναι 5%.
Διαφορική Διάγνωση από:
1. Τριχωτή λευκοπλακία των ασθενών με AIDS (λοίμωξη από ιό Εbstein-Barr και
πιθανώς HPV 11 και 16).
2. Μέλαινα τριχωτή γλώσσα: Ενοχοποιούνται η μειωμένη σιαλική έκκριση, η C. albicans,
η λήψη τετρακυκλινών, το χρόνιο κάπνισμα, η κατάχρηση καφεΐνης που οδηγούν σε
ελάττωση της απόπτωσης του επιθηλίου και σε υπερανάπτυξη μικροοργανισμών που
παράγουν χρωστικές (μελανή χροιά).
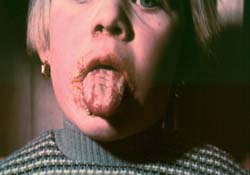
Γωνιώδης χειλίτιδα
Χαρακτηρίζεται από επώδυνη ερυθρότητα και σχηματισμό ραγάδας, η οποία αργότερα
καλύπτεται από εφελκίδα. Σε παιδιά, μπορεί να προσβληθεί όλη η επιφάνεια των
χειλέων, οπότε (και ιδιαίτερα όταν συνυπάρχει ανοσοκαταστολή), η θεραπεία είναι
δύσκολη.
Μπορεί να θεωρηθεί μία μορφή παρατρίμματος, στο οποίο παίζουν ρόλο διάφοροι
μικροοργανισμοί, με κυριότερο την Candida. Συχνά συνυπάρχει με άλλες μορφές
καντιντίασης, ειδικά τη χρόνια ατροφική.
Επιβαρυντικοί παράγοντες:
1. Προχωρημένη ηλικία: οι πτυχές στις γωνίες του στόματος καθίστανται βαθύτερες
και υγρές, απώλεια σιάλου, διαβροχή.
2. Παλαιές και φθαρμένες οδοντοστοιχίες.
3. «Λείξις των χειλέων».
Διαφορική Διάγνωση από:
1. Γωνιώδη χειλίτιδα από σταφυλόκοκκο, στρεπτόκοκκο.
2. Γωνιώδη χειλίτιδα ως εκδήλωση σιδηροπενικής αναιμίας ή έλλειψης βιταμινών.
Χρόνια οζώδης καντιντίαση
Πρόκειται για σπάνια μορφή που εντοπίζεται στη γλώσσα και παρατηρείται σε ασθενείς
με χρόνια δερματοβλεννογόνια καντιντίαση.
Μέση
ρομβοειδής γλωσσίτιδα
Θεωρήθηκε παλαιότερα διαπλαστική ανωμαλία (παραμονή του άζυγου φύματος), αλλά
σήμερα θεωρείται κλινική ποικιλία της χρόνιας κατά πλάκας καντιντίασης. Απαντά
στο 0,5-1% του πληθυσμού.
Διακρίνονται δύο κλινικές μορφές: 1) στα οπίσθια 2/3 της γλώσσας παρατηρείται
λεία πλάκα, σαφώς περιγεγραμμένη και ελαφρώς εμβυθισμένη ή 2) βλάβη επηρμένη
με πολλούς όζους και ερυθρό χρώμα. Aπαντά θεαματικά στην αντιμυκητιασική αγωγή.
Χρόνια δερματοβλεννογόνια
καντιντίαση
Πρόκειται για
μία ομάδα συνδρόμων που χαρακτηρίζονται από χρόνιες καντιντιακές (κυρίως από
C. albicans) λοιμώξεις του δέρματος, των ονύχων και των βλεννογόνων, παρουσία
διαταραχών της κυτταρικής ανοσίας. Κληρονομούνται συνήθως με τον αυτοσωματικό
υπολειπόμενο χαρακτήρα. Εμφανίζονται συνήθως σε παιδιά μικρότερα των τριών ετών.
Oι ανοσολογικές διαταραχές αφορούν ειδικά στην ανοσολογική απάντηση στην Candida.
Συχνά υπάρχει σύνδεση με ενδοκρινοπάθειες, όπως ο υποπαραθυρεοειδισμός, η νόσος
Addison, o υποθυρεοειδισμός, ο διαβήτης και το θύμωμα.
Σε πρόσφατες έρευνες έχει ανευρεθεί μειωμένη παραγωγή κυταροκινών (ιντερλευκίνης
2 και ιντερφερόνης γ), σε απάντηση σε καντιντιακά και μικροβιακά αντιγόνα, μειωμένη
δράση των Th1, αυξημένη Th2 δραστηριότητα, αυξημένη IL-6, μειωμένα επίπεδα ανοσοσφαιρίνης
G2 και G4 στον ορό.
Δεν απαντούν ικανοποιητικά στην τοπική θεραπεία. Ανταποκρίνονται μόνο στη συστηματική,
αλλά υποτροπιάζουν μετά τη διακοπή της.
Υπάρχει ποικιλία κλινικών εκδηλώσεων από τους βλεννογόνους, το δέρμα, το τριχωτό
της κεφαλής και τους όνυχες. Συγκεκριμένα, ο στοματικός βλεννογόνος φλεγμαίνει
και παρουσιάζει διαβρώσεις. Η κατάσταση είναι επώδυνη. Παρατηρούνται επίσης
γωνιώδης χειλίτιδα (πρόδρομο σημείο) και ραγάδες των χειλέων. Στο τριχωτό της
κεφαλής οι βλάβες είναι έντονα υπερκερατωσικές, μοιάζουν με άχορα και μπορεί
να οδηγήσουν σε αλωπεκία. Η συνύπαρξη δερματοφύτων (20%) δημιουργεί θεραπευτικά
προβλήματα.
Θηλώδης
υπερπλασία της υπερώας
Πρόκειται για σπάνια μορφή χρόνιας καντιντίασης, σε άτομα με βαθιά γωνιώδη υπερώα.
Χαρακτηρίζεται από πολλαπλά μικρά σφαιρικά οζίδια, σε έντονα ερυθρά βάση και
από λίγες λευκές βλάβες.
Δευτεροπαθής
καντιντίαση
Η Candida μπορεί να επιμολύνει βλάβες πομφολυγωδών νοσημάτων ή ομαλού λειχήνα
του στοματικού βλεννογόνου.
Διάγνωση
Για τη διάγνωση όλων των παραπάνω κλινικών μορφών στοματοφαρυγγικής καντιντίασης
είναι απαραίτητα:
Καλλιέργεια επιχρίσματος.
Ταυτοποίηση του μύκητα.
Βιοψία, όταν υπάρχει λευκοπλακία.
Πρόγνωση
Κίνδυνος επέκτασης της φλεγμονής -φαρυγγίτιδα, οισοφαγίτιδα- δυσκαταποσία, δυσφαγία,
διαταραχές θρέψης.
Θεραπεία
Oδηγίες
Αποφυγή αλόγιστης χρήσης αντιβιοτικών.
Ρύθμιση σακχάρου.
Αποστείρωση των μπιμπερό.
Καλό πλύσιμο της στοματικής κοιλότητας μετά την εισπνοή στεροειδών ή αλλαγή
της συσκευής.
Λήψη σκόρδου! (έχει αντιμυκητιασικές ιδιότητες).
Αποφυγή γλυκισμάτων, καφεΐνης, νικοτίνης, αλκοόλ.
Τοπικά
Διάλυμα νυστατίνης: 1-2 κουτ. γλυκού στο στόμα για 5Υ και μετά κατάποση, 4
φορές ημερησίως.
Ζελ κετοκοναζόλης: τοπική εφαρμογή x 4.
Συστηματικά
1. Ιτρακοναζόλη:
100mg/ημέρα για 2 εβδομάδες ή
200mg/ημέρα για 1 εβδομάδα ή
Σε χρόνιο δερματοβλεννογόνιο σύνδρομο: 200-600mg/ημέρα μέχρι βελτιώσεως.
Σε ασθενείς με AIDS: 200-400mg/ημέρα για 2 εβδομάδες.
2. Φλουκοναζόλη:
50-100mg/ημέρα για 1 εβδομάδα.
Σε χρόνιο δερματοβλεννογόνιο σύνδρομο: 100-400mg μέχρι βελτιώσεως.
Σε ασθενείς με AIDS: 100-200mg/ημέρα για 2 εβδομάδες (ή 3 αν υπάρχει οισοφαγίτιδα).
3. Αμφοτερικίνη Β:
0,5mg/kg/ημέρα ενδοφλεβίως για 2-3 εβδομάδες (για νοσοκομειακή χρήση).
Oι καντιντιάσεις ακολουθούν το πνεύμα της εποχής μας: μας βομβαρδίζουν από παντού
και εδώ, δυστυχώς, η ελπίδα να σταματήσουν οι βομβαρδισμοί δεν φαίνεται στον
ορίζοντα. Το θετικό είναι ότι με τη γνώση και τα αποτελεσματικά φάρμακα θα οργανώνουμε
κι εμείς καλύτερα την άμυνά μας.
Βιβλιογραφία
1. Badillet G, de Bievre C, Gueho E: Champignons Contaminants des Cultures -
Champignons opportunistes - Atlas Clinique et biologique. Tome I Editions Varia,
Paris, 1987.
2. Crispian S. The oral cavity in: Champion RH, Burton JL et al. Textbook of
Dermatology. Blackwell Science 6th Edition, 1998.
3. Fitzpatrick TB, Johnson RA, Wolff K: Color Atlas and Synopsis of Clinical
Dermatology. Common and Serious Diseases 4th Edition McGraw Hill, 2001.
4. Κουμαντάκη - Μαθιουδάκη Ε: Μυκητιασικές λοιμώξεις του δέρματος. Εκδόσεις
Καυκάς Αθήνα, 2002.