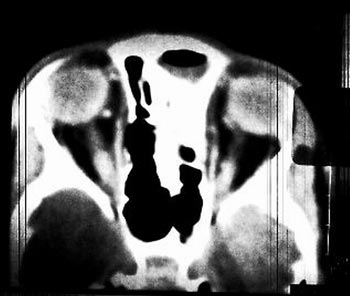
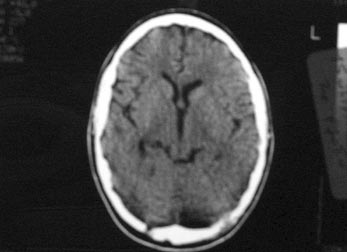
Εικόνα 1. CT (1o 24ωρο): Μετωπιαία κολπίτιδα με υδραερικό επίπεδο στον αριστερό μετωπιαίο κόλπο.
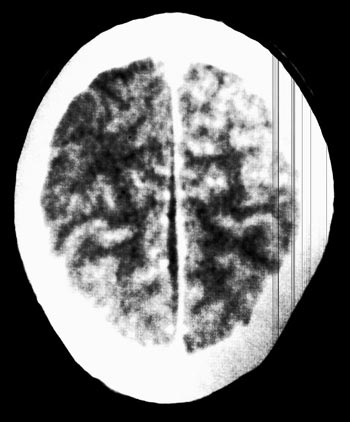
Εικόνα 2. CT (1o 24ωρο): Πιθανή συλλογή υγρού στην μεσοημισφαιρική σχισμή.
Εκτεταμένο
υποσκληρίδιο εμπύημα
μετά από παραρρινοκολπίτιδα
Δ.
Καρακαϊδός[1]
Ν. Προδρόμου[2]
Γ. Tριανταφυλλίδης[1]
Π. Ζώση[1]
Ζ. Τσέφλικα[1]
Χ. Καρής[1]
[1]Παιδιατρική Κλινική
Π.Γ.Ν. Νίκαιας - Πειραιά, "Άγιος Παντελεήμων"
[2]Νευροχειρουργική Κλινική Νοσοκομείου Παίδων "Αγία Σοφία"
Υποβλήθηκε:
15/10/2003
ΠΕΡΙΛΗΨΗ
Παρά τη σημαντική μείωση, τα τελευταία χρόνια, των ενδοκρανιακών επιπλοκών
των παραρρινοκολπίτιδων, αυτές εξακολουθούν να υφίστανται. Περιγράφεται περίπτωση
κοριτσιού 12 ετών με ιδιαίτερα εκτεταμένο υποσκληρίδιο εμπύημα μετά από οξεία
παραρρινοκολπίτιδα, που προέβαλε με status epilepticus. Συζητώνται τα διαγνωστικά
προβλήματα και ανασκοπείται η βιβλιογραφία ως προς την επιδημιολογία, την αιτιοπαθογένεια
και την αντιμετώπιση της νόσου. (Δελτ Α΄ Παιδιατρ Κλιν Πανεπ Αθηνών 2004, 51(1):71-77)
Λέξεις ευρετηριασμού: υποσκληρίδιο εμπύημα, παραρρινοκολπίτιδα, παιδική ηλικία.
ΕΙΣΑΓΩΓΗ
Η φλεγμονή των παραρρίνιων κόλπων αποτελεί συχνό ιατρικό πρόβλημα.[1,2] Τις
τελευταίες δεκαετίες, η χρήση των αντιβιοτικών, αν και δεν έχει μεταβάλει τη
συχνότητα των παραρρινοκολπίτιδων, είχε ως αποτέλεσμα την ελάττωση της βαρύτητας
και των επιπλοκών τους.[1,2] Οι ενδοκρανιακές επιπλοκές τους, αν και σπάνιες,
είναι οι σοβαρότερες και περιλαμβάνουν τη μηνιγγίτιδα, το επισκληρίδιο και υποσκληρίδιο
εμπύημα, το εγκεφαλικό απόστημα και τη θρομβοφλεβίτιδα του φλεβικού συστήματος.[1,3,4]
Αποτελούν επείγουσες καταστάσεις, που απαιτούν αυξημένη επαγρύπνηση για την
έγκαιρη διάγνωση και άμεση αντιμετώπισή τους.
ΠΕΡΙΓΡΑΦΗ ΠΕΡΙΠΤΩΣΗΣ
Περιγράφεται περίπτωση κοριτσιού ηλικίας 12 ετών, που μεταφέρθηκε στην κλινική
μας λόγω επεισοδίου σπασμών. Το παιδί παρουσίαζε από 48ώρου πυρετό έως 39,8ο
C και ρινική συμφόρηση. Το ατομικό και οικογενειακό ιστορικό αναφερόταν ελεύθερο.
Το επεισόδιο σπασμών στην έναρξή του ήταν εστιακό, με τονικοκλονικές κινήσεις
αριστερού άνω και κάτω άκρου, και ακολούθησε δευτερογενής γενίκευση με απώλεια
συνειδήσεως και επέκταση των τονικοκλονικών κινήσεων στο δεξιό ημιμόριο, με
μεγαλύτερη ένταση πάντοτε αριστερά. Το επεισόδιο που ξεπερνούσε σε διάρκεια
τα 60min, σταμάτησε μετά από χορήγηση διφαινυλοϋδαντοΐνης iv. Μετά από σύντομης
διάρκειας μετακριτική φάση, το παιδί ανέκτησε πλήρως τις αισθήσεις του, έχοντας
καλό επίπεδο συνείδησης και δεν παρουσίαζε παθολογικά ευρήματα κατά τη νευρολογική
εκτίμηση. Από τη λοιπή κλινική εξέταση ευρέθη ερυθρότητα παρισθμίων και ήπια
ρινική συμφόρηση. Η βυθοσκόπηση έδειξε μικρού βαθμού ασάφεια ορίων ρινικά και
η CT εγκεφάλου εδόθη χωρίς παθολογικά ευρήματα, εκτός από σημεία φλεγμονής των
ηθμοειδών και μετωπιαίων κόλπων (εικόνα 1). Η ΟΝΠ που έγινε μετά το αρνητικό
αποτέλεσμα της CT, έδειξε ΕΝΥ διαυγές με 60 κύτταρα κκχ (Π 60%, Λ 40%), σάκχαρο
ΕΝΥ 94mg% (σάκχαρο αίματος 133mg%), λεύκωμα ΕΝΥ 22,5mg%, άμεση χρώση κατά Gram
αρνητική. Ο λοιπός εργαστηριακός έλεγχος στην είσοδο ήταν ο ακόλουθος: Ht 38,7%,
Hb 13gr/dl, λευκά 16.200/mm3 (Π 90%, Λ 6%, Μ 4%), PLT 256.000/mm3 , CRP 294,5mg/L
, TKE 56mmHg/1h, σάκχαρο αίματος 133mg%, Ca 8,3mg%, P 4,3mg%, Mg 2mg%, K 3,4mEq/L,
Na 141mEq/L, Cl 103mEq/L, ουρία 30mg%, Cr 0,8mg%, κ/α αίματος στείρα, κ/α ΕΝΥ
στείρα. Το παιδί ετέθη σε iv αγωγή με κεφοταξίμη και ακυκλοβίρη. Το επόμενο
24ώρο, το παιδί άρχισε να παρουσιάζει προοδευτικά σημεία αυξημένης ενδοκράνιας
πίεσης (κεφαλαλγία, πάρεση οφθαλμοκινητικών συζυγιών, ασάφεια θηλών άμφω, ιδίως
ρινικά) και ημιπάρεση αριστερά. Η επανεκτίμηση της CT εγκεφάλου έδειξε εκτός
από σημεία ηθμοειδίτιδας και μετωπιαίας κολπίτιδας (εικόνα 1) και πιθανή συλλογή
υγρού στην μεσοημισφαιρική σχισμή (εικόνα 2). Στην αγωγή προσετέθη κλινδαμυκίνη
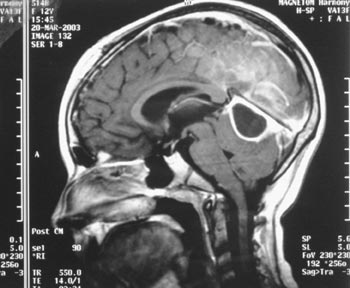
και έγινε MRI που επιβεβαίωσε την παραρρινοκολπίτιδα που αφορούσε ιγμόρειο,
μετωπιαίους, σφηνοειδείς κόλπους και ηθμοειδείς κυψέλες (εικόνα 3) και έδειξε
ιδιαίτερα εκτεταμένη συλλογή πύου στη μεσοημισφαιρική σχισμή και πάνω από τα
παρεγκεφαλιδικά ημισφαίρια (εικόνες 4, 5). Το παιδί διεκομίσθη σε νευροχειρουργικό
τμήμα. Η κατάσταση του παιδιού επιδεινώθηκε περαιτέρω, με προοδευτική πτώση
του επιπέδου συνείδησης και στη συνέχεια επανεμφάνιση σπασμών. Λόγω της επιβαρυμένης
κατάστασης της ασθενούς και της ιδιαίτερα μεγάλης έκτασης του υποσκληρίδιου
εμπυήματος, χρειάστηκε να γίνουν, για την πλήρη παροχέτευσή του, 3 χειρουργικές
επεμβάσεις: στο 3ο 24ωρο δεξιά βρεγματική κρανιοτομή και αφαίρεση του υποσκληρίδιου
εμπυήματος πάνω από το δεξιό ημισφαίριο και τη μεσοημισφαιρική σχισμή, στο 7ο
24ωρο διερεύνηση του οπισθίου βόθρου αριστερά με έκπλυση και παροχέτευση πύου
πάνω από τα παρεγκεφαλιδικά ημισφαίρια και στο 21ο 24ωρο επανεγχείρηση στον
οπίσθιο βόθρο, με επέκταση της κρανιοτομής δεξιά και παροχέτευση πύου από τη
μέση γραμμή και πάνω από το δεξιό παρεγκεφαλιδικό ημισφαίριο. Η κ/α πύου από
τη συλλογή ανέπτυξε streptococcus Μilleri. Mετά την πρώτη χειρουργική επέμβαση,
ακολούθησε προοδευτική βελτίωση της γενικής κατάστασης του παιδιού, με έλεγχο
των σπασμών από την 1η μετεγχειρητική ημέρα (4ο 24ώρο νοσηλείας), προοδευτική
υποχώρηση των νευρολογικών σημείων με πλήρη αποδρομή της ημιπάρεσης αριστερά
από το 12ο 24ωρο και υποχώρηση του πυρετού από το 15ο 24ωρο. Στην ασθενή χορηγήθηκαν
iv: πενικιλλίνη από το 4ο-17ο 24ωρο, χλωραμφαινικόλη από 4ο-20ο 24ωρο, ταζομπακτάμη
από 17ο-24ο 24ωρο και μεροπενέμη από 24ο-30ο 24ωρο. Ως αντισπασμωδική αγωγή
χρησιμοποιήθηκε αρχικά διφαινυλοϋδαντοΐνη, που αντικαταστάθηκε στη συνέχεια
από καρβαμαζεπίνη. Η αντιβιοτική και αντισπασμωδική αγωγή διεκόπη στο 30ο 24ώρο
λόγω πιθανής φαρμακευτικής αντίδρασης (επανεμφάνιση πυρετού από το 28ο 24ωρο
νοσηλείας που συνοδευόταν από εξάνθημα με χαρακτήρες φαρμακευτικού, με άμεση
υποχώρηση μετά τη διακοπή της αγωγής). Η ασθενής εξήλθε μετά από 6 εβδομάδες
νοσηλείας σε άριστη γενική κατάσταση, ενώ η CT που έγινε 2 μήνες μετά την πρώτη
επέμβαση ήταν χωρίς παθολογικά ευρήματα (εικόνα 6).


Εικόνα 1. CT (1o 24ωρο):
Μετωπιαία κολπίτιδα με υδραερικό επίπεδο στον αριστερό μετωπιαίο κόλπο.
Εικόνα 2. CT (1o 24ωρο):
Πιθανή συλλογή υγρού στην μεσοημισφαιρική σχισμή.
ΣΥΖΗΤΗΣΗ
Η φλεγμονή των παραρρίνιων κόλπων αποτελεί συχνό πρόβλημα στην παιδική ηλικία.
Περίπου 5-10% των λοιμώξεων του ανώτερου αναπνευστικού επιπλέκονται με παραρρινικολπίτιδα.[3]
Σε ασθενείς με "κοινό κρυολόγημα" βρέθηκαν σε αξονική τομογραφία μεταβολές
του βλεννογόνου των παραρρίνιων σε ποσοστό 87%.[5] Η συχνότητα της ενδοκράνιας
διαπύησης, ως επιπλοκή φλεγμονής των παραρρίνιων, έχει μειωθεί δραματικά τις
τελευταίες δεκαετίες. Στα περισσότερα κέντρα αναφοράς δεν παρουσιάζονται περισσότερα
από 3 περιστατικά κάθε χρόνο.[1,2] Η συχνότητα των ενδοκράνιων αποστημάτων στη
Μεγάλη Βρετανία υποτετραπλασιάστηκε κατά την περίοδο 1950-1980. Χωρίς αμφιβολία,
στα παραπάνω σημαντικό ρόλο έχει η ευρεία από του στόματος χρήση αντιβιοτικών,
όπως και η καλύτερη αντιμετώπιση των παραρρινοκολπίτιδων.[2]
Η συχνότερη μορφή ενδοκράνιας επιπλοκής γενικά, φαίνεται να ήταν πριν το 1990
το υποσκληρίδιο εμπύημα,[2,3,6] ενώ στις πιο πρόσφατα δημοσιευμένες σειρές είναι
το επισκληρίδιο εμπύημα και το εγκεφαλικό απόστημα.[2,4] Σημαντικό ρόλο στην
αλλαγή αυτή έχει η ευρεία από του στόματος χρήση αντιβιοτικών τα τελευταία χρόνια.[2]
Το εγκεφαλικό απόστημα παρουσιάζεται να είναι η συχνότερη μορφή σε αρκετές αμιγώς
παιδιατρικές σειρές, ενώ δεν λείπουν και σειρές με συχνότερο το επισκληρίδιο
ή το υποσκληρίδιο εμπύημα.[1] Υπολογίζεται ότι το 50-70% των περιπτώσεων υποσκληριδίου
εμπυήματος αποτελούν επιπλοκή παραρρινοκολπίτιδων.[8] Προσβάλλονται κυρίως άτομα
στη δεύτερη και τρίτη δεκαετία της ζωής τους,[2,3,6,7,8] με επικράτηση των αγοριών
στη δεύτερη δεκαετία.[1,3,4,8,9] Ενθαρρυντικό είναι ότι στις τελευταίες σειρές
υπάρχει μια τάση μείωσης του αριθμού των ατόμων κάτω των 20 ετών, πιθανόν εξαιτίας
της συχνότερης χρήσης αντιβιοτικών και της καλύτερης συμμόρφωσης στην αντιμετώπιση
των λοιμώξεων του αναπνευστικού, που παρουσιάζεται στις ηλικίες αυτές λόγω της
παρουσίας των γονέων.[2]
Ενδοκράνια διαπύηση παρουσιάζεται συχνότερα σε άτομα με ιστορικό χρόνιας κολπίτιδας.
Φαίνεται ότι αλλοιώσεις στο υποκείμενο οστούν και στο βλεννογόνο, όπως ουλώδεις
και πολυποειδείς βλάβες, παρουσιάζουν, λόγω μείωσης της διείσδυσης των αντιβιοτικών,
τη δυσκολότερη αντιμετώπιση της φλεγμονής.[2]
Ενδοκράνια διαπύηση παρουσιάζεται συχνότερα μετά από μετωπιαία κολπίτιδα και
ηθμοειδίτιδα.[1,4,7] Η επέκταση της φλεγμονής ενδοκράνια, μπορεί να γίνει με
άμεσο ή συνηθέστερα, με έμμεσο τρόπο:[2,3,4]
Οι μετωπιαίοι, οι ηθμοειδείς και οι σφηνοειδείς κόλποι αποτελούν τμήμα της βάσης
του κρανίου που έρχεται σε άμεση επαφή με τη σκληρά μήνιγγα. Φλεγμονή του κόλπου
μπορεί να προκαλέσει οστεομυελίτιδα, με διάβρωση του οστού και άμεση επέκταση
της φλεγμονής στον επισκληρίδιο χώρο.[2,4] Ο παραπάνω τρόπος παρουσιάζεται κυρίως
σε μετωπιαία κολπίτιδα. Άμεση επέκταση μπορεί να γίνει σπανιότατα μέσω συγγενούς
ή επίκτητης επικοινωνίας όπως εγκεφαλοκήλη, κάταγμα και όγκο.[2]
Η θρομβοφλεβίτιδα των φλεβών που έχουν σχέση με τους παραρρίνιους κόλπους αποτελεί
τον κύριο τρόπο ενδοκράνιας διασποράς.[2,3,4] Οι φλέβες που διαπερνούν το τοίχωμα
των κόλπων που σχηματίζονται από οστά με διπλόη, όπως ο μετωπιαίος και ο σφηνοειδής,
δεν έχουν βαλβίδες και επικοινωνούν με το φλεβικό δίκτυο της σκληράς, του κρανίου
και του οφθαλμικού κόγχου. Η επέκταση της θρομβοφλεβίτιδας και των σηπτικών
εμβόλων είναι εύκολη, καθώς ούτε το ενδοκράνιο φλεβικό δίκτυο έχει βαλβίδες.
Μηνιγγίτιδα και θρόμβωση του σηραγγώδους κόλπου συνήθως συσχετίζεται με ηθμοειδίτιδα
και σφηνοειδίτιδα. Μικρές φλέβες και χώροι γύρω από τα οσφρητικά νημάτια προσφέρουν
μια επιπλέον επικοινωνία με το δίκτυο της σκληράς και τον υπαραχνοειδή χώρο
και οδηγούν σε μηνιγγίτιδα. Φλεγμονή του οφθαλμικού κόγχου μετά ηθμοειδίτιδα
μπορεί να οδηγήσει σε θρομβοφλεβίτιδα των οφθαλμικών φλεβών, που με τη σειρά
τους μπορούν να προκαλέσουν θρόμβωση του σηραγγώδους κόλπου.[2]
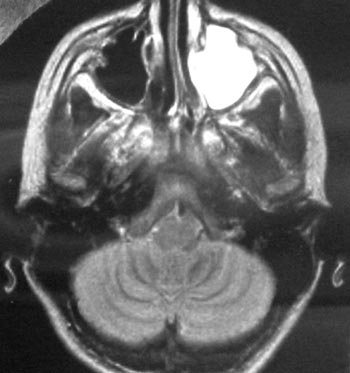
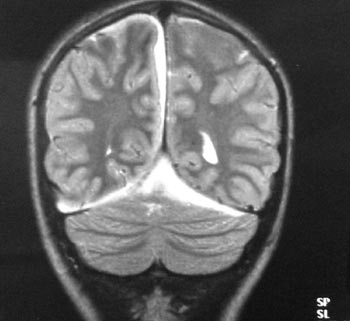
Εικόνα 3. MRI (3ο 24ωρο):
εκτεταμένη συλλογή πύου στο αριστερό ιγμόρειο.
Εικόνα 4. MRI (3ο
24ωρο): εκτεταμένη συλλογή πύου στη μεσοημισφαιρική σχισμή και πάνω από τα παρεγκεφαλιδικά
ημισφαίρια.
Τα
παραπάνω εξηγούν το γεγονός ότι είναι δυνατόν η εντόπιση της συλλογής να είναι
σε περιοχή που δε γειτνιάζει με τον φλεγμαίνοντα κόλπο, και ότι συχνά παρουσιάζονται
στον ίδιο ασθενή περισσότερες από μια επιπλοκές.[2,3]
Η διάγνωση της ενδοκράνιας διαπύησης πρέπει να υπάρχει στη διαφορική διάγνωση
του κλινικού ιατρού. Το υποσκληρίδιο εμπύημα μετά από παραρρινοκολπίτιδα μπορεί
να παρουσιασθεί με 4 κατηγορίες συμπτωμάτων: α) με αυτά που οφείλονται στην
παραρρινοκολπίτιδα (ήπια κεφαλαλγία, πυρετός), β) με αυξημένη ενδοκράνια πίεση
(έντονη κεφαλαλγία, έμετοι, επηρεασμένο επίπεδο συνείδησης), γ) με μηνιγγικό
ερεθισμό (αυχενική δυσκαμψία και δ) με εστιακά νευρολογικά ελλείμματα.[8] Η
παραρρινοκολπίτιδα που προηγείται δεν παρουσιάζει συχνά στα παιδιά τυπικά συμπτώματα,
η προβολή της πολλές φορές είναι ήπια και η διάγνωσή της διαφεύγει όπως συνέβη
και στην περίπτωσή μας.[2,9] Η προβολή των επιπλοκών της συνήθως με συμπτώματα
μη ειδικά, όπως πυρετός, κεφαλαλγία και έμετοι,[1,6] οδηγεί πολλές φορές σε
έναρξη από του στόματος αντιβιοτικής αγωγής που τροποποιεί την πορεία της νόσου
και καθυστερεί την κλινική εμφάνισή της.[1,2,7,8] Νευρολογικά συμπτώματα όπως
ημιπάρεση, σπασμοί και επηρεασμένο επίπεδο συνειδήσεως, συχνά καθυστερούν να
εμφανιστούν και παρουσιάζονται σε προχωρημένα στάδια της νόσου.[1,4,6] Αυξημένοι
δείκτες φλεγμονής σε παραρρινοκολπίτιδα που δεν ανταποκρίνεται στη χορήγηση
αντιβιοτικών, εγείρουν υποψίες ενδοκράνιας διαπύησης.[2] H διάγνωση του υποσκληριδίου
εμπυήματος είναι αρκετά πιθανή σε περιπτώσεις νεαρών εφήβων με πυρετό, που παρουσιάζουν
νευρολογικές ανωμαλίες και συμπτώματα ή σημεία παραρρινοκολπίτιδας.[8] Η ΟΝΠ
πρέπει να γίνεται μόνο σε ασθενείς ύποπτους για μηνιγγίτιδα, αφού πρώτα έχει
προηγηθεί CT.[1,2] Στις περιπτώσεις που ανευρίσκεται εστιακή ενδοκράνια συλλογή,
η ΟΝΠ όχι μόνο αναγκαία δεν είναι, αλλά και δυνητικά επικίνδυνη λόγω της πιθανότητας
εγκολεασμού.[1,2]
Αν και υπάρχουν αντικρουόμενες απόψεις ως προς την αναγκαιότητα απεικονιστικών
μεθόδων στη διάγνωση της παραρρινοκολπίτιδας,[2,3] αυτές θεωρούνται αναγκαίες
όταν υπάρχει υποψία επέκτασης της φλεγμονής εκτός των κόλπων, ώστε να διαπιστωθεί
αν υπάρχει διασπορά ενδοκράνια, στον οφθαλμικό κόγχο ή βαθιά στο πρόσωπο και
να καθοριστεί η αναγκαιότητα, όπως και η μέθοδος της χειρουργικής αντιμετώπισης.
Οι απεικονιστικές μέθοδοι που χρησιμοποιούνται στις μέρες μας είναι η CT και
η MRI.[2,3,8] Και οι δύο προσφέρουν ικανοποιητική απεικόνιση των γειτονικών
μαλακών μορίων. Η CT προσφέρει καλύτερη απεικόνιση των οστών και μεγαλύτερη
αντίθεση αέρα-οστού και αέρα-μαλακών μορίων. Είναι φθηνότερη και πιο εύκολα
προσιτή, αφού μπορεί να γίνει στα περισσότερα κέντρα. Μειονεκτήματά της είναι
η έκθεση σε ιονίζουσα ακτινοβολία και η απαραίτητη χρήση ιωδιούχου σκιαγραφικού
προκειμένου να αυξηθούν οι διαγνωστικές της δυνατότητες. Η MRI προσφέρει καλύτερη
απεικόνιση των μαλακών μορίων, έχει δυνατότητα ανασυνδυασμού των εικόνων σε
διαφορετικά επίπεδα χωρίς επιπρόσθετη τοποθέτηση του ασθενούς, δεν απαιτεί ιωδιούχο
σκιαγραφικό και δεν εκτίθεται ο ασθενής σε ιονίζουσα ακτινοβολία. Έχει τη δυνατότητα
απεικόνισης των αγγείων, τόσο των αρτηριών με τη χρήση της μαγνητικής αγγειογραφίας
(MRA), όσο και των φλεβών με τη μαγνητική φλεβογραφία (MRV). Τα παραπάνω την
κάνουν εξέταση εκλογής στη διερεύνηση του οφθαλμικού κόγχου και του σηραγγώδους
κόλπου.[2] Μειονεκτεί σε ό,τι αφορά την απεικόνιση των οστών, το κατά πολύ μεγαλύτερο
κόστος και τη μικρότερη διάθεσή της. Αντένδειξη στη χρήση της αποτελεί η ύπαρξη
βηματοδότη ή μεταλλικού ξένου σώματος.
Η απεικόνιση των παραρρίνιων πρέπει να επιδιώκεται στα πλαίσια διερεύνησης της
πηγής της φλεγμονής.[1]
Παρά τη σημαντική συμβολή του απεικονιστικού ελέγχου, το κλινικό κριτήριο δεν
πρέπει ποτέ να παραβλέπεται: η αρχική CT αναφέρεται ότι μπορεί να είναι φυσιολογική
σε ποσοστό μεγαλύτερο του 50% των ασθενών.[8,9] Στις περιπτώσεις που υπάρχει
ισχυρός δείκτης υποψίας από την κλινική εικόνα, όπως στην περίπτωσή μας, απαιτείται
επανάληψη του απεικονιστικού ελέγχου ή και διενέργεια MRI.[1,8,9] Η "εν
αιθρία" εμφάνιση πυρετού, σπασμών και επιβάρυνσης της συνολικής κατάστασης
του ασθενούς, οδηγεί με μεγάλη βεβαιότητα στη διάγνωση του επισκληρίδιου εμπυήματος,
αν αποκλειστεί η πιθανότητα της μηνιγγίτιδας.[2,8,9]
Η θεραπεία στοχεύει στην αντιμετώπιση της ενδοκράνιας συλλογής, αλλά και της
φλεγμονής των παραρρίνιων.[1,2] Διακρίνεται σε συντηρητική και χειρουργική.[2,4]
Η χορήγηση ενδοφλεβίως υψηλών δόσεων αντιβιοτικών πρέπει να αρχίζει άμεσα.[2,3,4]
Η επιλογή του αντιβιοτικού θα γίνει βάσει τόσο των πιθανών παθογόνων, όσο και
της δυνατότητας των αντιβιοτικών να διαπεράσουν τον αιματοεγκεφαλικό φραγμό
και να έχουν ικανοποιητικές συγκεντρώσεις στους φλεγμαίνοντες ιστούς. Είδη στρεπτόκοκκου,
όπως στην περίπτωσή μας, και αναερόβιοι μικροοργανισμοί αποτελούν τα συχνότερα
παθογόνα, ακολουθούμενα από το χρυσίζοντα σταφυλόκοκκο και Gram αρνητικούς μικροοργανισμούς.[1,7,9]
Αναερόβιοι μικροοργανισμοί, μόνοι ή σε συνδυασμό, απομονώνονται σε ποσοστά που
σε μερικές σειρές ξεπερνούν το 40%.[2,4] Στο 20% δεν απομονώνεται κάποιος μικροοργανισμός
ενώ στο 14% δύο ή περισσότεροι.[1] Πολλοί από τους μικροοργανισμούς παράγουν
β-λακταμάση. Συνήθη χρησιμοποιούμενα αντιβιοτικά είναι η τρίτης και τέταρτης
γενιάς κεφαλοσπορίνες, η πενικιλλίνη, η πενικιλλινάση ανθεκτική πενικιλλίνη
όπως η ναφκιλλίνη, η κλινδαμυκίνη ή η μετρονιδαζόλη.[1,2,4,7] Ο συνδυασμός τρίτης
γενιάς κεφαλοσπορίνης, πενικιλλινάσης ανθεκτικής πενικιλλίνης όπως η ναφκιλλίνη
και κλινδαμυκίνης καλύπτει όλα τα πιθανά παθογόνα και έχει καλές συγκεντρώσεις.[2]
Η σταδιακή αποκατάσταση των φραγμών με τη μείωση της φλεγμονής καθιστά την από
του στόματος αγωγή ανεπαρκή να πετύχει ικανοποιητικές στάθμες αντιβιοτικών και
επομένως είναι αναγκαίο η ενδοφλέβια αγωγή να δοθεί για διάστημα τουλάχιστον
4 και μερικές φορές έως και 8 εβδομάδων.[1,2,4]
Όταν καθοριστεί η ακριβής θέση της διαπυήσεως, διενεργείται η κατάλληλη χειρουργική
επέμβαση. Πολλές φορές διενεργείται στον ίδιο χρόνο και επέμβαση στους παραρρίνιους,
η οποία μπορεί, εκτός του κλασσικού τρόπου, να γίνει και ενδοσκοπικά.[2,3] Δεν
υπάρχει ομοφωνία στη βιβλιογραφία ως προς τη χρησιμοποιούμενη χειρουργική μέθοδο,
ιδίως στις περιπτώσεις υποσκληρίδιου εμπυήματος. Η κρανιοτομή, όπως και οι πολλαπλές
κρανιοανατρήσεις, έχουν χρησιμοποιηθεί.1 Η ακριβής εντόπιση της συλλογής με
τη CT και την MRI βοηθά στην επιλογή της καταλληλότερης για την περίπτωση μεθόδου.
Η ριζική αντιμετώπιση της ενδοκράνιας συλλογής είναι πολλές φορές δύσκολη και
απαιτεί επανειλημμένες παροχετεύσεις.[1] Στην ασθενή μας, η παροχέτευση του
εμπυήματος έγινε σε 3 χρόνους, λόγω της μεγάλης έκτασης του εμπυήματος σε χώρους
με δυσχερή επικοινωνία εξαιτίας της φλεγμονής, αλλά και της επιβαρημένης γενικής
κατάστασης που δεν επέτρεπε εκτεταμένους και μεγάλης διάρκειας χειρισμούς.
Η πρόοδος στις διαγνωστικές μεθόδους με την είσοδο της CT, αλλά και η ευρεία
χρήση των αντιβιοτικών, είχαν ως αποτέλεσμα η θνητότητα να μειωθεί τα τελευταία
χρόνια σε ποσοστά μικρότερα του 10%, έναντι ποσοστών μεγαλύτερων του 40% τη
δεκαετία του '50.[1,2,4,6,7] Ανάλογη μείωση παρατηρείται και στη μακροχρόνια
νοσηρότητα, με παρουσία νευρολογικών επιπλοκών όπως ημιπάρεση, επιληψία, διαταραχές
λόγου, σε ποσοστό 13%-20% έναντι 45% πριν το 1970.[1,2,9] Τα παιδιά έχουν γενικά
καλύτερη πρόγνωση. Στις πρόσφατα δημοσιευμένες παιδιατρικές σειρές αναφέρεται
μόνο ένας θάνατος σε σύνολο 56 περιπτώσεων παιδιών.1 Όλοι οι ασθενείς που παρουσίασαν
επεισόδιο σπασμών πρέπει να παρακολουθούνται μακροχρόνια, αφού έχει αναφερθεί
υποτροπή των σπασμών ακόμα και μετά διάστημα 10 ετών.[10]
Εικόνα 5. ΜRI (3o 24ωρο):
υποσκληρίδια συλλογή πύου μεταξύ παρεγκεφαλίδας και σκηνιδίου.
Εικόνα 6. CT (2 μήνες
μετά): χωρίς παθολογικά ευρήματα.
ΣΥΜΠΕΡΑΣΜΑΤΑ
Οι ενδοκράνιες επιπλοκές των παραρρινοκολπίτιδων, όπως το υποσκληρίδιο εμπύημα,
παρά τη σημαντική μείωση της συχνότητάς τους τα τελευταία χρόνια, εξακολουθούν
να υφίστανται. Απαιτούν αυξημένο δείκτη υποψίας από τον κλινικό ιατρό, καθώς
πολλές φορές η προβολή τους στα αρχικά στάδια γίνεται με μη ειδικά συμπτώματα
και παραλλάσσεται από τη χρήση αντιβιοτικών. Ο απεικονιστικός έλεγχος θα επιβεβαιώσει
την κλινική υποψία, αφού ληφθούν υπόψη οι δυνατότητες κάθε μεθόδου. Επανάληψη
του απεικονιστικού ελέγχου απαιτείται σε έντονη κλινική υποψία. Η έγκαιρη αντιμετώπιση
με συνδυασμό χορήγησης αντιβιοτικών και χειρουργικών μέτρων, επιτρέπει τη μείωση
της θνησιμότητας και της νοσηρότητας των σοβαρών αυτών καταστάσεων.
Extensive
subdural empyema complicating sinusitis
D. Karakaidos, F. Prodromou, G. Triantafyllidis, P. Zosi, Z. Tseflika, C. Karis
(Ann Clin Paediatr Univ Atheniensis 2004, 51(1): 71-77
Intracranial complications of sinusitis continue to exist despite the reduction in number of cases, during the last decade. A case of a 12 year old girl with an extensive subdural empyema following sinusitis and clinically expressed by high fever and status epilepticus is decsribed. Diagnostic issues are discussed and the relevant literature is reviewed regarding its epidemiology, pathogenesis and treatment.
Key words: subdural empyema, sinusitis, childhood.
ΒΙΒΛΙΟΓΡΑΦΙΑ
1. Kwang-Ong Y, Tan HKK. Int J Pediatr Otorhinolaryngol 2002, 66:49-54.
2. Gallagher RM, Gross CW, Phillips CD. Suppurative Intracranial Complications
of Sinusitis. Laryngoscope 1998, 108:1635-42.
3. Altman KW, Austin MB, Tom LWC, Knox GW. Complications of frontal sinusitis
in adolescents: case presentations and treatment options. Int J Pediatr Otorhinolaryngol
1997, 41:9-20.
4. Giannoni CM, Stewart MG, Alford EL. Intracranial Complications of Sinusitis.
Laryngoscope 1997, 107:863-7.
5. Gwaltney JM. Acute community-acquired sinusitis. Clin Infect Dis 1996, 23:1209-25.
6. Singh B, Dellen JV, Ramjettan S, Maharaj TJ. Sinogenic intracranial complications.
J Laryngology Otol 1995, 109:945-50.
7. Jones RL, Violaris NS, Chavda SV, Pahor AL. Intracranial complications of
sinusitis: the need for aggressive management. J Laryngology Otol 1995, 109:1061-2.
8. Skeleton R, Maixner W, Issacs D. Sinusitis-induced subdural empyema. Arch
Dis Child 1992, 67:1478-80.
9. Rosenfeld EA, Rowely AH. Infectious Intracranial Complications of Sinusitis,
others than Menigitis in Children: 12-Year Review. Clin Infect Dis 1994, 18:750-4.
10. Jones NS, Walker JL, Bassi S, Jones T, Punt J. The intracranial complications
of rhinosinusitis: can be prevented? Laryngoscope 2002, 112:59-63.