
ΣΧΗΜΑ 2
ΕΠΙΚΑΙΡΑ
ΘΕΜΑΤΑ ΙII
ΣΥΝΤΟΝΙΣΤΡΙΑ: Π.
ΝΙΚΟΛΑΪΔΟΥ
NEΩΤΕΡΑ ΣΤΙΣ ΜΕΤΑΜΟΣΧΕΥΣΕΙΣ
ΜΥΕΛΟΥ ΤΩΝ ΟΣΤΩΝ
Σ. Κωσταρίδου
Η ιδέα των μεταμοσχεύσεων
τίθεται το 1891 με τη χορήγηση μυελού των οστών από το στόμα, αλλά, καθώς οι
θεραπευτικές προσπάθειες που ακολουθούν δεν έχουν αποτέλεσμα, σχεδόν εγκαταλείπονται
και περνούν στην προϊστορία (πίνακας 1).
Η πρωτόλεια αυτή ιδέα βρίσκει πειραματική εφαρμογή μετά τη ρίψη της ατομικής
βόμβας στη Χιροσίμα και το Ναγκασάκι, όταν οι άνθρωποι πέθαιναν από απλασία
του μυελού των οστών και στο πειραματικό μοντέλο της απλασίας φάνηκε ότι η αιμοποίηση
μπορούσε να αποκατασταθεί, εφόσον είχε προστατευθεί από την ακτινοβολία το μηριαίο
οστούν και ο σπλήνας (πίνακας 1).
Στα 50 έτη που ακολουθούν, η μεταμόσχευση βρίσκει κλινική πλέον εφαρμογή σε
μια σειρά νοσημάτων, αιματολογικών και μη, κακοήθων και μη, με πρώτα εξ' αυτών
τις λευχαιμίες και τις ανοσοανεπάρκειες.
1.
Βασικές αρχές της μεταμόσχευσης
Με τα σημερινά δεδομένα, στις μεταμοσχεύσεις μυελού των οστών υπήρξαν αλλαγές
και πλέον γίνεται μεταμόσχευση αρχέγονων αιμοποιητικών κυττάρων. Και αυτό γιατί;
Διότι γνωρίζουμε ότι τα κύτταρα προς μεταμόσχευση είναι τα αρχέγονα αιμοποιητικά,
τα οποία έχουν τη δυνατότητα τόσο της αναπαραγωγής και αυτοανανέωσης, όσο και
της διαφοροποίησης και πολυδυναμίας. Επομένως, μπορούν να συντηρήσουν την αιμοποίηση
ενός οργανισμού δια βίου (πίνακας 2).
Τα κύτταρα αυτά αναγνωρίζονται, γιατί φέρουν στην επιφάνειά τους το αντιγόνο
CD34, μετρώνται σε σύντομο χρονικό διάστημα και είναι γνωστές οι ποσότητες κυττάρων
που χρειάζονται για μια επιτυχή εγκατάσταση του μοσχεύματος (>5x106/Kg ΒΣ
λήπτη για τις αλλογενείς μεταμοσχεύσεις και >3x106/Kg ΒΣ λήπτη για τις αυτόλογες).
Αποκλειστική πηγή αρχέγονων αιμοποιητικών κυττάρων αρχικά θεωρείτο ο μυελός
των οστών. Σήμερα είναι γνωστό ότι επιτυχώς συλλέγονται αρχέγονα κύτταρα και
από το περιφερικό αίμα με κυτταραφαιρέσεις, ενώ το ομφαλοπλακουντιακό αίμα παραμένει
διαχρονικά πολύτιμη εναλλακτική πηγή αρχέγονων αιμοποιητικών κυττάρων.
Δότες αρχέγονων αιμοποιητικών κυττάρων, κατά σειρά καταλληλότητας, θεωρούνται:
1. Ιστοσυμβατός αδελφός δότης
2. Από τους εναλλακτικούς δότες κατά σειρά επίσης καταλληλότητας:
α. Μη συγγενείς, ιστοσυμβατοί (δεξαμενές δοτών).
β. Συγγενείς, φαινοτυπικά ιστοσυμβατοί, ή με ένα αντιγόνο διαφορά.
γ. Απλοταυτόσημοι συγγενείς, κυρίως γονείς.
Πριν από κάθε μεταμόσχευση, ακόμη και όταν πρόκειται για καλόηθες νόσημα, χρειάζεται
να χορηγηθεί στο λήπτη ισχυρό χημειοθεραπευτικό σχήμα, το λεγόμενο προπαρασκευαστικό
σχήμα και αυτό:
1. Για να δημιουργηθεί "χώρος" για την εγκατάσταση του μοσχεύματος.
2. Για να μειωθεί, μέχρι εξαφανίσεως, ο ανοσολογικός μηχανισμός του λήπτη και
να μην απορριφθεί το μόσχευμα.
3. Για να καταστραφούν τα κακοήθη υπολειμματικά κύτταρα του λήπτη, όταν αυτός
μεταμοσχεύεται για κακόηθες νόσημα.
Μέχρι σήμερα θέλαμε τα προπαρασκευαστικά σχήματα να είναι πολύ ισχυρά - μυελοκαταστροφικά
- μυελοαφανιστικά, γιατί πιστεύαμε ότι βασική προϋπόθεση για τη σταθερή λειτουργία
του μοσχεύματος, μετά από αλλογενή μεταμόσχευση, αποτελούσε η πλήρης αποκατάσταση
αιμοποίησης τύπου δότη, αυτό που αποκαλείται πλήρης μυελική χίμαιρα.
Σήμερα είναι γνωστό ότι η συνύπαρξη κυττάρων δότη και λήπτη, που αποκαλείται
μικτή μυελική χίμαιρα, μπορεί να είναι συμβατή με μακράς διάρκειας επιβίωση
και μάλιστα χωρίς νόσο. Παράδειγμα αποτελεί το εύρημα ότι το 10% των μεταμοσχευθέντων
ασθενών με μεσογειακή αναιμία διατηρεί, έως και 10 χρόνια μετά τη μεταμόσχευση,
μικτή μυελική χίμαιρα όχι μόνο χωρίς να απορρίπτει το μόσχευμα, αλλά διατηρώντας
και ικανοποιητικά επίπεδα αιμοσφαιρίνης χωρίς μεταγγίσεις. Με βάση τα ανωτέρω
αναζητείται η χρυσή τομή στα προπαρασκευαστικά σχήματα, δηλαδή αναζητώνται σχήματα
λιγότερο μυελοτοξικά, περισσότερο ανοσοκατασταλτικά, σχήματα καλά ανεκτά, ικανά
να επιτυγχάνουν μικτή μυελική χίμαιρα, η οποία να διατηρεί μακρά αιματολογική
ύφεση χωρίς τον κίνδυνο απόρριψης.
Συνταρακτική θεωρείται στο χώρο της αιματολογίας και των μεταμοσχεύσεων η γνώση
των τελευταίων ετών για τη πολυδυναμικότητα και την πλαστικότητα των αρχέγονων
κυττάρων και συγκεκριμένα των αιμοποιητικών. Κυριολεκτούν οι όροι δόγμα και
αίρεση.
| ΠΙΝΑΚΑΣ
1 ΠΡΟΪΣΤΟΡΙΑ ΜΕΤΑΜΟΣΧΕΥΣΕΩΝ ΜΥΕΛΟΥ ΤΩΝ ΟΣΤΩΝ (ΜΟ) 1891-1944 |
| 1891 Brown-Sequard
και D Arsenaval: χορήγηση ΜΟ από το στόμα 1937 Schretzenmayr: χορήγηση ΜΟ σε ασθενείς που έπασχαν από παρασιτικές λοιμώξεις 1939 Osgood: χορήγηση ΜΟ ενδοφλεβίως 1944 Bernard: χορήγηση ΜΟ ενδομυελικά ΔΕΚΑΕΤΙΑ 1950 ΙΣΤΟΡΙΚΗ ΠΕΡΙΟΔΟΣ ΤΩΝ ΜΕΤΑΜΟΣΧΕΥΣΕΩΝ ΜΟ Jakobson και συν.: σε ποντίκια που δέχτηκαν ακτινοβολία, η οποία προκάλεσε μη αναστρέψιμη βλάβη του ΜΟ, η αιμοποίηση απεκαθίστατο, εφόσον είχε προστατευθεί το μηριαίο οστούν ή ο σπλήνας. Lorenz και συν.: σε ποντίκια που δέχτηκαν ακτινοβολία, η οποία προκάλεσε μη αναστρέψιμη βλάβη του ΜΟ, η αιμοποίηση αποκαταστάθηκε με μετάγγιση ΜΟ από συγγενή ποντίκια. |
| ΠΙΝΑΚΑΣ
2 ΜΕΤΑΜΟΣΧΕΥΟΜΕΝΑ ΚΥΤΤΑΡΑ |
| Αρχέγονα αιμοποιητικά
κύτταρα (Stem cells) Πληρούν τις κάτωθι προϋποθέσεις: 1. Έχουν την ικανότητα αναπαραγωγής - αυτοανανέωσης, έτσι ώστε ο αριθμός τους να διατηρείται σταθερός εφ' όρου ζωής. 2. Έχουν τη δυνατότητα διαφοροποίησης, δηλαδή παραγωγής περισσότερο ώριμων κυττάρων, που με τη σειρά τους θα δώσουν νέα, ωριμότερα κύτταρα. 3. Έχουν την ικανότητα πολυδυναμίας, δηλαδή παραγωγής απογόνων που ανήκουν σε περισσότερες από μία αιμοποιητικές σειρές. |
| ΠΙΝΑΚΑΣ
3 ΚAKOHΘΗ ΑΙΜΑΤΟΛΟΓΙΚΑ ΝΟΣΗΜΑΤΑ ΣΤΑ ΟΠΟΙΑ ΕΧΕΙ ΕΝΔΕΙΞΗ Η ΜΕΤΑΜΟΣΧΕΥΣΗ |
| 1. Οξεία λεμφοβλαστική
λευχαιμία 2. Οξεία μυελογενής λευχαιμία 3. Χρόνια μυελογενής λευχαιμία τύπου ενηλίκου 4. Μυελοδυσπλαστικά σύνδρομα 5. Λεμφώματα (Hodgkin's, Non-Hodgkin's) |
| ΠΙΝΑΚΑΣ
4 ΚΑΛΟΗΘΗ ΑΙΜΑΤΟΛΟΓΙΚΑ ΝΟΣΗΜΑΤΑ ΣΤΑ ΟΠΟΙΑ ΕΧΕΙ ΕΝΔΕΙΞΗ Η ΜΕΤΑΜΟΣΧΕΥΣΗ |
| 1. Σύνδρομα μυελικής
ανεπάρκειας 2. Μεσογειακή και δρεπανοκυτταρική αναιμία 3. Ανοσοανεπάρκειες 4. Μεταβολικά νοσήματα |

| ΠΙΝΑΚΑΣ
6 ΠΡΟΔΡΟΜΑ ΑΠΟΤΕΛΕΣΜΑΤΑ ΜΕΤΑΜΟΣΧΕΥΣΗΣ ΑΡΧΕΓΟΝΩΝ ΑΙΜΟΠΟΙΗΤΙΚΩΝ ΚΥΤΤΑΡΩΝ ΣΕ 23 ΑΣΘΕΝΕΙΣ ΜΕ ΜΕΣΟΓΕΙΑΚΗ ΑΝΑΙΜΙΑ ΚΑΤΗΓΟΡΙΑΣ ΙΙΙ, ΗΛΙΚΙΑΣ <17 ΕΤΩΝ ΜΕ ΝΕΟ ΠΡΟΠΑΡΑΣΚΕΥΑΣΤΙΚΟ ΣΧΗΜΑ* |
|
Επιβίωση 96% *Προπαρασκευαστικό
σχήμα |
Ποιο
είναι το δόγμα:
Η παραδοσιακή θεώρηση των αρχέγονων κυττάρων και δη των αιμοποιητικών θέλει
τη διαφοροποιητική τους δραστηριότητα περιορισμένη, μονόδρομη, γραμμική και
με συγκεκριμένη αλληλουχία, καταλήγοντας σε ένα τελικό τύπο κυττάρου ανάλογο
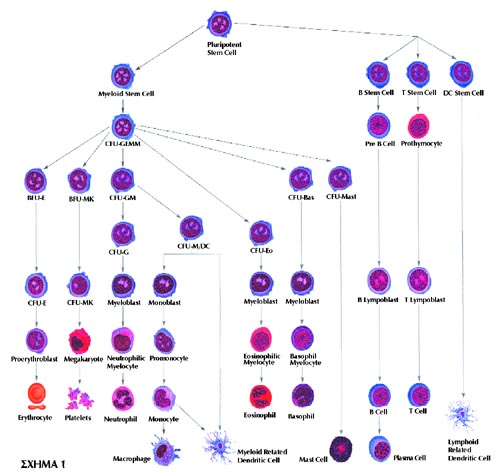
του ιστού που εδράζεται, και εν προκειμένω του αιμοποητικού (σχήμα 1).
Ποια
είναι η αίρεση:
Τα αρχέγονα κύτταρα ενός ιστού, όπως του αιμοποιητικού, μπορούν να υιοθετήσουν
μια εναλλακτική πορεία σε ένα καινούργιο περιβάλλον, επιδεικνύοντας σημαντική
πλαστικότητα και πολυδυναμικότητα.
Με βάση την αίρεση αρχέγονα αιμοποιητικά κύτταρα μπορούν να δώσουν γένεση σε
μυϊκό και καρδιακό ιστό, εγκέφαλο, ήπαρ, δέρμα, γαστρεντερικό και νεφρούς (σχήμα
2).
2.
Ενδείξεις μεταμοσχεύσεων με βάση το δόγμα
Σε δύο μεγάλες κατηγορίες νοσημάτων έχει ένδειξη η μεταμόσχευση:
1. Στα κακοήθη αιματολογικά νοσήματα (πίνακας 3).
2. Στα μη κακοήθη νοσήματα (πίνακας 4).
3.
Κακοήθη νοσήματα στα οποία έχει ένδειξη η μεταμόσχευση
3.1 Μεταμοσχεύονται όλοι οι ασθενείς με οξεία λεμφοβλαστική λευχαιμία; Όχι,
γιατί οι περισσότεροι επιτυγχάνουν ύφεση και θεραπεύονται με τη συμβατική χημειοθεραπεία.
Μεταμοσχεύονται οι ασθενείς που δεν επιτυγχάνουν την ύφεση, μικρό ποσοστό 5-10%,
ασθενείς που φέρουν χρωμοσωμικές μεταθέσεις, οι οποίες προοιωνίζουν δυσμενή
πρόγνωση, όπως t(4:11),t(9:22) και οι ασθενείς που υποτροπιάζουν πρώιμα (κατά
τη διάρκεια θεραπείας συντήρησης ή μέσα στους πρώτους 6 μήνες από το τέλος της
θεραπείας).
3.2 Οι ίδιες ενδείξεις ισχύουν και για την οξεία μυελογενή λευχαιμία. Ασθενείς
που δεν επιτυγχάνουν την ύφεση, ασθενείς με χρωμοσωμικές διαταραχές δυσμενούς
πρόγνωσης, όπως ελλείμματα στο 3,5 και 7 χρωμόσωμα και οι ασθενείς που υποτροπιάζουν.
Επειδή, όμως, το ποσοστό υποτροπών στην οξεία μυελογενή λευχαιμία είναι υψηλό
(50%), από ορισμένα κέντρα συστήνεται να μεταμοσχεύονται όλοι οι ασθενείς σε
πρώτη ύφεση, εφόσον υπάρχει ιστοσυμβατός αδελφός δότης.
3.3 Στη χρόνια μυελογενή λευχαιμία και στα μυελοδυσπλαστικά σύνδρομα η μεταμόσχευση
αποτελεί τη θεραπεία εκλογής, εφόσον υπάρχει ιστοσυμβατός αδελφός δότης.
3.4 Τα λεμφώματα Hodgkin's σπανίως υποτροπιάζουν. Επί επανειλημμένων υποτροπών
συνιστάται αυτόλογη μεταμόσχευση, ενώ για τα Non-Hodgkin's λεμφώματα ισχύουν
οι ίδιες συστάσεις με την οξεία λεμφοβλαστική λευχαιμία.
Στον πίνακα 5 παρουσιάζεται η ελληνική εμπειρία από τη Μονάδα Μεταμόσχευσης
Μυελού των Οστών του νοσοκομείου Παίδων "Αγία Σοφία". Σε 32 παιδιά
με οξεία λεμφοβλαστική λευχαιμία και σε 15 παιδιά με οξεία μυελογενή λευχαιμία
τα αποτελέσματα επιβίωσης χωρίς νόσο είναι εφάμιλλα κέντρων του εξωτερικού.
Μια μεγάλη κατηγορία κακοήθων νοσημάτων στα οποία έχει ένδειξη η αυτόλογη μεταμόσχευση,
στα πλαίσια οργανωμένων - πολυκεντρικών μελετών και πρωτοκόλλων, είναι το νευροβλάστωμα,
το νεφροβλάστωμα, τα σαρκώματα οστών και των μαλακών μορίων, οι όγκοι εκ γεννητικών
κυττάρων και οι όγκοι του εγκεφάλου. Επειδή στα ως άνω νοσήματα, τα αρχέγονα
αιμοποιητικά κύτταρα που θα μεταμοσχευτούν είναι του ιδίου του ασθενή, βασική
προϋπόθεση είναι η πλήρης ύφεση της νόσου, ώστε τα αρχέγονα αιμοποιητικά κύτταρα
που θα συλλεγούν από το περιφερικό αίμα να μην περιέχουν κακοήθη κύτταρα. Χορηγούνται
μεγάλες δόσεις χημειοθεραπείας και ακτινοθεραπείας, αυτό που αποκαλείται μεγαθεραπεία,
για την εκρίζωση του παθολογικού κλώνου και στη συνέχεια χορηγείται το αυτόλογο
μόσχευμα με ή χωρίς ανοσολογική ενίσχυση.


ΣΧΗΜΑ 2


4. Καλοήθη αιματολογικά
νοσήματα στα οποία έχει ένδειξη η μεταμόσχευση
4.1 Στα σύνδρομα μυελικής ανεπάρκειας η μεταμόσχευση αποτελεί τη θεραπεία εκλογής
στην απλαστική αναιμία, εφόσον υπάρχει ιστοσυμβατός αδελφός δότης. Η μεταμόσχευση
από εναλλακτικούς δότες δεν αποτελεί θεραπεία πρώτης γραμμής, έχει όμως ένδειξη
όταν οι ασθενείς δεν ανταποκρίνονται στην ανοσοκατασταλτική αγωγή.
Στην αναιμία Fanconi τα αποτελέσματα της μεταμόσχευσης ακόμη και με ιστοσυμβατό
αδελφό δότη δεν θεωρούνται ικανοποιητικά (διετής επιβίωση 66%). Για το λόγο
αυτό, οι ασθενείς παρακολουθούνται με μυελόγραμμα και μεταμοσχεύονται όταν αναπτύσσουν
απλαστική αναιμία και πριν εκδηλωθεί μυελοδυσπλαστικό σύνδρομο ή οξεία λευχαιμία.
Άλλα σπανιότερα σύνδρομα μυελικής ανεπάρκειας στα οποία έχει ένδειξη η μεταμόσχευση
είναι η συγγενής δυσκεράτωση, το σύνδρομο Schwachman - Diamond, η αμεγακαρυοκυτταρική
θρομβοπενία, το σύνδρομο θρομβοπενίας με απουσία κερκίδων και το σύνδρομο Kostmann.
4.2 Στη μεσογειακή αναιμία, από τις 2.500 μεταμοσχεύσεις που έχουν γίνει μέχρι
σήμερα, διαπιστώθηκε ότι απαραίτητη προϋπόθεση μεταμόσχευσης είναι η καλή γενική
κατάσταση του ασθενούς και η ύπαρξη ιστοσυμβατού συγγενή δότη.
Επίσης, διαπιστώθηκε ποιοι είναι οι παράγοντες κινδύνου αποτυχίας της μεταμόσχευσης:
α. Ηπατομεγαλία (μέγεθος ήπατος >2cm κάτω από το δεξιό πλευρικό τόξο).
β. Ίνωση του ήπατος (παθολογοανατομική εκτίμηση).
γ. Ιστορικό μη τακτικής αποσιδήρωσης πριν τη μεταμόσχευση.
Βάσει αυτών των παραγόντων οι ασθενείς κατανέμονται σε κατηγορίες:
Κατηγορία Ι: ασθενείς με κανένα παράγοντα κινδύνου
Κατηγορία ΙΙ: ασθενείς με 1 ή 2 παράγοντες κινδύνου
Κατηγορία ΙΙΙ: ασθενείς και με τους τρεις παράγοντες κινδύνου
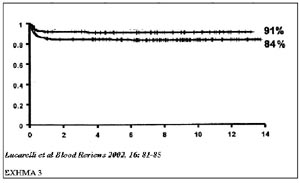
Η επιβίωση χωρίς νόσο εξαρτάται από την κατηγορία. Για τις κατηγορίες Ι και
ΙΙ η δεκαετής επιβίωση χωρίς νόσο ξεπερνά το 91% και 84% αντίστοιχα (σχήμα 3).
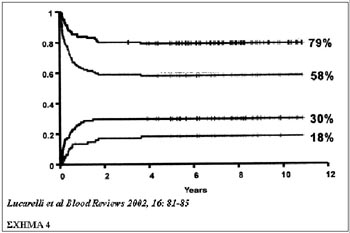
Για την κατηγορία ΙΙΙ τα αποτελέσματα δεν είναι τόσο ικανοποιητικά και η επιβίωση
χωρίς νόσο δεν ξεπερνά το 58%, ενώ η θνητότητα -η μη σχετιζόμενη με την απόρριψη-
είναι υψηλή 18% (σχήμα 4).
Για την ομάδα αυτή και με βάση τη γνώση για τη μικτή μυελική χίμαιρα που ήδη
ανεφέρθη, από την ομάδα με τη μεγαλύτερη εμπειρία στις μεταμοσχεύσεις στη μεσογειακή
αναιμία, την ομάδα του Pesaro, προτείνεται προπαρασκευαστικό σχήμα περισσότερο
ανοσοκατασταλτικό και λιγότερο μυελοκατασταλτικό, με στόχο τη σταθερή μικτή
μυελική χίμαιρα (πίνακας 6). Τα αποτελέσματα από τους πρώτους 23 ασθενείς θεωρούνται
ικανοποιητικά.
H ελληνική εμπειρία από τη Mονάδα Μεταμόσχευσης Μυελού των Οστών του νοσοκομείου
Παίδων "Αγία Σοφία", από 51 ασθενείς (6 κατηγορίας Ι, 21 κατηγορίας
ΙΙ και 24 κατηγορίας ΙΙΙ) είναι απόλυτα ικανοποιητική, με συνολικό ποσοστό επιβίωσης
χωρίς ΜΑ 92.8% (37 μήνες παρακολούθησης).
Για τη δρεπανοκυτταρική νόσο οι ενδείξεις μεταμόσχευσης είναι συγκεκριμένες
και αφορούν σε ασθενείς μικρότερους των 16 ετών, με μια ή περισσότερες από τις
παρακάτω επιπλοκές:
α) Έμφρακτο ή αγγειακό εγκεφαλικό επεισόδιο διάρκειας πάνω από 24 ώρες.
β) Επανειλημμένα επεισόδια οξέος θωρακικού άλγους.
γ) Επανειλημμένα επεισόδια επώδυνων κρίσεων ή πριαπισμού.
δ) Νευροψυχιατρικές διαταραχές με ευρήματα στην MRI ή την αγγειογραφία.
Ευτυχώς, ο βαρύς αυτός κλινικός φαινότυπος είναι σπάνιος στη χώρα μας.
4.3 Όσον αφορά στις ανοσοανεπάρκειες, η μεταμόσχευση αποτελεί τη θεραπεία εκλογής
για τους ασθενείς με όλες τις μορφές βαριάς συνδυασμένης ανοσοανεπάρκειας, στη
οποία η συνολική επιβίωση με ιστοσυμβατό δότη ανέρχεται σε 80%.
Η επιτυχία της μεταμόσχευσης εξαρτάται και από τη γενική κατάσταση του ασθενούς
κατά το χρόνο της μεταμόσχευσης και για το λόγο αυτό ενδείκνυται να γίνεται
το νωρίτερο δυνατόν, ακόμη και ενδομήτρια.
Άλλες ανοσοανεπάρκειες, στις οποίες συνιστάται η μεταμόσχευση, είναι το σύνδρομο
Wiskott - Aldrich, η συνδυασμένη ανοσοανεπάρκεια (CID), το σύνδρομο υπερ-IgM,
η κοινή ποικίλη ανοσοανεπάρκεια, η κληρονομική λεμφοϊστιοκυττάρωση (HLH) και
η χρόνια κοκκιωματώδης νόσος.
Η ελληνική εμπειρία από 9 παιδιά με ανοσοανεπάρκειες, που έχουν μεταμοσχευθεί
στη μονάδα μεταμόσχευσης του νοσοκομείου μας, έδειξε ότι τα 5 από τα 9 ζουν
με πλήρη αποκατάσταση του ανοσολογικού τους ελλείμματος και των συναφών διαταραχών
(διάμεσος χρόνος παρακολούθησης: 26.3 μήνες).
4.4 Η τελευταία κατηγορία νοσημάτων στην οποία επιχειρείται μεταμόσχευση εδώ
και 20 έτη είναι τα μεταβολικά νοσήματα και αφορούν λυσοσωμικά αθροιστικά νοσήματα
(βλεννοπολυσακχαριδώσεις, σφιγγολιπιδώσεις, γλυκοπρωτεϊνώσεις), υπεροξειδοσωματικά
νοσήματα και την κακοήθη νεανική οστεοπέτρωση. Είναι γνωστό ότι στα νοσήματα
αυτά υπάρχει μεγάλη κλινική ετερογένεια. Για το λόγο αυτό και επειδή η μεταμόσχευση
δεν έχει ευεργετικά αποτελέσματα σε όλα τα συστήματα, ιδιαίτερα δε δεν διορθώνει
εγκατεστημένες νευρολογικές βλάβες, οι ενδείξεις μεταμόσχευσης εξατομικεύονται.
Τέλος, υπό μελέτη τελεί η αυτόλογη μεταμόσχευση σε αυτοάνοσα νοσήματα ενηλίκων
(σκλήρυνση κατά πλάκας, σκληροδερμία, συστηματικό ερυθηματώδη λύκο, ρευματοειδή
αρθρίτιδα, νεανική χρόνια αρθρίτιδα). Η εμπειρία από τα παιδιά είναι περιορισμένη.
Η γνώση της πολυδυναμικότητας και της πλαστικότητας των αρχέγονων αιμοποιητικών
κυττάρων ανοίγει ένα νέο, πολλά υποσχόμενο, τομέα μεταμοσχεύσεων. Με τη δυνητική
μετατροπή των αρχέγονων αιμοποιητικών κυττάρων σε διάφορους ιστούς, ένα νέο
θεραπευτικό όπλο αναμένεται για νοσήματα όπως η μυϊκή δυστροφία, οι καρδιακές
παθήσεις, τα χρόνια ηπατικά νοσήματα και τα νευρολογικά σύνδρομα.
ΒΙΒΛΙΟΓΡΑΦΙΑ
Appelbaum FR.
Hematopoietic cell transplantation for acute lymphoblastic leukaemia. American
Society of Hematology. Hematology 2002; 173-177.
Gaziev J, Lucarelli G. Stem cell transplantation for hemoglobinopathies. Curr
Opin Pediatr 2003; 15:24-31.
Goldstone AH, Avivi I. Stem cell transplantation in acute myeloid leukaemia
in the younger adult. American Society of Hematology. Hematology 2002; 79-90.
Graf T. Differentiation plasticity of hematopoietic cells. Blood 2002; 99:3.089-3.101.
Laughlin HJ. Umbilical cord blood for allogeneic transplantation in children
and adults. Bone Marrow Transplant 2001; 27:1-6.
Lucarelli G, Andreani M, Angelucci E. The cure of thalassemia by bone marrow
transplantation Blood Rev. 2002; 16:81-85.
Luger S, Sacks N. Bone marrow transplantation for myelodysplastic syndrome-who?
When? And which? Bone Marrow Transplant 2002; 30:199-206.
Παπαγιάννης ΑΓ. Η επιστημονική βάση της μεταμόσχευσης (Ανθρώπινο και Πειραματικό
μοντέλο) Μεταμόσχευση αιμοποιητικών κυττάρων, Ετήσιο Μετεκπαιδευτικό Σεμινάριο,
1997; 19-29.
Parkman R. Hematopoietic stem cell transplantation for primary immunodeficiency
and metabolic diseases. American Society of Hematology. Hematology 2000; 319-323.
Passweg JR, Socie G, Hinterberger W, Bacigalupo A, Biggs JC, Camitta BM et al.
Bone marrow transplantation for severe aplastic anemia: has outcome improved?
Blood 1997; 90:858-864.
Περιστέρη Ι, Γουσέτης Ε, Κίτρα Β, Πετρόπουλος Δ, Γραφάκος Σ. Μεταμόσχευση αιμοποιητικού
ιστού σε παιδιά με πρωτοπαθή ανοσοανεπάρκεια. 10ο Πανελλήνιο Αιματολογικό συνέδριο,
Ρόδος 1999.
Περιστέρη Ι, Κίτρα Β, Γουσέτης Ε, Πετρόπουλος Δ, Σιούτης Δ, Γραφάκος Σ. Μεταμόσχευση
αιμοποιητικών κυττάρων σε πάσχοντες από μεσογειακή αναιμία: Η Ελληνική εμπειρία.
12ο Πανελλήνιο Αιματολογικό Συνέδριο, Αθήνα 2001.
Peters C, Steward CG. Hematopoietic cell transplantation for inherited metabolic
diseases:an overview of outcomes and practice guidelines. Bone Marrow Transplant
2003; 31:229-239.
Πετρόπουλος Δ, Κίτρα Β, Περιστέρη Ι, Γουσέτης Ε, Γραφάκος Σ. Μεταμόσχευση αιμοποιητικών
κυττάρων σε παιδιά με οξεία λευχαιμία. 12ο Πανελλήνιο Αιματολογικό Συνέδριο,
Αθήνα 2001.
Pulsipher MA, Woolfrey A. Nonmyeloablative transplantation in children. Hematol
Oncol Clin N Am 2001; 15:809-830.
Trigg ME. Milstones in the development of pediatric hematopoietic stem cell
transplantation-50 years of progress. Pediatr Transplantation 2002; 6:465-474.
Urbano-Ispizua A, Schmitz N, de Witte T, Frassoni F, Rosti G , Schrezenmeier
H et al. Allogeneic and autologous transplantation for haematological diseases,
solid tumors and immune disorders: definitions and current practice in Europe.
Bone Marrow Transplant 2002; 29:639-646.
Vlachos A, Federman N, Reyes-Haley C, Abramson J, Lipton JM. Hematopoietic stem
cell transplantation for Diamond Blackfan anemia;a report from the Diamond Blackfan
Anemia Registry. Bone Marrow Transplant 2001; 27:381-386.
Walters MC. Stem cell transplantation for sickle cell disease: How and when
to intervene? American Society of Hematology, Hematology 2002; 23-34.
Woodard P, Lubin B, Walters MC. New approaches to hematopoietic cell transplantation
for hematological diseases in children. Pediatr Clin N Am 2002; 49: 989-1.007.
Yannaki E, Papayannopoulou Th. Stem cells have an identity crisis. Haema 2001;
4(3):158-166.