
ΣΤΡΟΓΓΥΛΟ ΤΡΑΠΕΖΙ
Λοιμώξεις του Κεντρικού Νευρικού Συστήματος
ΣΥΝΤΟΝΙΣΤΡΙΑ: Μ. ΠΑΠΑΓΡΗΓΟΡΙΟΥ-ΘΕΟΔΩΡΙΔΟΥ
ΚΛΙΝΙΚΗ
ΕΙΚΟΝΑ - ΔΙΑΓΝΩΣΗ - ΘΕΡΑΠΕΙΑ
ΜΙΚΡΟΒΙΑΚΗΣ ΜΗΝΙΓΓΙΤΙΔΑΣ
Γ. Μοστρού
Τα κλινικά συμπτώματα της
μικροβιακής μηνιγγίτιδας έχουν περιγραφεί από τον Ιπποκράτη. Ο παιδίατρος πρέπει
να είναι ευαισθητοποιημένος για το σύνολο των συμπτωμάτων που θα τον οδηγήσουν
στην υποψία της διάγνωσης, αφού, όπως είναι γνωστό, δεν υπάρχει παθογνωμονικό
σημείο ή σύμπτωμα για τη μικροβιακή μηνιγγίτιδα.
Η έγκαιρη διάγνωση και η άμεση θεραπευτική και υποστηρικτική αντιμετώπιση είναι
καθοριστικοί παράγοντες για τη ζωή του ασθενούς. Τα συμπτώματα της μικροβιακής
μηνιγγίτιδας, που αφορούν στα βρέφη και στα παιδιά, είναι δυνατόν να διακριθούν
σε τρεις ενότητες: Α. Μη ειδικά, Β. Περισσότερο ειδικά, Γ. Οψιμα (πίνακας 1).
Η θεραπευτική αντιμετώπιση της μικροβιακής μηνιγγίτιδας αρχίζει εκτός νοσοκομείου
και συνεχίζεται ενδονοσοκομειακά.
Ο ιατρός, που με το ιστορικό και την κλινική εικόνα θα υποψιασθεί ότι ένα παιδί
μπορεί να έχει μηνιγγίτιδα, θα πρέπει να χορηγήσει άμεσα, ενδοφλέβια ή ενδομυϊκά,
αντιμικροβιακή αγωγή και δεξαμεθαζόνη σε εφάπαξ δόσεις. Παρά τις πρακτικές δυσκολίες,
καλό είναι να χορηγούνται και ενδοφλέβια υγρά κατά τη μεταφορά του ασθενούς
στο πλησιέστερο νοσοκομείο (πίνακας 2).
| ΠΙΝΑΚΑΣ
1 ΚΛΙΝΙΚΑ ΣΗΜΕΙΑ ΜΙΚΡΟΒΙΑΚΗΣ ΜΗΝΙΓΓΙΤΙΔΑΣ ΣΕ ΒΡΕΦΗ ΚΑΙ ΠΑΙΔΙΑ |
|
Μη
ειδικά: Περισσότερο
ειδικά: Όψιμα: |
| ΠΙΝΑΚΑΣ
2 ΘΕΡΑΠΕΥΤΙΚΗ ΑΝΤΙΜΕΤΩΠΙΣΗ ΜΙΚΡΟΒΙΑΚΗΣ ΜΗΝΙΓΓΙΤΙΔΑΣ ΕΚΤΟΣ ΝΟΣΟΚΟΜΕΙΟΥ |
|
Άμεση χορήγηση αντιβιοτικών |

| ΠΙΝΑΚΑΣ
4 ΑΝΤΕΝΔΕΙΞΕΙΣ ΟΣΦΥΟΝΩΤΙΑΙΑΣ ΠΑΡΑΚΕΝΤΗΣΗΣ ΣΕ ΑΣΘΕΝΕΙΣ ΜΕ ΚΛΙΝΙΚΑ ΣΗΜΕΙΑ ΜΙΚΡΟΒΙΑΚΗΣ ΜΗΝΙΓΓΙΤΙΔΑΣ |
|
-- Εάν
ο ασθενής βρίσκεται σε λήθαργο ή κώμα ή |


Η σύσταση της χορήγησης αντιμικροβιακής αγωγής στηρίζεται σε πολλές μελέτες
που αποδεικνύουν ότι η άμεση χορήγηση πενικιλλίνης ή άλλης εναλλακτικής θεραπείας
μειώνει τη θνητότητα της μικροβιακής μηνιγγίτιδας κατά 50% (πίνακας 3).
Σημαντική είναι η γενική αξιολόγηση της κατάστασης του ασθενούς. Εάν εμφανίζει
σημεία καταπληξίας -και είναι εφικτό- μεταφέρεται σε μονάδα εντατικής θεραπείας.
Υπενθυμίζεται ότι σημεία καταπληξίας θεωρούνται: η πτώση της ΑΠ (<5η ΕΘ για
την ηλικία του ασθενούς), η κακή περιφερική κυκλοφορία, η σημαντική ταχυκαρδία
>180 σφύξεις ανά λεπτό και η μειωμένη διούρηση <1ml/kg/h. Εάν ο ασθενής
δεν εμφανίζει σημεία καταπληξίας, τότε υποβάλλεται σε οσφυονωτιαία παρακέντηση
(ΟΝΠ), αφού γίνει καλή τοπική αντισηψία στο μεσοσπονδύλιο διάστημα το οποίο
ορίζεται εάν χαράξουμε δύο νοητές γραμμές, μία κατά μήκος της σπονδυλικής στήλης
(ΣΣ) και μία δεύτερη εφαπτόμενη της άνω λαγονίου ακρολοφίας. Η οσφυονωτιαία
παρακέντηση γίνεται με βελόνη με οδηγό μεταλλικό στυλεό, που το μέγεθός του
είναι ανάλογο με την ηλικία και την ανάπτυξη του ασθενούς.
Η οσφυονωτιαία παρακέντηση αντενδείκνυται στις περιπτώσεις που αναγράφονται
στον πίνακα 4.
Εκτός από τη γενική του ΕΝΥ (πίνακας 5), οι εξετάσεις που λαμβάνονται για την
αιτιολογική διάγνωση της μικροβιακής μηνιγγίτιδας καταγράφονται στον πίνακα
6.
Εργαστηριακός έλεγχος του περιφερικού αίματος είναι απαραίτητος (πίνακας 7).
Τα ευρήματα αυτά είναι χρήσιμα τόσο στη διάγνωση, όσο και στην παρακολούθηση
του ασθενούς, παράλληλα με την κλινική του πορεία. Η ΟΝΠ δεν επαναλαμβάνεται,
εφόσον ο ασθενής βελτιώνεται σταθερά. Η ΟΝΠ θα επαναληφθεί επί επιμονής του
πυρετού μετά την 3η-5η ημέρα της νόσου ή επανεμφάνισής του μετά την 6η ημέρα,
εφόσον ο ασθενής έχει μείνει απύρετος μέχρι την 3η ημέρα. Οι δυσμενείς προγνωστικοί
παράγοντες για την εξέλιξη της μηνιγγίτιδας φαίνονται στον πίνακα 8.
Η θεραπεία αρχίζει άμεσα με τη χορήγηση πενικιλλίνης, χλωραμφενικόλης, δεξαμεθαζόνης
ή κεφαλοσπορίνης 3ης γενεάς και δεξαμεθαζόνης. Τις πρώτες ώρες της θεραπείας
χορηγείται διάλυμα NaCl 0,9% για τη διατήρηση της αρτηριακής πιέσεως σε φυσιολογικά
επίπεδα (πίνακας 9).
Η επιλογή των αντιβιοτικών για την αντιμετώπιση της μικροβιακής μηνιγγίτιδας
γίνεται με βάση:
α) Τη διεισδυτικότητα των φαρμάκων στο ΕΝΥ.
Αυξάνει με την αυξημένη λιποδιαλυτότητά τους, την αυξημένη διαπερατότητα των
αγγείων και τη φλεγμονή των μηνίγγων, ενώ ελαττώνεται όταν το μοριακό βάρος
του αντιβιοτικού είναι μεγάλο ή η σύνδεση των φαρμάκων με πρωτεΐνες είναι αυξημένη.
β) Τη συγκέντρωση των φαρμάκων στο ΕΝΥ.
Αντιβιοτικά όπως η πενικιλλίνη, η χλωραμφενικόλη ή η κεφτριαξόνη, με υψηλή διεισδυτικότητα
και συγκέντρωση στο ΕΝΥ, θεωρούνται κατάλληλα για την αντιμετώπιση των μικροβιακών
λοιμώξεων του κεντρικού νευρικού συστήματος, ενώ άλλα αντιβιοτικά όπως οι αμινογλυκοσίδες,
με μηδενική διεισδυτικότητα και συγκέντρωση, δεν συνιστώνται για τη θεραπεία
των ανωτέρω λοιμώξεων (πίνακας 10).


| ΠΙΝΑΚΑΣ
9 ΜΕΤΑ ΤΗΝ ΟΝΠ ΣΤΟΝ ΑΣΘΕΝΗ ΧΟΡΗΓΕΙΤΑΙ ΑΜΕΣΩΣ Η ΕΜΠΕΙΡΙΚΗ ΘΕΡΑΠΕΙΑ ΣΤΑ ΑΚΟΛΟΥΘΑ ΣΧΗΜΑΤΑ |
|
Α. -- Penicilline
εφάπαξ 100.000UI/kg και στη συνέχεια Β. -- Κεφαλοσπορίνη
3ης γενεάς (κεφτριαξόνη 80-100mg/kg/24h |


Ο τρίτος παράγοντας που λαμβάνεται υπ' όψιν για την επιλογή των αντιβιοτικών
είναι: γ) Η αντοχή των μικροβίων στα αντιβιοτικά.
Οι μελέτες που αφορούν στην αντοχή έχουν γίνει σε διάφορες χώρες, με μετρήσεις
της ελάχιστης ανασταλτικής συγκέντρωσης (MIC) και της ελάχιστης μικροβιοκτόνου
συγκέντρωσης (MBC) των αντιβιοτικών στο ΕΝΥ, για κάθε μικρόβιο που προκαλεί
μικροβιακή μηνιγγίτιδα.
Στην Ελλάδα, σύμφωνα με στοιχεία του νοσοκομείου Παίδων "Αγία Σοφία",
η αντοχή του μηνιγγιτιδοκόκκου στην πενικιλλίνη είναι περίπου 1%, ενώ του αιμοφίλου
της ινφλουέντζας στην αμπικιλλίνη 29%. Η αντοχή του πνευμονιοκόκκου στην πενικιλλίνη
έχει αυξηθεί διεθνώς (Ισπανία 50%, Γαλλία 40%, ΗΠΑ 30%), ενώ στην Ελλάδα παραμένει
σε χαμηλά επίπεδα.
Η αντοχή για στελέχη που απομονώνονται από το ΕΝΥ είναι συνολικά περίπου 4%
(με ενδιάμεση αντοχή 3% και υψηλή αντοχή 1%). Για στελέχη που απομονώνονται
από το αίμα φθάνει στο 8% (πίνακας 11).
Με βάση, λοιπόν, και τους τρεις αυτούς παράγοντες και ειδικότερα την αντοχή
στα αντιβιοτικά και των τριών μικροβίων, η αιτιολογική θεραπεία της μικροβιακής
μηνιγγίτιδας διαμορφώνεται όπως φαίνεται στον πίνακα 12. Αντιβιοτικό 1ης επιλογής
για το μηνιγγιτιδόκοκκο είναι η πενικιλλίνη G ή η αμπικιλλίνη, για τον αιμόφιλο
της ινφλουέντζας η κεφοταξίμη ή η κεφτριαξόνη, ενώ για τον ανθεκτικό στην πενικιλλίνη
πνευμονιόκοκκο χορηγείται ο συνδυασμός κεφτριαξόνης με βανκομυκίνη ή εναλλακτικά
μεροπενέμη.
Η διάρκεια της αντιμικροβιακής θεραπείας για την ομαλά εξελισσόμενη μηνιγγίτιδα
είναι: για το μηνιγγιτιδόκοκκο 5-7 ημέρες, για το αιμόφιλο της ινφλουέντζας
7-10 ημέρες και για τον στρεπτόκοκκο της πνευμονίας 10 ημέρες. Σε περιπτώσεις
επιπλοκών, όπως παράταση του πυρετού ή άλλων ευρημάτων, η θεραπεία παρατείνεται
ή τροποποιείται ανάλογα με τα ευρήματα.
Παράλληλα με τη χορήγηση των αντιβιοτικών, είναι εξίσου σημαντική η χορήγηση
της δεξαμεθαζόνης. Η δράση της κυρίως οφείλεται στην ελάττωση της σύνθεσης των
κυτοκινών που προάγουν τη φλεγμονή.
Επομένως, η ελάττωση των κυτοκινών σημαίνει βελτίωση της φλεγμονής των μηνίγγων,
του εγκεφαλικού οιδήματος, της εγκεφαλικής βλάβης, της ενδοκρανίου πιέσεως,
βελτίωση των απώτερων επιπλοκών της μικροβιακής μηνιγγίτιδας και ιδιαίτερα όταν
χορηγείται λίγο πριν από τα αντιβιοτικά ή συγχρόνως με αυτά.
Η δόση χορήγησης είναι:
- 0,6mg/kg/24ωρο: 4 (επί 8 δόσεις) ή
- 0,8mg/kg/24ωρο: 2 (επί 4 δόσεις)

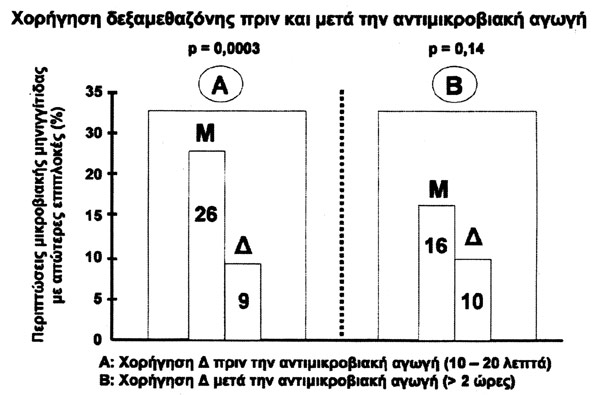
Πίνακας 13
Μεγάλη έμφαση δίνεται στη
χορήγηση της δεξαμεθαζόνης 10-20 λεπτά πριν τη χορήγηση των αντιβιοτικών ή συγχρόνως
με αυτά. Από μετα-ανάλυση πολλών μελετών διαπιστώθηκε ότι ασθενείς στους οποίους
δεν είχε χορηγηθεί δεξαμεθαζόνη, παρουσίαζαν απώτερες επιπλοκές σε ποσοστό 26%,
ενώ στις περιπτώσεις με κορτιζόνη, το ποσοστό των επιπλοκών ήταν 9%, δηλαδή
διαφορά μείωσης των απώτερων επιπλοκών κατά 17% (στατιστικά πολύ σημαντική ρ=0,0003).
Σε άλλες μελέτες η δεξαμεθαζόνη χορηγήθηκε 2 ώρες ΅ και αργότερα μετά τη χορήγηση
των αντιβιοτικών. Σε μετα-ανάλυση πολλών μελετών βρέθηκε ότι μόνο το 6% των
ασθενών δεν παρουσίασαν απώτερες επιπλοκές (ρ=0,14) (πίνακας 13).
Οι επιπλοκές της μικροβιακής μηνιγγίτιδας διακρίνονται σε άμεσες ή απώτερες.
Από τις άμεσες επιπλοκές, οι συχνότερες είναι η αρθρίτιδα (κυρίως ανοσολογικού
τύπου), η υποσκληρίδιος συλλογή (κυρίως άσηπτη), οι σπασμοί, η κοιλιίτιδα (μικροβιακή),
ο υδροκέφαλος και η νευροαισθητήρια βαρηκοΐα. Συγκρατημένα αισιόδοξες είναι
οι προοπτικές για την αντιμετώπιση της νευροαισθητήριας βαρηκοΐας με κοχλιακό
εμφύτευμα. Απαραίτητη προϋπόθεση αποτελεί η μη οστεοποίηση του κοχλία. Ο έλεγχος
των λιθοειδών οστών 6 μήνες μετά τη μικροβιακή μηνιγγίτιδα μπορεί να αναδείξει
την απόφραξη των ελίκων του κοχλία και την αδυναμία τοποθέτησης του κοχλιακού
εμφυτεύματος.
Η μέθοδος βρίσκεται στα αρχικά της στάδια και πρόσφατες παρατηρήσεις επισημαίνουν
τον αυξημένο κίνδυνο πρόκλησης μηνιγγίτιδας στα άτομα στα οποία τοποθετήθηκαν
εμφυτεύματα. Γι' αυτό συνιστάται προηγουμένως εμβολιασμός με τα ειδικά εμβόλια
έναντι του μηνιγγιτιδοκόκκου, του αιμοφίλου της ινφλουέντζας και του πνευμονιοκόκκου.
Οι επιπλοκές της μηνιγγίτιδας είναι σπανιότερες για το μηνιγγιτιδόκοκκο και
τον αιμόφιλο (11,5-13%), ενώ φθάνουν μέχρι και το 50% για τον πνευμονιόκοκκο.
Όσον αφορά στη θνητότητα, είναι πάλι χαμηλή για το μηνιγγιτιδόκοκκο και τον
αιμόφιλο (<5%), ενώ μπορεί να φθάσει μέχρι 17% για τον πνευμονιόκοκκο, όπως
φαίνεται σε διεθνείς μελέτες (πίνακας 15). Στην Ελλάδα, από μελέτη της ΑΠΚΠΑ
την τελευταία δεκαετία 1991-2000, η θνητότητα της μικροβιακής μηνιγγίτιδας είναι
<0,5% (πίνακας 16).
Για τη χαμηλή θνητότητα στη χώρα μας έχουν συμβάλλει πολλοί παράγοντες όπως:
η ευαισθητοποίηση των γονέων, η επαγρύπνηση των παιδιάτρων, η έγκαιρη διάγνωση
της νόσου, η άμεση χορήγηση αντιμικροβιακής θεραπείας και δεξαμεθαζόνης, η σωστή
μεταφορά και αντιμετώπιση των ασθενών σε μεγάλα νοσοκομεία, όπως και η υποστήριξη
των μονάδων εντατικής νοσηλείας για τα βαρύτερα περιστατικά.
Όμως, η ιδιαίτερη φροντίδα των παιδιάτρων για το παιδί που κινδυνεύει, αποτελεί
ίσως το σπουδαιότερο παράγοντα για την καλή έκβαση της νόσου.

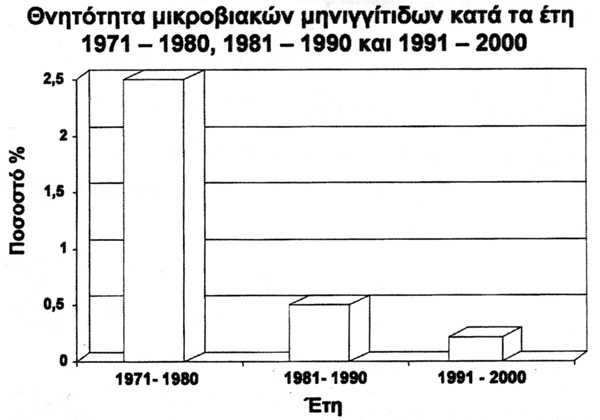
Πίνακας 16
ΒΙΒΛΙΟΓΡΑΦΙΑ
Ζουμπουλάκης Δ, Θεοδωρίδου
Μ, Χαμπάκη Ε. Βαρηκοΐα σε παιδιά με μικροβιακή μηνιγγίτιδα. Παιδιατρική 1987,
50(1):17-24.
Ηλιοπούλου ΜΙ, Συρογιαννόπουλος Γ. Η δραστηριότητα της β-γλυκουρονιδάσης του
εγκεφαλονωτιαίου υγρού ασθενών με βακτηριακή μηνιγγίτιδα ως πρώιμος προγνωστικός
δείκτης ανταπόκρισης στη θεραπεία. Παιδιατρική, Μάρτιος - Απρίλιος 2002, Τόμος
65, τεύχος 2.
Kaura GY, Ozen H, Secmeer G et al. Beneficial effects of dexamethasone in children
with pneumococcal meningitis. Pediatr Infect Dis J 1995; 14:490-494.
Λουρίδα Αθ, Συρογιαννόπουλος Γ, Θεοδωρίδου Μ, Παππά Ε, Μπαμπίλης Γ, Οικονομίδης
Ι, Φίλιας Ν, Ζουμπουλάκης Δ. Οξεία μικροβιακή μηνιγγίτιδα και δεξαμεθαζόνη.
Συγκριτικά αποτελέσματα χορήγησης 2 και 4 ημερών. Παιδιατρική 1993; 52:542-511.
MMWR. Surveillance of Penicillin - Nonsusceptible Streptococcus pneumoniae.
New York City, 1995. April 11, 1997, Vol. 46 / No 14
Rubinstein Jay T. Pediatric cochlear implantation: Prosthetic hearing and language
development. Lancet 2002; 360:483-85.
Saez - Llorens X, Mc Cracken G H Jr. Αntimicrobial and antimiflammatory treatment
of Bacterial Meningitis. Infections disease clinics of North America WB Saunders
1999; 13(3):619-636.
Syriopoulou V, Daikos GL, Soulis K, Michos A, Alexandrou H., Pavlopoulou I.,
Pagali A., Hadjichristodoulou C., and Theodoridou M. Epidemiology of invasive
childhood Pneumococcal infections in Greece. Acta Paediatr Suppl 2000; 435:30-4.
Tsolia M N, Theodoridou M, Tzanakaki G, Kalabalikis P, Urani E, Mostrou Gl,
Pangalis and al. The evolving epidemiology of invasive meningococcal disease:
a two-year prospective, population - based study in children in the area of
Athens. FEMS Immunology and Medical Microbiology 2003; 36:87-94.
Wubbel L and Mc Cracken G H Jr. Management of Bacterial Meningitis: 1998. Pediatrics
in Review March 1998; 19(3).