 Εικόνα 1.
Εικόνα 1. Yπερνατριαιμία, υποδιψία,
άποιος διαβήτης και κεντρική
πρώιμη ήβη σε ασθενή με
διαφραγματο-οπτική δυσπλασία
Γ. Tριανταφυλλίδης
Δ. Καρακαϊδός
Π. Ζώση
Γ. Καφαλίδης
Ν. Μηλιώνη
Φ. Παπαδέλης
Χ. Καρής
Παιδιατρική Κλινική Γενικού Νοσοκομείου Νίκαιας, Πειραιάς
Υποβλήθηκε: 12/2/2003
ΠΕΡΙΛΗΨΗ
Η υποπλασία του διαφανούς διαφράγματος και του οπτικού νεύρου (διαφραγματο-οπτική δυσπλασία ή σύνδρομο de Morsier) συνδέεται τόσο με ποικίλες ορμονικές διαταραχές της πρόσθιας και της οπίσθιας υπόφυσης, όσο και με διαταραχές από τα ανώτερα κέντρα του υποθαλάμου.
Περιγράφεται η περίπτωση 13χρονης ασθενούς με διαφραγματο-οπτική δυσπλασία, η οποία παρουσίασε υπερνατριαιμική αφυδάτωση και μερική έλλειψη αντιδιουρητικής ορμόνης, σε συνδυασμό με διαταραχή του κέντρου της δίψας και κεντρική πρώιμη ήβη, ενώ παράλληλα επιχειρείται ανασκόπηση της σχετικής βιβλιογραφίας.
(Δελτ Α' Παιδιατρ Κλιν Αθηνών 2003, 50(2): 162-169)
Λέξεις ευρετηριασμού: διαφραγματο-οπτική δυσπλασία, άποιος διαβήτης, πρώιμη ήβη, υπερνατριαιμία, υποδιψία.
ΕΙΣΑΓΩΓΗ
Η υποπλασία του οπτικού νεύρου, η οποία συνιστά διαταραχή της διαμόρφωσης του αμφιβληστροειδούς και του οπτικού χιάσματος κατά την εμβρυϊκή περίοδο μπορεί είτε να αποτελεί μεμονωμένο εύρημα, είτε να συνυπάρχει με άλλες ανωμαλίες του κεντρικού νευρικού συστήματος (ΚΝΣ). Το 1956, ο DeMorsier ανακοίνωσε 36 περιπτώσεις ασθενών με ανωμαλίες της μέσης γραμμής του εγκεφάλου που σχετίζονταν με ανωμαλίες του οπτικού νεύρου και του οπτικού χιάσματος, χαρακτηρίζοντάς τις συνολικά με τον όρο «διαφραγματο-οπτική δυσπλασία».[1] O όρος αυτός, ο οποίος και τελικά επικράτησε, αρχικά χαρακτήριζε την αγενεσία του διαφανούς διαφράγματος (που φυσιολογικά χωρίζει τις πλάγιες κοιλίες μεταξύ τους) μαζί με την υποπλασία του οπτικού νεύρου και του οπτικού χιάσματος. Το 1970 οι Hoyt και συν. επέκτειναν τον ορισμό, συσχετίζοντάς τον και με τις ανωμαλίες της πρόσθιας και της οπίσθιας υπόφυσης.[3] Έγινε αντιληπτό ότι η διαφραγματο-οπτική δυσπλασία αντιπροσώπευε ένα μόνο μέρος ενός ευρύτατου φάσματος, στο άλλο άκρο του οποίου υπήρχε η ολοπροσεγκεφαλία.
Παρουσιάζουμε την περίπτωση νεαρής ασθενούς με διαφραγματο-οπτική δυσπλασία που εκδηλώθηκε με την ασυνήθη τριάδα του άποιου διαβήτη, της υποδιψίας και της κεντρικής πρώιμης ήβης.

 Εικόνα 1.
Εικόνα 1.
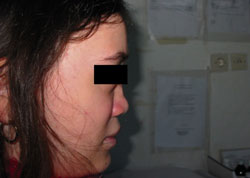
Εικόνα 1. Χαρακτηριστικό προσωπείο ασθενούς.

ΠΕΡΙΓΡΑΦΗ ΠΕΡΙΠΤΩΣΗΣ
Κορίτσι ηλικίας 13 ετών εισήχθη στη κλινική μας λόγω ανορεξίας, καταβολής από 7ημέρου και εμέτων (9-10 επεισοδίων) οι οποίοι εμφανίστηκαν και έγιναν εντονότεροι το τελευταίο 24ωρο. Σημειώνεται, επίσης, η απουσία πυρετού, όπως και η μειωμένη λήψη υγρών η οποία χρονολογείται από την έναρξη της συμπτωματολογίας, χωρίς παράλληλη μείωση της συχνότητας της ούρησης. Αξίζει, τέλος, να τονισθεί με έμφαση η έλλειψη αισθήματος δίψας καθΥ όλη τη διάρκεια της διαδρομής των συμπτωμάτων. Πρόκειται για το μοναδικό παιδί μιας οικογένειας, της οποίας οι γονείς δεν έχουν συγγενικούς δεσμούς μεταξύ τους και είναι φαινοτυπικά υγιείς.
Στο ατομικό της αναμνηστικό αναφέρεται νοσηλεία σε ηλικία ενός έτους λόγω επεισοδίου υπερνατριαιμικής αφυδάτωσης, καθώς και καρυοτυπικός έλεγχος λόγω ιδιάζοντος προσωπείου ο οποίος δεν ανέδειξε κάποιο παθολογικό εύρημα. Τέλος, σε ηλικία 7,5 ετών εμφάνισε σημεία έναρξης πρώιμης ήβης (διόγκωση των μαστών, αυξημένη τρίχωση του εφηβαίου και της μασχάλης), τα οποία δεν διερευνήθηκαν περαιτέρω.
Κατά την αντικειμενική εξέταση της ασθενούς διαπιστώθηκε η ύπαρξη ιδιάζοντος προσωπείου που περιλάμβανε υποτελορισμό, καθίζηση της ρίζας της ρινός και σημεία υποπλασίας της μέσης μοίρας του προσώπου (υποπλαστική άνω γνάθος, υποπλαστικά ζυγωματικά) (εικόνα 1). H ασθενής επιπροσθέτως εμφάνιζε ψυχοκινητική καθυστέρηση.
Τα ζωτικά της σημεία είχαν ως εξής : Θ: 36.6οC, ΑΠ: 115/58mmHg, σφύξεις: 110/λεπτό, ενώ τα σωματομετρικά της στοιχεία ήταν: βάρος: 35kg (3η εκατοστιαία θέση), ύψος: 140cm (<3η εκατοστιαία θέση), Π.Κ.: 49cm (<3η εκατοστιαία θέση). Η ασθενής παρουσίαζε ικανοποιητικό επίπεδο συνείδησης, με μέτρια καταβολή και ξηρότητα των βλεννογόνων, αλλά με φυσιολογική σπαργή του δέρματος. Η τρίχωση του εφηβαίου ήταν βαθμού ΙV κατά Tanner (PH IV), η τρίχωση της μασχάλης ΙΙΙ (ΑΗ ΙΙΙ) και των μαστών 4 (Β4) κατά Tanner, ενώ η έναρξη της εμμήνου ρήσεως χρονολογείται από την ηλικία των 10 ετών. Από τα υπόλοιπα συστήματα δεν διαπιστώθηκε κάτι το παθολογικό.
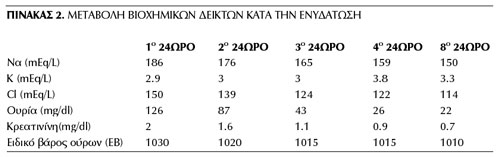
Εργαστηριακά, διαπιστώθηκε σοβαρού βαθμού υπερνατριαιμική αφυδάτωση (Να: 187mEq/L) και προνεφρική αζωθαιμία (ουρία: 140mg/dl, κρεατινίνη: 2,3mg/dl) (αναλυτική απεικόνιση των εργαστηριακών ευρημάτων εισόδου καταγράφεται στον πίνακα 1). Αξιοσημείωτη ήταν η αντιδιαστολή των βιοχημικών δεικτών (επίπεδα Να ασύμβατα με τη ζωή) με την κλινική εικόνα, γεγονός που υποδηλώνει ανοχή και προσαρμογή της ασθενούς στη χρόνια υπερνατριαιμία. Η αποκατάσταση του ελλείμματος ήταν σταδιακή και ολοκληρώθηκε σε 72 ώρες από την εισαγωγή. Ωστόσο, ήταν χαρακτηριστική η απουσία του αισθήματος δίψας, παρά την αυξημένη ωσμωτικότητα στον ορό και αφού είχαν παρέλθει τα επεισόδια των εμέτων αρκετή ώρα μετά την έναρξη της ενδοφλέβιας χορήγησης υγρών. Αναλυτική παρουσίαση της μεταβολής των βιοχημικών δεικτών κατά τη θεραπευτική αγωγή παρουσιάζεται στον πίνακα 2.
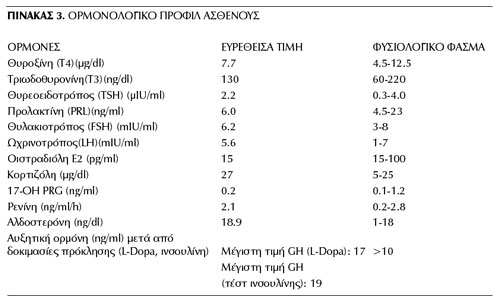
Δεκαπέντε μέρες μετά την είσοδό της στην κλινική, η ασθενής υπεβλήθη σε ορμονολογικό έλεγχο με προσδιορισμό των βασικών τιμών της θυλακιοτρόπου (FSH) και της ωχρινοτρόπου (LH) oρμόνης, της οιστραδιόλης (Ε2), της κορτιζόλης ορού, της 17-OΗ προγεστερόνης (17-OΗ-PRG), των θυρεοειδικών ορμονών και της θυρεοειδοτρόπου ορμόνης (Τ3, Τ4, ΤSH), της προλακτίνης (PRL), της αλδοστερόνης και της ρενίνης ορού, καθώς και της αυξητικής ορμόνης (GH) μετά από δοκιμασίες πρόκλησης με ινσουλίνη και L-Dopa. Το ορμονολογικό προφίλ της ασθενούς, το οποίο είναι μέσα στα φυσιολογικά πλαίσια, με εφηβικές τιμές γοναδοτροπινών, συνοψίζεται στον πίνακα 3.
Η οστική ηλικία προσδιορίσθηκε με ακτινογραφία της αριστερής άκρας χειρός με τη μέθοδο των Greulich και Pyle και ήταν 17 ετών (χρονολογική ηλικία 13 ετών). H οπτική οξύτητα ήταν 9-10/10 και 8-9/10 στον δεξιό και στον αριστερό οφθαλμό αντίστοιχα, ενώ ο έλεγχος των οπτικών πεδίων δεν ολοκληρώθηκε λόγω μη καλής συνεργασίας της ασθενούς. Η βυθοσκόπηση δεν αποκάλυψε παθολογικά ευρήματα.
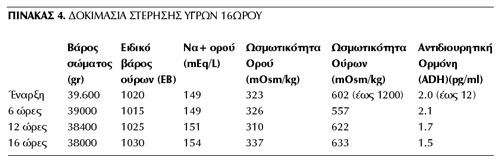
Δεκαοχτώ μέρες από την εισαγωγή της στην κλινική, η ασθενής υποβλήθηκε σε 16ωρη δοκιμασία στέρησης υγρών με στενή παρακολούθηση των ζωτικών της σημείων, με προσδιορισμό των ηλεκτρολυτών, της ωσμωτικότητας του ορού, του ειδικού βάρους και της ωσμωτικότητας των ούρων καθώς και με μέτρηση των αντιστοίχων επιπέδων της αντιδιουρητικής ορμόνης (ADH) του ορού. Αν και οι διεθνώς αναγνωρισμένες τιμές της ωσμωτικότητας, πάνω από τα όρια των οποίων δεν διενεργείται δοκιμασία στέρησης υγρών, είχαν ξεπεραστεί στην περίπτωση της ασθενούς μας, η παρακολούθηση των βιοχημικών παραμέτρων (Να+= 148-152mEq/L) καθΥ όλη τη διάρκεια της νοσηλείας έδειξε επίπεδα ωσμωτικότητας πλάσματος πάντοτε μεγαλύτερα των 308mOsm/L, αν και το παιδί ήταν σε άριστη γενική κατάσταση (εξάλλου η τιμή ωσμωτικότητος πλάσματος στην εισαγωγή ήταν 435mOsm/L). Η κατάσταση αυτή υποδηλώνει χρόνια ανοχή και προσαρμοστικότητα στις αυξημένες τιμές της ωσμωτικότητας πλάσματος και μας επέτρεψε, υπό το πρίσμα της στενής ενδοκλινικής παρακολούθησης, να προβούμε στη δοκιμασία στέρησης υγρών.
Η δοκιμασία κατέδειξε διαταραχή της συμπύκνωσης των ούρων (μέγιστη ωσμωτικότητα ούρων: 633mOsm/kg), τη στιγμή που η ωσμωτικότητα του ορού ήταν 337mOsm/kg, λόγω της ελαττωμένης ικανότητας παραγωγής αντιδιουρητικής ορμόνης (ΑVP), τα επίπεδα της οποίας ήταν μόλις 1,5pg/ml (φυσιολογικά μέχρι 12pg/ml). H μερική ένδεια αντιδιουρητικής ορμόνης (μερικός άποιος διαβήτης) σε συνδυασμό με τη διαταραχή του αισθήματος της δίψας ερμηνεύουν τη χρόνια υπερνατριαιμία της ασθενούς, η οποία, αν και επιδεινώθηκε λόγω της προστεθείσας λοίμωξης αγγίζοντας επικίνδυνα για τη ζωή όρια, έγινε εν τούτοις πολύ καλά ανεκτή λόγω προσαρμογής στη χρόνια αυτή κατάσταση υπερωσμωτικότητας. Τα αποτελέσματα της δοκιμασίας συνοψίζονται στον πίνακα 4.
H μαγνητική τομογραφία εγκεφάλου ανέδειξε απλασία του διαφανούς διαφράγματος, υποπλασία του ρύγχους του μεσολοβίου, λέπτυνση του αριστερού τμήματος του οπτικού χιάσματος και της ενδοκρανιακής μοίρας του αριστερού οπτικού νεύρου, ευρήματα συμβατά με την διαφραγματο-οπτική δυσπλασία (εικόνες 2,3).
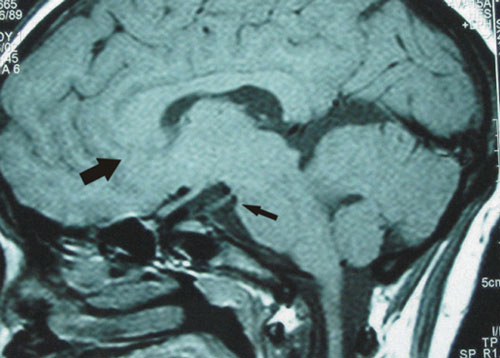 Eικόνα 2.
Eικόνα 2.
Eικόνα 2. MRI εγκεφάλου: Απλασία διαφανούς διαφράγματος.
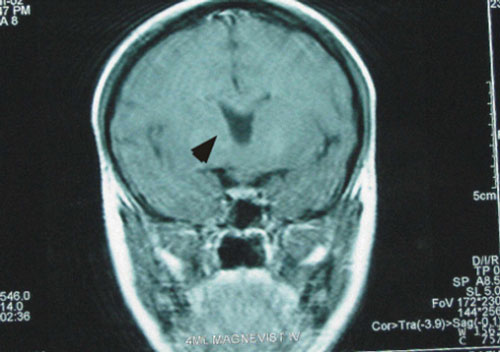 Eικόνα 3.
Eικόνα 3.
Εικόνα 3. ΜRI εγκεφάλου: υποπλασία ρύγχους μεσολοβίου (παχύ βέλος) και αριστερού οπτικού νεύρου(μικρό βέλος).
ΣΥΖΗΤΗΣΗ
Η σχέση της συγγενούς υποπλασίας του οπτικού νεύρου και της απλασίας του διαφανούς διαφράγματος, η οποία πρωτοπεριγράφηκε σε ένα βρέφος 7 μηνών από τον Reeves το 1941,[1] επιβεβαιώθηκε το 1956 από τον DeMorsier, ο οποίος ήταν και ο πρώτος που περιέγραψε χαρακτηριστικά ευρήματα σε 36 ασθενείς και εισήγαγε τον ευρέως χρησιμοποιούμενο όρο «διαφραγματο-οπτική δυσπλασία».[2]
H διαφραγματο-οπτική δυσπλασία μπορεί να διακριθεί σε δύο μορφές. H πρώτη, η οποία είναι πλήρης, περιλαμβάνει στοιχεία υποπλασίας του οπτικού νεύρου, ανωμαλίες στη διάπλαση του διαφανούς διαφράγματος και ελλειμματική λειτουργία της πρόσθιας και της οπίσθιας υπόφυσης.[3-7] Τα στοιχεία αυτά, στην πλήρη μορφή, είναι πάντοτε παρόντα και συνδέονται ποικιλόμορφα μεταξύ τους. Η απλασία του διαφανούς διαφράγματος (εύρημα που υπήρχε και στην ασθενή μας), η οποία αρχικά θεωρήθηκε απαραίτητο στοιχείο του συνδρόμου, διαπιστώθηκε μόνο στο 75% των περιπτώσεων.
Η δεύτερη μορφή, η οποία χαρακτηρίζεται ως πλημμελής, περιλαμβάνει δύο μόνο από τα προαναφερθέντα τρία στοιχεία. Σε αυτό το πλαίσιο είναι πιθανό ότι, τα τρία φαινομενικά ξεχωριστά στοιχεία που συνθέτουν το σύνδρομο, στην πραγματικότητα αποτελούν μικρό τμήμα ανωμαλιών ενός ευρύτερου φάσματος που περιλαμβάνει στο ένα του άκρο την ολοπροσεγκεφαλία και άλλες βαριές ανωμαλίες της μέσης γραμμής, όπως η μονήρης εγκεφαλική κοιλία και η αγενεσία του μεσολοβίου.[8] Η διαφραγματο-οπτική δυσπλασία θεωρείται ως μια ήπια μορφή ολοπροσεγκεφαλίας, ενώ συχνά συνυπάρχει με ανωμαλίες της μέσης μοίρας του προσώπου (εύρημα που επίσης διαπιστώθηκε στην ασθενή μας).
Η σχέση της δυσπλασίας του διαφανούς διαφράγματος και του οπτικού νεύρου με την υποφυσιακή ορμονική ανεπάρκεια έχει πλέον εδραιωθεί. Εφόσον το σύνδρομο αυτό αποτελεί κατά βάση διαταραχή της εμβρυογένεσης, η ανεπάρκεια των ορμονών της υπόφυσης πιθανότατα προκύπτει από την επέκταση των ανωμαλιών της μέσης γραμμής στο επίπεδο του υποθαλάμου.
Η έκταση της υποθαλαμο-υποφυσιακής ορμονικής ανεπάρκειας μπορεί να ποικίλλει, από τη μεμονωμένη ανεπάρκεια της αυξητικής ορμόνης έως την πλήρη υποφυσιακή ανεπάρκεια. Σε αρκετές μελέτες, οι συχνότητες των συνυπαρχουσών ορμονικών ανεπαρκειών ποικίλλουν ευρέως, από 30-100%.[3,4,9-12] Στη μελέτη 18 συνολικά ασθενών των Αntonini και συν., αποκαλύπτονται ορμονικές διαταραχές στο 88% των περιπτώσεων, ενώ η ανεπάρκεια της αυξητικής ορμόνης, η οποία ήταν παρούσα στο 73%, αποτελούσε και την επικρατέστερη ορμονική διαταραχή, ακολουθούμενη κατά σειρά συχνότητας από ανεπάρκειες της θυρεοειδοτρόπου ορμόνης (TSH) (66%), των γοναδοτροπινών (FSH, LH) (45%), της αντιδιουρητικής ορμόνης (ADH) (27%), της ACTH (10%) και τέλος από πρώιμη ήβη (5%).[13] Oι Willnow και συν., βρήκαν μεμονωμένη ανεπάρκεια της αυξητικής ορμόνης στο 62% των ασθενών, στο 18% υπογοναδισμό και επινεφριδιακή ανεπάρκεια και στο 9% υποθυρεοειδισμό και πρώιμη ήβη.[9] Υψηλά ποσοστά ανεπάρκειας της αυξητικής ορμόνης (67%, 88% αντίστοιχα) αναφέρονται και σε άλλες μελέτες,[14,15] ενώ στις ίδιες μελέτες ποικίλλουν οι συχνότητες εμφάνισης άλλων συνυπαρχουσών ορμονικών ανωμαλιών.
Παρά το γεγονός ότι η αυξητική ορμόνη συνηθέστερα είναι και η πρώτη η οποία επηρεάζεται, τα παιδιά αυτά δεν λαμβάνουν θεραπεία, έως ότου ξεπεράσουν την ηλικία των 5 ετών.[16]
Σε εκτεταμένη συγκριτική μελέτη που περιλάμβανε 65 ασθενείς με διαφραγματο-οπτική δυσπλασία και 758 ασθενείς με μεμονωμένη ανεπάρκεια της αυξητικής ορμόνης στους οποίους χορηγήθηκε GH, οι ασθενείς με διαφραγματο-οπτική δυσπλασία (SOD) ήταν στη πλειονότητά τους θήλεις, ηλικιακά νεότεροι και ψηλότεροι από τους αντίστοιχους με την ανεπάρκεια της αυξητικής ορμόνης. Oι ασθενείς με SOD που έλαβαν θεραπεία με GH ήταν μεγαλύτεροι σε ηλικία και πιο κοντοί από εκείνους που δεν υποβλήθηκαν σε θεραπεία, δεν υπήρχαν όμως διαφορές ως προς το φύλο, ενώ εμφάνιζαν σε πολύ μεγαλύτερη συχνότητα και άλλες ορμονικές ανεπάρκειες σε σχέση με εκείνους που, αν και είχαν διαφραγματο-οπτική δυσπλασία, δεν έλαβαν θεραπεία (24% υποθυρεοειδισμός και 27% επινεφριδιακή ανεπάρκεια σε αντίθεση με 8% και 3%, αντίστοιχα).[17] Στη δική μας περίπτωση εκτός από τη μερική έλλειψη αντιδιουρητικής ορμόνης δεν διαπιστώθηκε άλλη ορμονική ανεπάρκεια.
Η νόσος προσβάλλει αδιακρίτως άρρενες και θήλεις με μικρή υπεροχή των θηλέων έναντι των αρρένων (60% έναντι 40%, αντιστοίχως).[7] Η πλειονότητα των ασθενών με σύνδρομο DeMorsier γεννιούνται φυσιολογικά, αν και παρατηρείται μια μικρή αύξηση στη συχνότητα των καισαρικών τομών, ιδίως των νεογνών με πολλαπλή υποφυσιακή ανεπάρκεια (κυρίως λόγω ανώμαλης θέσης), συγκριτικά με τα νεογνά που εμφανίζουν μεμονωμένη ανεπάρκεια της αυξητικής ορμόνης.[16] Τα νεογνά αυτά, αν και πρόκειται για τελειόμηνα φυσιολογικού βάρους, εμφανίζουν σε ποσοστό που ποικίλλει από 20-60% χαμηλό Apgar score, υπογλυκαιμία και υπερχολερυθριναιμία. Ανωμαλίες της μέσης μοίρας του προσώπου (υπερτελορισμός, υποπλαστικά ζυγωματικά κ.λπ.) ενδέχεται να είναι παρούσες, ενώ υποπλασία των έξω γεννητικών οργάνων στα αγόρια ανευρίσκεται στο 28-50% των περιπτώσεων.[16,18,19]
Η υποπλασία του οπτικού νεύρου, η οποία αποτελεί το κύριο συστατικό του συνδρόμου, συνδέεται με μειωμένη οπτική οξύτητα και με πολλαπλά ελλείμματα των οπτικών πεδίων και σε ορισμένες σειρές είναι το κυρίαρχο σύμπτωμα που αναγκάζει τον ασθενή να καταφύγει σε ιατρική βοήθεια. Τα παιδιά αυτά εμφανίζουν απώλεια της οπτικής οξύτητας στο 40%, ενώ τύφλωση παρατηρείται στο 25-50% των περιπτώσεων.[16,18,19] Η οριστική διάγνωση της υποπλασίας του οπτικού νεύρου μπορεί να τεθεί από την εμφάνιση του οπτικού δίσκου, ο οποίος είναι μικρός σε διαστάσεις (από το 1/3 έως το μισό του φυσιολογικού μεγέθους) και συχνά περιβάλλεται από επίπεδη γκριζωπή ή κιτρινωπή ουσία γύρω από την οπτική θηλή, η οποία περιέχει κοκκία χρωστικής.[15] Άλλο οφθαλμολογικό εύρημα αποτελεί η εικόνα της οπτικής θηλής με την παρουσία ενός εξαιρετικά μικρού οπτικού δίσκου, σε συνδυασμό με την εκσεσημασμένη ελικοειδή πορεία των φλεβών του αμφιβληστροειδούς, που πρόσφατα περιγράφηκε από τους Hellstrom και συν.[20]
Κατά τη διάρκεια των πρώτων χρόνων ζωής, ο ρυθμός ανάπτυξης των παιδιών με διαφραγματο-οπτική δυσπλασία υπολείπεται των φυσιολογικών περισσότερο από 2 σταθερές αποκλίσεις. Το γεγονός αυτό, το οποίο παρατηρείται και στα παιδιά με την ιδιοπαθή συγγενή ανεπάρκεια της αυξητικής ορμόνης, καταδεικνύει την πρωταρχική σημασία της αυξητικής ορμόνης στην ανάπτυξη του βρέφους.[21]
Σπασμοί έχουν αναφερθεί στο 25-30% των παιδιών με σύνδρομο DeMorsier, ενώ ψυχοκινητική καθυστέρηση σημειώνεται στο 50-60% αυτών. Αξίζει εδώ να τονισθεί, η ύπαρξη ενός ευρέως φάσματος νευροαναπτυξιακών διαταραχών, οι οποίες ποικίλλουν από τη φυσιολογική νοημοσύνη έως την σοβαρού βαθμού πνευματική καθυστέρηση.[19] Τέλος, στερεοτυπικές διαταραχές συμπεριφοράς παρατηρούνται σε μεγάλο ποσοστό (>50%) ασθενών.[18]
Κατά κανόνα, οι βλάβες που εντοπίζονται στον πρόσθιο υποθάλαμο κλινικά εκδηλώνονται με καθυστέρηση του ρυθμού αύξησης και άποιο διαβήτη, ενώ οι βλάβες του οπισθίου συνδέονται με πρώιμη ήβη. Η πρώιμη ήβη σε έδαφος διαφραγματο-οπτικής δυσπλασίας ενδέχεται να λάβει τρεις μορφές: 1. μια ταχέως εξελισσόμενη μορφή που εκδηλώνεται με κεντρικού τύπου πρώιμη ήβη, 2. μια μορφή κατά την οποία εκδηλώνεται φυσιολογικά στον αναμενόμενο χρόνο εμφάνισής της και 3. καθυστέρηση της ήβης λόγω ανεπάρκειας των γοναδοτροπινών (στην περίπτωσή μας η πρώιμη έναρξη της ήβης ευθύνεται για το χαμηλό ανάστημα της ασθενούς). O παθογενετικός μηχανισμός, που δεν έχει επαρκώς καθοριστεί, φαίνεται να περιλαμβάνει τις ανασταλτικές ώσεις από τα ανώτερα κέντρα του ΚΝΣ.[22,23] Στη μελέτη των Nanduri και συν., η έκκριση των γοναδοτροπινών παραμένει φυσιολογική, κάτι που εκ πρώτης όψεως φαίνεται παράδοξο, αφού κατά τα άλλα υπήρχε πλήρης ανεπάρκεια των λοιπών υποθαλαμικών παραγόντων. Το γεγονός αυτό επιχειρείται να εξηγηθεί μέσω της καθυστερημένης μετανάστευσης των GnRH νευρώνων, οι οποίοι,ενώ αρχικά αναπτύσσονται στο ρινικό βλεννογόνο, στη συνέχεια μεταναστεύουν στον υποθάλαμο, αφού έχουν όμως προηγουμένως ήδη συντελεσθεί οι βλάβες της μέσης γραμμής, οι οποίες και χαρακτηρίζουν το σύνδρομο.[24]
Η επίπτωση του άποιου διαβήτη επί εδάφους διαφραγματο-οπτικής δυσπλασίας ποικίλλει από 9-38%.[8,9,13,15] Ειδικότερα, στη μελέτη των Masera και συν., ενώ το 38% του συνόλου των παιδιών με σύνδρομο De Morsier εμφάνιζαν άποιο διαβήτη, στο 55% αυτών συνυπήρχε και διαταραχή του κέντρου της δίψας, πράγμα που έκανε αρκετά δύσκολη τη ρύθμιση του ισοζυγίου των υγρών και την αποφυγή της υπερνατριαιμίας, εφόσον απαιτούνταν αρκετές επανεισαγωγές στο νοσοκομείο για τη σωστή ρύθμιση και τη χορήγηση των κατάλληλων δόσεων δεσμοπρεσσίνης. Η υποδιψία, η οποία επιτείνει την ήδη αυξημένη ωσμωτικότητα του πλάσματος καθώς και η εξάρτηση αυτών των παιδιών από τους γονείς ως αποτέλεσμα της απώλειας όρασης αφενός και της ψυχοκινητικής τους καθυστέρησης αφετέρου, εξηγούν τις δυσκολίες αυτές.[8] Στο περιστατικό που παρουσιάστηκε, η διαταραχή του κέντρου της δίψας σε συνδυασμό με τον άποιο διαβήτη αναμφισβήτητα ευθύνονται για τις παρατηρηθείσες τιμές ωσμωτικότητος του πλάσματος, οι οποίες πρακτικά ήταν ασύμβατες με τη ζωή. Παρά ταύτα, η ασθενής ανεχόταν αρκετά καλά ακόμη και αυτές τις ακραίες τιμές, γεγονός που υποδηλώνει προσαρμοστικότητα και ανοχή στην χρόνια υπερνατριαιμία.
Παραμένει ασαφές, εάν η νοητική καθυστέρηση, η οποία συχνά χαρακτηρίζει τους ασθενείς με διαφραγματο-οπτική δυσπλασία, είναι αποτέλεσμα της ανώμαλης ανάπτυξης του εγκεφάλου ή των επαναλαμβανόμενων επεισοδίων ηλεκτρολυτικών διαταραχών. Είναι βέβαιο, όμως, πως η ψυχοκοινωνική απομόνωση που τους διακρίνει συνεισφέρει ως ένα βαθμό στην έκπτωση της νοητικής τους λειτουργίας.[8]
Όσον αφορά στην αιτιολογία του συνδρόμου, η μικρή ηλικία των μητέρων παιδιών με σύνδρομο De Morsier αποτελεί σταθερό εύρημα σε ορισμένες σειρές ασθενών.[25] Επιπροσθέτως, αμφισβητείται το κατά πόσο το αλκοόλ ή τα φάρμακα ενδεχομένως ενέχονται στην παθογένεση του συνδρόμου.[26] Πρόσφατα, μια θεωρία που υποστηρίζει την αγγειακή απόφραξη του εγγύς τμήματος της πρόσθιας εγκεφαλικής αρτηρίας επιχειρεί να φωτίσει την παθογένεια του συνδρόμου.27 Αν και η ακριβής αιτιολογία παραμένει ασαφής, πρόσφατες μελέτες σε ποντίκια οδήγησαν στην ανίχνευση και την ταυτοποίηση του Hesx-1 γονιδίου, στη δομή του οποίου οι μεταλλάξεις οδηγούν στην εμφάνιση φαινοτύπου, ο οποίος προσομοιάζει εκείνον της διαφραγματο-οπτικής δυσπλασίας. Η κλωνοποίηση του γονιδίου αποκαλύπτει διάφορες μεταλλάξεις στη δομή του (ελλείμματα, αντικαταστάσεις) που οδηγούν στην κωδικοποίηση ελαττωματικής πρωτεΐνης, η οποία και θεωρείται υπεύθυνη για τη διαμόρφωση του προσθίου εγκεφάλου, των οφθαλμών όπως και άλλων δομών του προσθίου εγκεφάλου κατά την εμβρυογένεση.[28]
Όσον αφορά στη θεραπεία υποκατάστασης του συνδρόμου, αυτή πρέπει να εξατομικεύεται και να περιλαμβάνει την αναπλήρωση του μονήρους ή των πολλαπλών ορμονικών ελλειμμάτων. O άποιος διαβήτης θα πρέπει να αντιμετωπίζεται με την ελεύθερη πρόσβαση σε ύδωρ ή και με τη χορήγηση δεσμοπρεσσίνης.[8] Όταν υπάρχει διαταραχή του κέντρου της δίψας, θα πρέπει να εξασφαλίζεται η χορήγηση υγρών από τους γονείς και οι κατάλληλες αυξομειώσεις να γίνονται στις περιπτώσεις λοιμώξεων ή μεταβολών της θερμοκρασίας του περιβάλλοντος.
Το παρόν περιστατικό παρουσιάζεται αφενός μεν λόγω της σπανιότητάς του, αφετέρου δε λόγω του ιδιαίτερου ενδιαφέροντος που αρχικά δημιουργεί η αντιδιαστολή και η αναντιστοιχία μεταξύ της κλινικής εικόνας και των εργαστηριακών ευρημάτων. Αξίζει, τέλος, να επισημανθεί ο ασυνήθης συνδυασμός των ενδοκρινολογικών ευρημάτων με τα οποία εκδηλώθηκε το σύνδρομο (μερικός άποιος διαβήτης, υποδιψία, κεντρική πρώιμη ήβη).
Hypernatremia, hypodipsia, diabetes insipidus and central precocious puberty in a patient with septo-optic dysplasia
G. Triantafyllidis, D. Karakaidos, P. Zosi, G. Kafalidis, N. Milioni, F. Papadelis, D. Karis
(Ann Clin Pediatr Univ Atheniensis 2003, 50(2): 162-169)
Septo-optic dysplasia (de Morsier syndrome), which includes hypoplasia of the septum pellucidum and optic nerve/chiasm, manifests itself with variable hormonal anterior and posterior pituitary disturbances as well as signs from higher hypothalamic centers. A case of a 13-year old patient with septo-optic dysplasia, who presented with hypernatremic dehydration, partial diabetes insipidus, hypodipsia and central precocious puberty is described in conjuction with a review of the relevant literature.
Key Words: septo - optic dysplasia, de Morsier Syndrome, hypernatremia.
ΒΙΒΛΙOΓΡΑΦΙΑ
1. Reeves DL. Congenital absence of the septum pellucidum. Bull Johns Hopkins Hosp 1941, 69:61-71.
2. de Morsier G. Etudes sur les dystrophies cranioencephaliques. III Agenesie du septum lucidum avec malformation du tractus optique. La dysplasie septo Π optique Schweitz Arch Neurol Psychiatr 1956, 77:267.
3. Hoyt WF, Kaplan SL, Grumbach MM, Glaser JS. Septo-optic dysplasia and pituitary dwarfism. Lancet 1970, 1:893.
4. Harris RJ, Haas L. Septo-optic dysplasia with growth hormone deficiency (de Morsier Syndrome). Arch Dis Child 1972, 47:973.
5. Furujo M, Ichiba Y. Two cases of septo-optic dysplasia(SOD). Endocr J 1998, 45Suppl:S175-177.
6. Billson F, Hopkins IJ. Optic hypoplasia and hypopituitarism. Lancet 1972, 1:905.
7. Patel H, Tze WJ, Crichton JU, McCormick AQ, Robinson GC, Dolman CL. Optic nerve hypoplasia with hypopituitarism. Am J Dis Child 1975, 129:175
8. Masera N, Grant DB, Stanhope R, Preece MA. Diabetes insipidus with impaired osmotic regulation in septo- optic dysplasia and agenesis of the corpus callosum. Arch Dis Child 1994, 70(1):51-53.
9. Willnow S, Kiess W, Butenandt O, Dorr HG, Enders A, Strasser-Vogel B, et al. Endocrine disorders in septo-optic dysplasia(De Morsier syndrome)- Evaluation and follow-up of 18 patients. Eur J Pediatr 1996, 155:179-184.
10. Stanhope R, Preece MA, Brook CGD. Hypoplastic optic nerves and pituitary dysfunction. Arch Dis Child 1984, 59:111-114.
11. Yukizane S, Kimura Y, Yamashita Y, Matumishi T, Horikawa H, Ando H, Yamashita F. Growth hormone deficiency of hypothalamic origin in septo-optic dysplasia. Eur J Pediatr 1990, 150(1):30-33.
12. Hellstrom A., Wiklund L-M, Svensson F. The clinical and morphologic spectrum of optic nerve dysplasia. J AAPOS 1999, 3(4):212:20.
13. Antonini SR, Grecco Filho A, Elias LL, Moreira AC, Castro M. Cerebral midline developmental anomalies: endocrine, neuroradiographic and ophthalmological features. J Pediatr Endocrinol Metab 2002, 15(9):1525-1530.
14. Izenberg N, Rosenblum M, Parks JS. The endocrine spectrum of septo-optic dysplasia. Clin Pediatr (Phila) 1984, 23:632-636.
15. Arslanian SA, Rothfus WE, Foley Jr TP, Becker DJ. Hormonal, metabolic, and neuroradiologic abnormalities associated with septo-optic dysplasia. Acta Endocrinologica 1984, 107:282-288.
16. Hellstrom A, Chatelain P, Cutfield W, Jonsson P, Price A, Wilton P, et al. Septo-optic dysplasia: Experience with 151 cases in KIGS (Pharmacia & Upjohn International Growth Database); In: Ranke M, Wilton P (eds): Growth Hormone Therapy in KIGS: Ten YearsΥ Experience 1987-1997. Heidelberg, JA Barth, 1999, 14:147-157.
17. Parker KL, Hunold JJ, Blethen SL. Septo-optic dysplasia/optic nerve dysplasia: data from the National Cooperative Growth Study (NCGS). J Pediatr Endocrinol Metab 2002, 15Suppl2:697-700.
18. Hellstrom A, Aronsson M, Axelson C, Kyllerman M, Kopp S, Steffenburg S, et al. Children with Septo-optic dysplasia. How to improve and sharpen the diagnosis. Hor Res 2000, 53:19-25.
19. Cameron FJ, Khadilkar VV, Stanhope R. Pituitary dysfunction, morbidity and mortality with congenital midline malformation of the cerebrum. Eur J Pediatr 1999, 158:97-102.
20. Ηellstrom A, Wiklund L-M, Svensson E, Albertsson-Wikland K, Stromland K. Optic nerve hypoplasia with isolated turtuosity of the retinal veins- a marker of endocrinopathy. Arch Ophthalmol 1999, 117:880-884.
21. Gluckman P, Gunn AJ, Wrai A, Cutfield WS, Chatelain PG, Guilbaud O, et al. Congenital idiopathic growth hormone deficiency associated with prenatal and early postnatal growth failure. J Pediatr 1992, 121:920-923.
22. Huseman CA, Kelch RP, Hopwood NJ, Zipf WB. Sexual precocity in association with septo - optic dysplasia and hypothalamic hypopituitarism. J Pediatr 1978, 92(5):748-53.
23. Hanna CE, Mandel SH, LaFranchi SH. Puberty in the syndrome of septo- optic dysplasia. Am J Dis Child 1989, 143(2):186-9.
24. Nanduri VR, Stanhope R. Why is the retention of gonadotropin secretion common in children with panhypopituitarism due to septo-optic dysplasia? Eur J Endocrinol 1999, 140(1):48-50.
25. Elster AB, McAnarney ER. Maternal age and septo-optic dysplasia. J Pediatr 1979, 94:162-163.
26. Coulter CL, Leech RW, Schaefer GB, Scheithauer BW, Brumback RA. Midline cerebral dysgenesis, dysfunction of the hypoyhalamic pituitary axis and fetal alcohol defects. Arch Neurol 1993, 50:771-775.
27. Lubinsky MS. Hypothesis: Septo-optic dysplasia is a vascular disruption sequence. Am J Med Genet 1997, 69:235-236.
28. Dattani ML, Martinez-Barbera J, Thomas PQ, Brickman JM, Gupta Wales JK, et al. Molecular genetics of septooptic dysplasia. Horm Res 2000, 53Suppl 1:26-33.