 Εικόνα 1.
Εικόνα 1.Η θέση της λαπαροσκόπησης στη διάγνωση
και την αντιμετώπιση των καλοήθων παθήσεων
των ωοθηκών
Ε. Παπανδρέου
Ν. Μπαλτογιάννης
Σ. Νικολάου
Δ. Κεραμίδας
Β' Παιδοχειρουργική Κλινική Νοσοκομείου Παίδων «Η Αγία Σοφία»
Υποβλήθηκε: 6/3/2003
ΠΕΡΙΛΗΨΗ
Σκοπός: Σκοπός της εργασίας είναι να τονισθεί η θέση της λαπαροσκόπησης στη διάγνωση και τη θεραπεία των καλοήθων παθήσεων των έσω γεννητικών οργάνων των θηλέων της παιδικής ηλικίας.
Υλικό και Μέθοδος: Σε σύνολο 17 κοριτσιών, που χειρουργήθηκαν την τελευταία διετία για καλοήθεις παθήσεις των έσω γεννητικών οργάνων, οι 13 αντιμετωπίσθηκαν με λαπαρόσκοπηση. Η ηλικία των ασθενών κυμαινόταν από 5-14 ετών (μέση τιμή 9,6 έτη). Εικόνα οξείας κοιλίας παρουσίαζαν 10 ασθενείς (συστροφή παρασαλπιγγικής κύστης 3, συστροφή κύστης ωοθήκης [2], συστροφή ωοθήκης [1], μισχωτή παραωθηκική κύστη [1], πολυκυστική νεκρωμένη σάλπιγγα 1, ρήξη ωχρού σωματίου 1 και ώριμο κυστικό τεράτωμα ωοθήκης[1]). Προγραμματισμένες λαπαροσκοπικές επεμβάσεις έγιναν σε 3 ασθενείς (σύνδρομο Turner [1], άρρην ψευδερμαφροδιτισμός 1 και έλεγχος για υποτροπή χειρουργηθείσης κακοήθους νεοπλασίας ωοθήκης [1]).
Αποτελέσματα: Στις ασθενείς με συστροφή παρασαλπιγγικής κύστης και κύστης ωοθήκης έγινε εκτομή της κύστης και διατήρηση των ωοθηκών, ενώ στην ασθενή με τη συστροφή της ωοθήκης έγινε ανάταξη της ωοθήκης. Στις ασθενείς με σύνδρομο Turner και άρρενα ψευδερμαφροδιτισμό πραγματοποιήθηκε αμφοτερόπλευρη γοναδεκτομή. Στην περίπτωση της νεκρωμένης πολυκυστικής σάλπιγγας διεξήχθη σαλπιγγεκτομή, ενώ στην ασθενή με το καλόηθες κυστικό τεράτωμα ωοθηκεκτομή. Στην ασθενή, η οποία στο παρελθόν είχε υποβληθεί σε ωοθηκεκτομή λόγω κακοήθους νεοπλασίας, έγινε λαπαροσκόπηση αντί δεύτερης λαπαροτομίας (second look operation), και δεν αναγνωρίστηκε τοπική υποτροπή της νόσου. Η μετεγχειρητική πορεία των ασθενών ήταν ομαλή και οι ασθενείς εξήλθαν την 1η-2η μετεγχειρητική ημέρα (μέση τιμή: 1,3 ημέρες).
Συμπεράσματα: Η διαγνωστική και θεραπευτική λαπαροσκόπηση είναι ασφαλής μέθοδος τόσο για τις οξείες όσο και τις χρόνιες καλοήθεις παθήσεις των έσω γεννητικών οργάνων των θηλέων παιδικής ηλικίας. Mειώνει τις ημέρες νοσηλείας και προσφέρει άριστο κοσμητικό αποτέλεσμα.
(Δελτ Α' Παιδιατρ Κλιν Πανεπ Αθηνών 2003, 50(2): 156-161)
Λέξεις ευρετηριασμού: καλοήθεις παθήσεις έσω γεννητικών οργάνων, παιδιά, λαπαροσκόπηση, ωοθήκες.
ΕΙΣΑΓΩΓΗ
Η διαγνωστική λαπαροσκόπηση για τις παθήσεις των έσω γεννητικών οργάνων άρχισε να εφαρμόζεται σε γυναίκες στις αρχές του 20ου αιώνα, ενώ σε παιδιά στις αρχές της δεκαετίας του 1980.[1] Όμως, η εξέλιξη της τεχνολογίας και η ανάπτυξη της video λαπαροσκοπικής χειρουργικής, κατά τη δεκαετία του 1990, προσέφερε μεγαλύτερες εγχειρητικές δυνατότητες. Η λαπαροσκόπηση εφαρμόζεται πλέον όχι μόνο για διαγνωστικούς σκοπούς, αλλά και για θεραπευτικούς στις καλοήθεις παθήσεις των έσω γεννητικών οργάνων ανεξαρτήτως ηλικίας.[1,2] Στο Νοσοκομείο Παίδων η λαπαροσκοπική χειρουργική εφαρμόζεται για την αντιμετώπιση των παθήσεων του ουροποιογεννητικού συστήματος, του πεπτικού και άλλων συστημάτων. Παρουσιάζεται η θέση της λαπαροσκοπικής χειρουργικής στο Νοσοκομείο Παίδων «Η Αγία Σοφία» όσον αφορά στη διάγνωση και την αντιμετώπιση των καλοήθων παθήσεων των έσω γεννητικών οργάνων των θηλέων της παιδικής ηλικίας.
 Εικόνα 1.
Εικόνα 1.
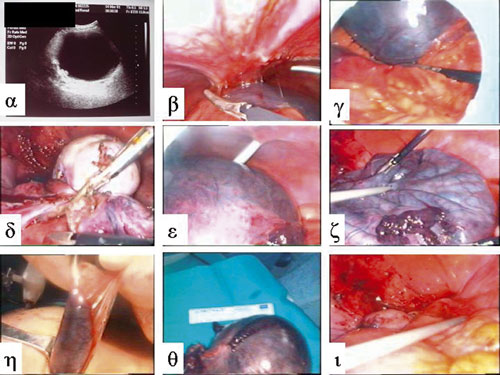
Εικόνα 1. Συστροφή ευμεγέθους παρασαλπιγγικής κύστης σε κορίτσι ηλικίας 13 ετών: Α) Υπερηχογραφικός έλεγχος: Κυστική μάζα υπογαστρίου διαστάσεων 18,2x15,6x13,8. Λαπαροσκοπική Επέμβαση: Β) Ευμεγέθης κυστική μάζα υπογαστρίου συμφυόμενη με το μείζον επίπλουν και το πρόσθιο τοίχωμα του περιτοναίου. Γ) Αποκόλληση του μείζονος επιπλόου. Δ) Εκτομή στο σημείο συστροφής του εξαρτήματος. Ε) Λαπαροσκοπική παρακέντηση της κύστης. Ζ) Αναρρόφηση και εκκένωση της κύστης. Η) Αφαίρεση της κύστης με σάκκο περισυλλογής οργάνων. Θ) Αφαιρεθείσα παρασαλπιγγική κύστη λαπαροσκοπικώς. Θ) Λαπαροσκοπική άποψη της πυέλου μετά την αφαίρεση της κύστης.
 Εικόνα 2 .
Εικόνα 2 .
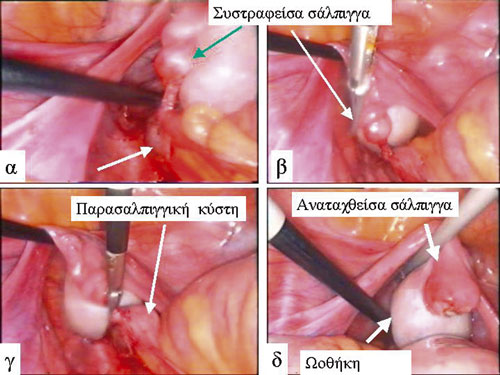
Εικόνα 2. Συστροφή σάλπιγγας με παρασαλπιγγική κύστη δεξιά σε κορίτσι 10 ετών. Λαπαροσκοπική επέμβαση: Α,Β) Συστροφή της δεξιάς σάλπιγγας σε άξονα καθηλωμένης παρασαλπιγγικής κύστης. Γ) Σημείο εκτομής της κύστης. Δ) Αναταχθείσα σάλπιγγα μετά την αφαίρεση της παρασαλπιγγικής κύστης.
 Εικόνα 3 .
Εικόνα 3 .
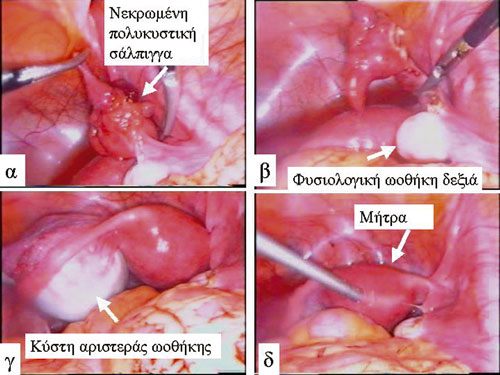
Εικόνα 3. Νέκρωση πολυκυστικής σάλπιγγας δεξιά σε κορίτσι 8 ετών.
Λαπαροσκοπική επέμβαση: Α) Λαπαροσκοπική διάγνωση νεκρωμένης πολυκυστικής σάλπιγγας δεξιά. Β) Σαλπιγγεκτομή δεξιά. Γ) Κύστη αριστερά ωοθήκης διαστάσεων 5,2x4,5x3,8. Δ) Διατήρηση της αριστεράς ωοθήκης (η κύστη υποχώρησε 3 μήνες μετά την επέμβαση).
ΥΛΙΚO ΚΑΙ ΜΕΘOΔOΣ
Σε σύνολο 17 κοριτσιών που χειρουργήθηκαν για καλοήθεις παθήσεις των έσω γεννητικών οργάνων τα δύο τελευταία χρόνια, τα 13 αντιμετωπίσθηκαν λαπαροσκοπικά. Oι τεχνικές των λαπαροσκοπικών επεμβάσεων πραγματοποιήθηκαν από τον ίδιο παιδοχειρουργό. Η ηλικία των ασθενών κυμαινόταν από 5 έως 14 ετών (μέση τιμή 9,6 έτη). Δέκα ασθενείς παρουσίαζαν εικόνα οξείας κοιλίας. Από αυτές, κατά τη λαπαροσκόπηση, σε 3 κορίτσια βρέθηκε συστροφή παρασαλπιγγικής κύστης με συστροφή της σάλπιγγας (εικόνες 1,2), συστροφή κύστης ωοθήκης σε 2, συστροφή ωοθήκης σε 1, πολυκυστική νεκρωμένη σάλπιγγα σε 1 (εικόνα 3), μισχωτή παραωθηκική κύστη σε 1 (εικόνα 4), ρήξη ωχρού σωματίου σε 1 (εικόνα 5) και ώριμο κυστικό τεράτωμα ωοθήκης σε 1 (εικόνα 6).
Προγραμματισμένες λαπαροσκοπικές επεμβάσεις έγιναν σε 3 ασθενείς, από τις οποίες η πρώτη είχε σύνδρομο Turner (εικόνα 7), η δεύτερη άρρενα ψευδοερμαφροδιτισμό (εικόνα 8), και η τρίτη είχε υποβληθεί παλαιότερα σε ωοθηκεκτομή λόγω κακοήθους νεοπλασίας της ωοθήκης. Στην τελευταία ασθενή η λαπαροσκόπηση αντικατέστησε τη δεύτερη λαπαροτομία (second look operation) για τη διερεύνηση μιας πιθανής τοπικής υποτροπής της νόσου. Η δημιουργία του πνευμοπεριτοναίου έγινε με την τεχνική Hasson σε 7 και με βελόνη Veress σε 6 ασθενείς αντίστοιχα. Η πίεση του CO2 ήταν 10±2mmHg. Χρησιμοποιήθηκαν 3 trocar (ένα των 10χιλ. στον ομφαλό για την κάμερα και δύο των 5χιλ. στο δεξιό και τον αριστερό λαγόνιο βόθρο αντίστοιχα).
 Εικόνα 4 .
Εικόνα 4 .
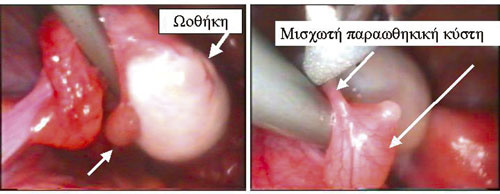
Εικόνα 4. Υποτροπιάζων άλγος υπογαστρίου σε κορίτσι 7 ετών. Λαπαροσκοπική διερεύνηση: Μισχωτή παραωοθηκική κύστη.
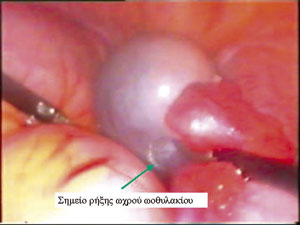 Εικόνα 5 .
Εικόνα 5 .
Εικόνα 5. Oξύ άλγος υπογαστρίου σε κορίτσι 13 ετών. Λαπαροσκοπική διερεύνηση: Ρήξη ωχρού ωοθυλακίου.
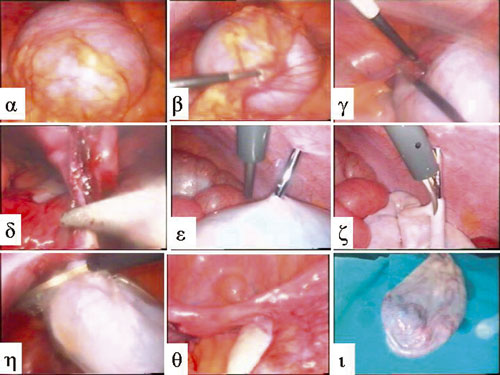 Εικόνα 6 .
Εικόνα 6 .
Εικόνα 6. Ώριμο κυστικό τεράτωμα αριστεράς ωοθήκης διαστάσεων 15,3x12,4x10,5 εκ. σε κορίτσι 5 ετών. Λαπαροσκοπική επέμβαση: Α) Κυστικό μόρφωμα αριστεράς ωοθήκης καλυπτόμενο από το μείζον επίπλουν. Β) Αποκόλληση του μείζονος επιπλόου. Γ,Δ) Εκτομή του κυστικού μορφώματος από το σύστοιχο εξάρτημα. Ε,Ζ) Παρακέντηση και αναρρόφηση του περιεχομένου. Η) Τοποθέτηση της κύστης σε σάκκο περισυλλογής οργάνων προς αφαίρεση εκτός του κύτους της κοιλίας. Θ) Λαπαροσκοπική άποψη της περιτοναϊκής κοιλότητας μετά την αφαίρεση του κυστικού μορφώματος (διακρίνονται η μήτρα, η δεξιά σάλπιγγα και η δεξιά ωοθήκη). Ι) Ανατομικό παρασκεύασμα προς ιστολογική εξέταση.
ΑΠOΤΕΛΕΣΜΑΤΑ
Στις τρεις ασθενείς με τη συστροφή παρασαλπιγγικής κύστης έγινε εκτομή της με διατήρηση των ωοθηκών, ενώ στις δύο ασθενείς με την κύστη ωοθήκης έγινε εκτομή των κύστεων και διατήρηση των ωοθηκών. Στην ασθενή με τη συστροφή της ωοθήκης ανατάχθηκε η ωοθήκη, της οποίας η αιμάτωση επανήλθε, και διατηρήθηκε η γονάδα. Στις ασθενείς με το σύνδρομο Turner και άρρενα ψευδοερμαφροδιτισμό διεξήχθη αμφοτερόπλευρη θεραπευτική γοναδεκτομή. Στην περίπτωση της νεκρωμένης πολυκυστικής σάλπιγγας έγινε σαλπιγγεκτομή. Στην ίδια ασθενή διαπιστώθηκε στην ετερόπλευρη ωοθήκη μια κύστη διαστάσεων 4,5x5,8x3 εκατοστών, αλλά στην κύστη αυτή δεν έγινε κάποια παρέμβαση (3 μήνες αργότερα με υπερηχοτομογραφικό έλεγχο διαπιστώθηκε μείωση των διαστάσεων της κύστης). Σε μία ασθενή με κυστική ωοθήκη διαστάσεων 18εκ. περίπου, στην οποία πραγματοποιήθηκε ωοθηκεκτομή, η ιστολογική εξέταση ανέδειξε ώριμο τεράτωμα ωοθήκης. Στην ασθενή η οποία είχε υποβληθεί στο παρελθόν σε ωοθηκεκτομή λόγω κακοήθους νεοπλασίας και έγινε λαπαροσκόπηση αντί δεύτερης λαπαροτομίας (second look operation), δεν βρέθηκε τοπική υποτροπή της νόσου. Η μετεγχειρητική πορεία όλων των ασθενών ήταν ομαλή και οι ασθενείς εξήλθαν την 1η-2η μετεγχειρητική ημέρα (μέση τιμή: 1,3 ημέρες).
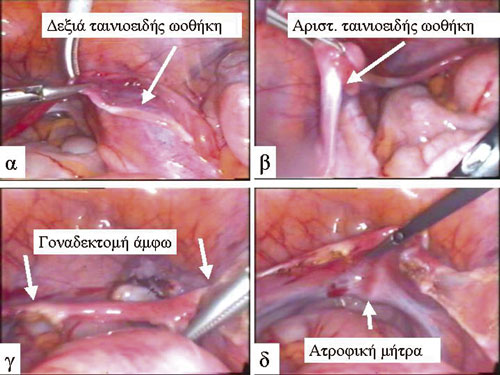 Εικόνα 7 .
Εικόνα 7 .
Εικόνα 7. Σύνδρομο Turner σε κορίτσι 13 ετών. Λαπαροσκοπική επέμβαση: Α) Ταινιοειδής σχηματισμός δεξιάς ωοθήκης. Β) Ταινιοειδής σχηματισμός αριστεράς ωοθήκης. Γ) Λαπαροσκοπική άποψη μετά τη γοναδεκτομή. Δ) Ατροφική μήτρα.
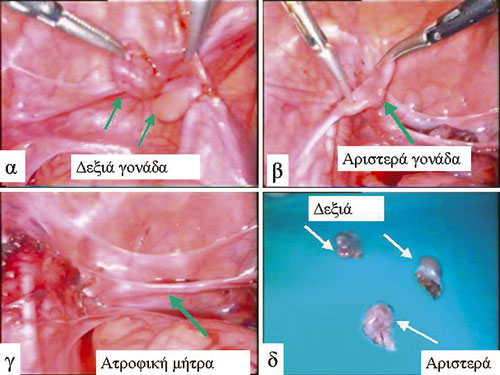 Εικόνα 8 .
Εικόνα 8 .
Εικόνα 8. Άρρην ψευδοερμαφροδιτισμός σε παιδί 7 ετών. Λαπαροσκοπική διερεύνηση και αντιμετώπιση: Α) Δεξιά διπλός σχηματισμός, ο ένας αποτελείται από ατροφικό όρχι, σπερματικό πόρο και ουρά επιδιδυμίδος, ο δε άλλος από δυσγενετική γονάδα και σάλπιγγα με κώδωνα. Β) Αριστερά, δυσγενετική γονάδα και σάλπιγγα. Γ) Λαπαροσκοπική γοναδεκτομή, ατροφικός σχηματισμός μήτρας. Δ) Ανατομικά παρασκευάσματα.
ΣΥΖΗΤΗΣΗ
Η ελάχιστα επεμβατική χειρουργική, με την ανάπτυξη της νέας τεχνολογίας, εφαρμόζεται πλέον και στην παιδοχειρουργική σε καθημερινή βάση, τόσο για διαγνωστικούς όσο και για θεραπευτικούς σκοπούς. Στις καλοήθεις παθήσεις των έσω γεννητικών οργάνων των θηλέων της παιδικής ηλικίας, η κλασική λαπαροτομή δίνει τη θέση της στη video λαπαροσκόπηση. Με τη λαπαροσκόπηση αντιμετωπίζονται οι παθήσεις των εξαρτημάτων της μήτρας, οι οποίες εκδηλώνονται είτε ως οξεία κοιλία είτε ως χρόνια πάθηση.[3,4] Με την εμπειρία που αποκτήσαμε στη λαπαροσκοπική χειρουργική σε παιδιά, θεωρούμε ότι η video λαπαροσκόπηση αποτελεί χρήσιμο διαγνωστικό και θεραπευτικό μέσο για την αντιμετώπιση των παθήσεων των έσω γεννητικών οργάνων στα κορίτσια. Στο υλικό μας, οι περισσότερες ασθενείς (10/13) παρουσίαζαν εικόνα οξείας κοιλίας και υποβλήθηκαν σε επείγουσα λαπαροσκοπική επέμβαση, ενώ σε 3 η λαπαροσκοπική εγχείρηση έγινε σε προγραμματισμένο χειρουργείο. Σε 5 από τα κορίτσια που παρουσίαζαν οξεία χειρουργική κοιλία, τα λαπαροσκοπικά ευρήματα ήταν διαφορετικά από αυτά που προέκυψαν από τον προεγχειρητικό υπερηχογραφικό έλεγχο. Oι μεγάλες κυστικές μάζες, που καταλάμβαναν την πύελο, στην υπερηχογραφική εξέταση περιεγράφησαν ως κύστεις ωοθήκης, ενώ κατά τη λαπαροσκόπηση διαπιστώθηκε ότι ήταν συστραφείσες παρασαλπιγγικές κύστεις. Παρά τις μεγάλες διαστάσεις των κύστεων αυτών, που σε ορισμένες περιπτώσεις είχαν διάμετρο έως και 18 εκατοστά, η εκτομή και η αφαίρεσή τους έγινε λαπαροσκοπικά. Oι μεγάλες αυτές κύστεις, καθώς και το καλόηθες κυστικό τεράτωμα της ωοθήκης με διαστάσεις 15,3x12,4x10,5 εκ. προκαλούσαν άλγος κοιλίας και μεγάλη διάταση του υπογαστρίου. Στη λαπαροσκόπηση διαπιστώθηκε ότι οι κύστεις αυτές ασκούσαν πίεση και συμφύονταν με το ορθοσιγμοειδές και την ουροδόχο κύστη.
Σε μια άλλη ασθενή στην οποία υπερηχογραφικά απεικονίσθηκε μονόχωρη κύστη αριστεράς ωοθήκης διαστάσεων 4,5x5,2x3,8 εκατοστών, αλλά είχε έντονο κοιλιακό άλγος με εικόνα οξείας κοιλίας, έγινε επείγουσα λαπαροσκόπηση, κατά την οποία επιβεβαιώθηκε το προεγχειρητικό απεικονιστικό εύρημα ως προς την κύστη της αριστεράς ωοθήκης, διαπιστώθηκε όμως επιπλέον πολυκυστική νεκρωμένη σάλπιγγα δεξιά, η οποία προκαλούσε την εικόνα οξείας κοιλίας και διέλαθε του προεγχειρητικού υπερηχογραφικού ελέγχου. Στην ασθενή αυτή διεξήχθη λαπαροσκοπική εκτομή της νεκρωμένης σάλπιγγας, ενώ στην κύστη της αριστεράς ωοθήκης δεν έγινε παρέμβαση. Η κύστη αυτή, όπως φάνηκε από τον υπερηχογραφικό έλεγχο, τρεις μήνες αργότερα είχε υποστραφεί.
Στο σύνδρομο Turner, καθώς και στον άρρενα ψευδοερμαφροδιτισμό η κλασική λαπαροτομή έδωσε πλέον τη θέση της στη video λαπαροσκόπηση, η οποία γίνεται τόσο για διαγνωστικούς όσο και για θεραπευτικούς σκοπούς.6-9 Στο σύνδρομο Turner, λόγω του κινδύνου κακοήθους εξαλλαγής των δυσγεννητικών γονάδων (25% των περιπτώσεων), προτείνεται η προληπτική αφαίρεση των γονάδων.6 Στην περίπτωσή μας η ασθενής είχε μήτρα μικρών διαστάσεων, οι δε γονάδες ήταν ταινιοειδείς σχηματισμοί που αριστερά καθηλώνονταν στο σιγμοειδές και δεξιά στο τυφλό.
Στον άρρενα ψευδοερμαφροδιτισμό παρατηρείται επίσης υψηλό ποσοστό κακοήθους εξαλλαγής (25-30%) των δυσγεννητικών γονάδων.[10,11] Η ανατομική θέση των γονάδων ποικίλει. Μπορεί να εντοπισθούν στα μεγάλα χείλη (όσχεο), στο βουβωνικό πόρο, στο έσω στόμιο του βουβωνικού πόρου ή εντός της πυέλου.[12] Τα άτομα με άρρενα ψευδοερμαφροδιτισμό έχουν ωοθηκικό και ορχικό ιστό, ωστόσο ο καθορισμός της ανωμαλίας προσδιορίζεται με τον περιφερικό καρυότυπο. Στην ίδια γονάδα μπορεί να υπάρχει ιστός ωοθήκης ή όρχεως (ωοθηκόρχις) ή μπορεί στο ίδιο άτομο να έχει αναπτυχθεί σε διαφορετική θέση εντός της πυέλου ωοθήκη, όρχις ή και ωοθηκόρχις. Συνήθως, παρακείμενα των γονάδων αυτών υπάρχουν στοιχεία που προέρχονται από τους πόρους του Muller.12 Στην περίπτωσή μας οι γονάδες βρέθηκαν μέσα στην πύελο. Στη δεξιά πλευρά υπήρχαν δύο ξεχωριστοί σχηματισμοί που ιστολογικά ο ένας αποτελείτο από ατροφικό όρχι, σπερματικό πόρο και ουρά επιδιδυμίδας, ο δε άλλος από σάλπιγγα με κώδωνα και δυσγενετική γονάδα. Στην αριστερά πλευρά υπήρχε ένας σχηματισμός που ιστολογικά ήταν δυσγενετική γονάδα και σάλπιγγα.
Η εκτομή των κύστεων των εξαρτημάτων της μήτρας και η γοναδεκτομή, όπου χρειάστηκε, έγινε με διαθερμία ηλεκτροσυγκόλησης αγγείων, τα δε χειρουργικά παρασκευάσματα αφαιρέθηκαν από το κύτος της κοιλίας με σάκκο περισυλλογής οργάνων.
Συμπερασματικά, μπορεί να τονιστεί ότι η διερεύνηση και η χειρουργική αντιμετώπιση των παθήσεων των έσω γεννητικών οργάνων των θηλέων της παιδικής ηλικίας είναι προτιμότερο να γίνεται λαπαροσκοπικά αντί της λαπαροτομής. Η λαπαροσκόπηση είναι ασφαλής μέθοδος, αποτελεσματική, μειώνει αισθητά το χρόνο νοσηλείας και προσφέρει καλλίτερο αισθητικό αποτέλεσμα.
Benign adnexal disorders in female children: diagnostic and therapeutic video laparoscopy.
E. Papandreou, N. Baltogiannis, S. Nikolaou, D. Keramidas
(Ann Clin Pediatr Univ Atheniensis 2003, 50(2): 156-161)
Aim: The aim of this study is to present our experience on diagnostic and therapeutic laparoscopy in female children with benign adnexal disorders.
Material and methods: During a 2-year period 17 girls were operated on for benign adnexal disorders. Thirteen of them were treated laparoscopically. Their age varied from 5-14 years (mean: 9,6 years). Ten patients were presented with acute abdominal pain (paraovarian cyst torsion: 3, ovarian cyst torsion: 2, ovarian torsion: 1, paraovarian cyst 1, polycystic necrotic fallopian tube: 1, corpus luteum: 1, mature cystic ovarian teratoma 1). Three patients underwent laparoscopy for chronic adnexal disorders (Turner syndrome: 1, male pseudohermaphroditism: 1, second look operation for recurrence of malignancy following oopherectomy for ovarian tumor: 1).
Results: In the patients with paraovarian cyst torsion, cystectomy was performed with conservation of the ovaries. Reduction of the torsion was done in the cases of ovarian torsion. The fallopian tube and the ovaries were resected in the cases of polycystic necrotic fallopian tube and mature cystic ovarian teratoma respectively. Of the three patients with chronic adnexal disorders two underwent unilateral gonadectomy one for TurnerΥs syndrome and another for male pseudohermaphroditism, whereas in the third patient the second look laparoscopy revealed no recurrence of malignancy. The postoperative course was uneventful and the patients were discharged on the first or the second postoperative day (mean hospital stay 1,3 days).
Conclusions: Both diagnostic and therapeutic laparoscopy is a safe procedure either for acute or chronic benign adnexal disorders of female children.
Key Words: adnexa, laparoscopy, children.
ΒΙΒΛΙOΓΡΑΦΙΑ
1. Ikeda F. Microlaparoscopy in gynecology: analysis of 16 cases and review of literature. Rev Hosp Clin Fac Med 2001, 56:115-118.
2. Jawad AJ, Al Meshari A. Laparoscopic for ovarian pathology in infancy and childhood. Pediatr Surg Int 1998, 14:62-65.
3. Lee KH, Yeung CK, Tam YH, Lien KK. The use of laparoscopy in the management of adnexal pathology in children. Aust N Z J Surg 2000, 70:192-195.
4. Stylianos S, Stein JE, Flanigan LM, Hechtman DH. Laparoscopy for diagnosis and treatment of recurrent abdominal pain in children. J Pediatr Surg 1996, 31:1158-1160.
5. Helmrath MA, Shin CE, Warner BW. Ovarian cysts in the pediatric population. Sem Ped Surg 1998, 7:19-28.
6. Tsutsumi O, Iida T, Taketani Y. Laparoscopic surgery and DNA analysis in patients with XY pure gonadal dysgenesis. J Obstet Gynaecol 1995, 21:67-74.
7. Kriplani A, Abbi M, Ammini AC, Kriplani AK, Kucheria K, Takkar D. Laparoscopic gonadectomy in male pseudohermaphrodites. Eur J Obst Gynecol Repro Biol 1998, 81:37-41.
8. Shaley E, Zahari A, Ramano S, Ludoschitzky R. Laparoscopic gonadectomy in 46XY female patient. Fertil Steril 1991, 57:459-460.
9. Sugimoto S, Igarashi T, Tada M, Arai R, Takimoto Y. Two cases of true hermaphrodite: the usefulness of laparoscopic gonadectomy in childhood. Nippon Hinyokika Gakkai Zasshi 1998, 89:971-974.
10. Simpson JL, Photopulos G. The relationship of neoplasia to disorders of abnormal sexual differentiation. Birth Defects 1976, 12:15-50.
11. Troche V, Hernandez E. Neoplasia arising in dysgenetic gonads. Obstet Gynecol Surg 1998, 41:74-79.
12. Gray SW, Skandalakis JE. Sex determination. In: Embryology for Surgeons. Saunders WB Company 1972, 21:665-694.