
Εικόνα 1. Εικονίζονται οι ομιλητές της συνέντευξης τύπου, κ. Δ. Θ. Κρεμαστινός, κ. Β. Ν. Πυργάκης και κ. Χ. Μπουντούλας, με αφορμή το 29ο Πανελλήνιο Καρδιολογικό Συνέδριο.
Συνέντευξη τύπου παραχώρησε ο κ. Δ. Θ. Κρεμαστινός, ο κ. Β. Ν. Πυργάκης και ο
κ. Χ. Μπουντούλας με αφορμή το 29ο Πανελλήνιο Καρδιολογικό Συνέδριο (13/11/08)
Το επιστημονικό έργο αποδεικνύεται σωτήριο για το ασθενή μόνο όταν συνδυάζεται με έντονη κοινωνική δράση. Αυτό είναι και το μυστικό για την αναβάθμιση του εθνικού συστήματος μιας χώρας και την παροχή ολοκληρωμένων υπηρεσιών υγείας προς τον πολίτη.
Η διαπίστωση αυτή, σε συνδυασμό με τον τεράστιο ρόλο που παίζουν τα καρδιαγγειακά νοσήματα στη διαμόρφωση των δεικτών υγείας κάθε χώρας, καθιστούν την Ελληνική Καρδιολογική Εταιρεία ως έναν από τους κομβικούς φορείς για το υγειονομικό σύστημα της χώρας μας.
Παρά τις ραγδαίες εξελίξεις στο χώρο της επιστήμης τα καρδιαγγειακά νοσήματα εξακολουθούν να αποτελούν το νούμερο ένα κίνδυνο για τους ανθρώπους. Ιδιαίτερα το οξύ έμφραγμα του μυοκαρδίου κάνει πραγματική θραύση στη Δύση, έχοντας μάλιστα πολύ υψηλή θνητότητα: 49% στους άνδρες και 51% στις γυναίκες μέσα σε ένα μήνα. Ακόμα πιο ανησυχητικό είναι το γεγονός ότι η πλειοψηφία των θανάτων (ποσοστό 60%) από οξύ έμφραγμα του μυοκαρδίου συμβαίνει πριν ο ασθενής φτάσει στο νοσοκομείο! Μάλιστα, ο κίνδυνος προνοσοκομειακού θανάτου είναι μεγαλύτερος για τους νεώτερους ασθενείς, αν και τα τελευταία χρόνια η νοσοκομειακή θνητότητα έχει μειωθεί θεαματικά, τόσο στη χώρα μας όσο και στην Ευρώπη, φθάνοντας το 7%.
Τα τελευταία χρόνια έχουν συντελεστεί τεράστιες πρόοδοι τόσο στην επεμβατική όσο και στη συντηρητική - φαρμακευτική αγωγή των ασθενών με καρδιαγγειακά νοσήματα, γεγονός που μεταφράζεται σε «εξοικονόμηση» χιλιάδων ανθρώπινων ζωών παγκοσμίως. Επιπλέον η σταδιακή αποκρυπτογράφηση του ανθρώπινου γονιδιώματος και η περαιτέρω εξέλιξη στην φαρμακολογία και την επεμβατική καρδιολογία υπόσχονται ακόμα καλύτερα αποτελέσματα στο άμεσο μέλλον.
Αυτά τόνισαν σήμερα σε συνέντευξη τύπου ο Καθηγητής Καρδιολογίας Πανεπιστημίου Αθηνών, Διευθυντής της Β' Πανεπιστημιακής Καρδιολογικής Κλινικής ΠΓΝ «Αττικόν», ο Πρόεδρος της Ελληνικής Καρδιολογικής Εταιρείας κ. Δ.Θ. Κρεμαστινός, ο Διευθυντής της Καρδιολογικής Κλινικής Γ.Ν. Κορίνθου και Αντιπρόεδρος της Ελληνικής Καρδιολογικής Εταιρείας κ. Β. Ν. Πυργάκης και ο Καθηγητής-Ακαδημαϊκός (αντ. μελ.), Ίδρυμα Ιατροβιολογικών Ερευνών Ακαδημίας Αθηνών και τ. Πρόεδρος της Ελληνικής Καρδιολογικής Εταιρείας κ. Χ. Μπουντούλας με αφορμή το 29ο Πανελλήνιο Καρδιολογικό Συνέδριο το οποίο ξεκίνησε σήμερα και ολοκληρώνεται την Κυριακή στην Αθήνα (ξενοδοχείο Ηilton).
Αναφερόμενος στο ρόλο της Ελληνικής Καρδιολογικής Εταιρείας, ο πρόεδρος, καθηγητής κ. Δ. Κρεμαστινός τόνισε ότι η παρέμβασή της προς το Υπουργείο Υγείας τα τελευταία δύο χρόνια ήταν:
- Αναγνώριση του κυρίαρχου ρόλου των Επιστημονικών Εταιρειών και φυσικά της Ελληνικής Καρδιολογικής Εταιρείας (Ε.Κ.Ε) και θεσμοθέτησή της ως επίσημου Συμβούλου της Πολιτείας σε Επιστημονικά, Εκπαιδευτικά και Επαγγελματικά ζητήματα που αφορούν στην Καρδιολογία.
- Υπό τις σημερινές συνθήκες, προτείναμε θεσμοθέτηση της συμμετοχής εκπροσώπου της Ε.Κ.Ε. στα Συμβούλια Κρίσεων, τις Επιτροπές Εξετάσεων Ειδικότητας Καρδιολογίας και στις Επιτροπές του ΚΕΣΥ που ασχολούνται με θέματα Καρδιολογικού ενδιαφέροντος. Ειδικότερα για το θεσμό των εξετάσεων προτείναμε τη θεσμοθέτηση Πανελλήνιων ενιαίων εξετάσεων για κάθε ειδικότητα ξεχωριστά και φυσικά για την Καρδιολογία.
- Καθιέρωση υποχρεωτικού Follow up των ασθενών, με ονοματεπώνυμο και τηλέφωνο των ασθενών των ιδιωτικών και δημόσιων νοσοκομείων (καταγραφή στοιχείων), ούτως ώστε να διεξάγεται υπεύθυνα η θεραπεία των ασθενών.
- Κατάρτιση ενιαίου εκπαιδευτικού προγράμματος ειδικευομένων και κωδικοποίηση των απαραίτητων γνώσεων που πρέπει να αποκτηθούν (Core Syllabus), καθώς και καθιέρωση μητρώου πράξεων τις οποίες πρέπει ο εκπαιδευόμενος να εκτελέσει κατά τη διάρκεια της εκπαίδευσής του. Τα ανωτέρω να λαμβάνονται σοβαρά υπ' όψιν κατά τη διενέργεια των εξετάσεων ειδικότητας.
- Ενίσχυση των Καρδιολογικών Τμημάτων των Δημοσίων Νοσοκομείων, όσον αφορά στον αριθμό των ειδικευμένων και ειδικευομένων ιατρών αλλά και του ιατροτεχνολογικού εξοπλισμού αυτών.
- Ειδική μέριμνα για τα Νοσοκομεία της Επαρχίας, τα οποία εφημερεύουν καθημερινά (minimum 8 ειδικευμένοι ιατροί ανά Τμήμα) και δημιουργία Αιμοδυναμικών Εργαστηρίων στα μεγαλύτερα από αυτά για έγκαιρη επί τόπου αντιμετώπιση των Οξέων Καρδιακών Συμβαμάτων.
- Δημιουργία Δικτύων Νοσοκομείων, συνδεομένων μεταξύ τους (affiliated) με κεντρικό πόλο ένα μεγάλο, για κάλυψη του συνόλου των καρδιολογικών αναγκών όλων των βαθμίδων ανά Περιφέρεια (Αγγειοπλαστική, Ηλεκτροφυσιολογική Μελέτη, Καρδιοχειρουργική κ.λπ.)
- Ανάπτυξη «Κέντρων Πρωτογενούς Αγγειοπλαστικής» σε στρατηγικά σημεία της χώρας.
- Αναγνώριση εξειδικεύσεων στην Καρδιολογία με βάση τα αυστηρά Ευρωπαϊκά πρότυπα καθώς και κατάργηση του νόμου που προβλέπει εξετάσεις για λήψη ειδικότητας ηχωκαρδιογραφίας που σήμερα έχει πρόεδρο. ακτινολόγο.
- Κωδικοποίηση και Ανακοστολόγηση των Ιατρικών Πράξεων που αφορούν στην ειδικότητα της Καρδιολογίας (ίδιες τιμές σε Δημόσιο και Ιδιωτικό Τομέα) που επί χρόνια βρίσκονται καθηλωμένες σε απαράδεκτα χαμηλά επίπεδα. Σήμερα τα ασφαλιστικά ταμεία πληρώνουν, τα ίδια υλικά, όταν η ιατρική πράξη γίνεται σε ιδιωτικές κλινικές σε υψηλότερη τιμή κατά 30-40% από ό,τι καταβάλλουν στον ίδιο αντιπρόσωπο όταν η πράξη γίνεται στα κρατικά νοσοκομεία.
- Καθιέρωση πλαφόν στις τιμές υλικών που χρησιμοποιούνται στις καρδιολογικές πράξεις και καλύπτονται από τα Ταμεία (πχ. Stents, μπαλόνια), οι οποίες πρέπει να είναι ίδιες για τα Δημόσια και τα Ιδιωτικά Νοσοκομεία.
- Καθορισμός των «Καρδιολογικών αναγκών» σε συνεργασία με τους οικείους Ιατρικούς Συλλόγους σε όλες τις περιοχές της χώρας και περιορισμός της υπερπαραγωγής καρδιολόγων.
- Απονομή από τις Ιατρικές Σχολές, με τις νόμιμες για τα Α.Ε.Ι. διαδικασίες, Ακαδημαϊκών τίτλων (π.χ «Κλινικός Καθηγητής») σε στελέχη Καρδιολογικών Τμημάτων Δημοσίων Νοσοκομείων ή Νοσοκομείων που υποδεικνύει το Υπουργείο Υγείας και Κοινωνικής Αλληλεγγύης και τα οποία επιτελούν σημαντικό εκπαιδευτικό και επιστημονικό έργο.
- Καθορισμός maximum αριθμού Συνεδρίων (π.χ. 6 έως 10 ανά έτος) ανά ειδικότητα, τα οποία θα επιτρέπεται στις Φαρμακευτικές Εταιρείες να χρηματοδοτούν. Προσδιορισμός των προς χρηματοδότηση Συνεδρίων Καρδιολογικού ενδιαφέροντος μετά από αξιολόγηση από την Ελληνική Καρδιολογική Εταιρεία σε συνεργασία με τον ΕΟΦ.
- Κατοχύρωση του δικαιώματος διενέργειας και γνωμάτευσης εξειδικευμένων εξετάσεων καρδιολογικού ενδιαφέροντος από Καρδιολόγους (π.χ CT Στεφανιογραφία, Σπινθηρογράφημα Μυοκαρδίου, CMR).
Στο οξύ έμφραγμα του μυοκαρδίου αναφέρθηκε ο κ. Πυργάκης, ο οποίος τόνισε ότι «ακρογωνιαίος λίθος της σύγχρονης αντιμετώπισης του ΟΕΜ αποτελεί η επείγουσα επαναιμάτωση του ισχαιμούντος μυοκαρδίου, με αποκατάσταση της ροής στην αποφραχθείσα στεφανιαία αρτηρία. Η επαναιμάτωση γίνεται είτε με φαρμακευτικό (θρομβόλυση) ή μηχανικό τρόπο (αγγειοπλαστική - PCI). Τα αποτελέσματα και των δύο μεθόδων επαναιμάτωσης είναι χρονοεξαρτώμενα. Όσο πιο γρήγορα τόσο περισσότερο μυοκάρδιο διασώζεται».
Επιπλέον, είπε ο κ. Πυργάκης, για τη θρομβόλυση τα τελευταία χρόνια χρησιμοποιούνται πολύ αποτελεσματικά θρομβολυτικά φάρμακα. Ενέχουν όμως κινδύνους (κυρίως αιμορραγίες) και έχουν αρκετές αντενδείξεις. Επιτυγχάνουν βατότητα μόνο στο 15-20%, και κανονική ροή στο 40-60% των σχετιζομένων με το έμφραγμα στεφανιαίων αρτηριών. Η «Αχίλλειος πτέρνα» της θρομβόλυσης είναι το υψηλό ποσοστό επανέμφραξης του αγγείου (10-15%). Η πρωτογενής αγγειοπλαστική (PCI) αποκαθιστά κανονική ροή στο 90% των περιπτώσεων, δίνει ανατομικές πληροφορίες που μπορούν να χρησιμοποιηθούν για την περαιτέρω διαχείριση του ασθενή, και προσφέρει καλύτερα άμεσα και μακροχρόνια αποτελέσματα έκβασης συγκριτικά με τη θρομβόλυση (μικρότερη θνητότητα, επανέμφραγμα και Αγγειακό Εγκεφαλικό επεισόδιο).
Από την πλευρά του ο κ. Μπουντούλας, έκανε ιδιαίτερη μνεία για τις βαλβιδοπάθειες και για τους τρόπους αντιμετώπισης τους. Έδωσε μάλιστα και συγκεκριμένους κανόνες που πρέπει να ακολουθούνται από τους ασθενείς. Συγκεκριμένα:
- Επειδή ορισμένες βαλβιδοπάθειες μπορεί να κληρονομούνται, το οικογενειακό ιστορικό έχει ιδιαίτερη σημασία, γιατί η ίδια βαλβιδοπάθεια που υπάρχει στους γονείς μπορεί να κληρονομηθεί και στα παιδιά.
- Πριν από μικροχειρουργικές επεμβάσεις ή πριν από επίσκεψη στον οδοντίατρο, οι ασθενείς με βαλβιδοπάθεια πρέπει να ρωτούν το γιατρό τους αν θα χρειασθεί να πάρουν αντιβιοτικά.
- Ασθενείς με βαλβιδοπάθεια, πριν λάβουν ενεργό μέρος στον αθλητισμό, πρέπει να συμβουλευθούν το γιατρό.
- Γυναίκες με βαλβιδοπάθεια πρέπει να συμβουλεύονται τον καρδιολόγο πριν μείνουν έγκυες και να παρακολουθούνται από αυτόν κατά τη διάρκεια της εγκυμοσύνης.
Οι ομιλητές αναφέρθηκαν και στους παράγοντες κινδύνου για την ανάπτυξη καρδιοπαθειών οι οποίοι είναι η υπέρταση, το κάπνισμα, η παχυσαρκία, η καθιστική ζωή και η υπερχοληστερολαιμία. Σε ό,τι αφορά το κάπνισμα, τόνισαν οι ομιλητές, η Πολιτεία κινείται προς τη σωστή κατεύθυνση, έστω και καθυστερημένα, καθώς υιοθετήθηκε η πρόταση της Ελληνικής Καρδιολογικής Εταιρείας για απαγόρευση του καπνίσματος στους δημόσιους χώρους από 01/01/2010.
Σε ό,τι αφορά τα υπολιπιδαιμικά φάρμακα που χρησιμοποιούνται για την αντιμετώπιση της υπερχοληστερολαιμίας το προφίλ ασφαλείας τους είναι πολύ καλό σύμφωνα με τις διεθνείς κλινικές μελέτες τόσο σε ό,τι αφορά τον αριθμό των ασθενών όσο και τη χρονική διάρκεια. Πρωταρχικός στόχος της υπολιπιδαιμικής θεραπείας είναι πλέον η μείωση της LDL χοληστερόλης. Τα νεώτερα φάρμακα και οι συνδυασμοί, όπως είναι το INEGY, που χρησιμοποιούνται σήμερα επιτυγχάνουν ένα διπλό στόχο: αφενός τη μεγάλη μείωση της LDL χοληστερόλης και αφετέρου τη διατήρηση υψηλού προφίλ ασφάλειας και ανεκτικότητας από τον ασθενή.
Ιδιαίτερα ελπιδοφόρα είναι και τα μηνύματα για την αντιμετώπιση της υπέρτασης, καθώς μια νέα θεραπευτική κατηγορία, οι αναστολείς ρενίνης, με εκπρόσωπο την ουσία αλισκιρένη αναστέλλει το μηχανισμό που οδηγεί σε αύξηση της αρτηριακής πίεσης. Η νέα ουσία αποδεικνύεται ιδιαίτερα αποτελεσματική είτε ως μονοθεραπεία είτε σε συνδυασμό με άλλα αντιυπερτασικά φάρμακα, παρουσιάζοντας δύο επιπλέον πλεονεκτήματα: εξασφαλίζει ρύθμιση της αρτηριακής πίεσης πάνω από 24 ώρες ενώ φαίνεται ότι έχει προστατευτική δράση και στα όργανα στόχους (νεφρούς και καρδιά).
- Καταλήγοντας, οι ομιλητές αναφέρθηκαν και στα θεαματικά βήματα συνεργασίας που έχουν γίνει μεταξύ της Ελληνικής και Τουρκικής Καρδιολογικής Εταιρείας. Μια συνεργασία, όπως τόνισε ο κ. Κρεμαστινός, η οποία διευρύνεται φέτος με κοινό Ελληνοτουρκικό Συνέδριο, ενταγμένο στο πρόγραμμα του 29ου Πανελληνίου Καρδιολογικού Συνεδρίου.

Εικόνα 1. Εικονίζονται οι ομιλητές της συνέντευξης τύπου, κ. Δ. Θ. Κρεμαστινός, κ. Β. Ν. Πυργάκης και κ. Χ. Μπουντούλας, με αφορμή το 29ο Πανελλήνιο Καρδιολογικό Συνέδριο.
Εισήγηση: ΔΗΜΗΤΡΙΟΣ Θ. ΚΡΕΜΑΣΤΙΝΟΣ, Καθηγητής Καρδιολογίας Πανεπιστημίου Αθηνών, Διευθυντής Β' Πανεπιστημιακής Καρδιολογικής Κλινικής Π.Γ.Ν. «ΑΤΤΙΚΟΝ», Πρόεδρος Ελληνικής Καρδιολογικής Εταιρείας.
Σε κάθε ευκαιρία και σε όλους τους τόνους έχουμε επισημάνει πως μόνο η συνύπαρξη του επιστημονικού έργου με την κοινωνική δράση δίνουν πειστική, ολοκληρωμένη απάντηση στις σύγχρονες απαιτήσεις του καρδιολόγου, του ασθενούς του, του Συστήματος Υγείας της χώρας μας. Γι' αυτό η παράλληλη έγνοια μας για τη βελτίωση της θέσης του Έλληνα καρδιολόγου με τη συνεχή, με όλους τους τρόπους ενημέρωση των πολιτών για τους παράγοντες κινδύνου, υπήρξε ένα έργο που συνεχίστηκε, αυξήθηκε και ζητά μεγαλύτερη και καλύτερη συνέχεια.
Το Δ.Σ. της Ε.Κ.Ε. σε παρέμβασή του ζήτησε από τον Υπουργό Υγείας, συγκεκριμένα:
- Αναγνώριση του κυρίαρχου ρόλου των Επιστημονικών Εταιρειών και φυσικά της Ελληνικής Καρδιολογικής Εταιρείας (Ε.Κ.Ε) και θεσμοθέτησή της ως επίσημου Συμβούλου της Πολιτείας σε Επιστημονικά, Εκπαιδευτικά και Επαγγελματικά ζητήματα που αφορούν στην Καρδιολογία.
- Υπό τις σημερινές συνθήκες, προτείναμε θεσμοθέτηση της συμμετοχής εκπροσώπου της Ε.Κ.Ε. στα Συμβούλια Κρίσεων, τις Επιτροπές Εξετάσεων Ειδικότητας Καρδιολογίας και στις Επιτροπές του ΚΕΣΥ που ασχολούνται με θέματα Καρδιολογικού ενδιαφέροντος. Ειδικότερα για το θεσμό των εξετάσεων προτείναμε τη θεσμοθέτηση Πανελλήνιων ενιαίων εξετάσεων για κάθε ειδικότητα ξεχωριστά και φυσικά για την Καρδιολογία.
- Καθιέρωση υποχρεωτικού Follow up των ασθενών, με ονοματεπώνυμο και τηλέφωνο των ασθενών των ιδιωτικών και δημόσιων νοσοκομείων (καταγραφή στοιχείων), ούτως ώστε να διεξάγεται υπεύθυνα η θεραπεία των ασθενών.
- Κατάρτιση ενιαίου εκπαιδευτικού προγράμματος ειδικευομένων και κωδικοποίηση των απαραίτητων γνώσεων που πρέπει να αποκτηθούν (Core Syllabus), καθώς και καθιέρωση μητρώου πράξεων τις οποίες πρέπει ο εκπαιδευόμενος να εκτελέσει κατά τη διάρκεια της εκπαίδευσής του. Τα ανωτέρω να λαμβάνονται σοβαρά υπ' όψιν κατά τη διενέργεια των εξετάσεων ειδικότητας.
- Ενίσχυση των Καρδιολογικών Τμημάτων των Δημοσίων Νοσοκομείων, όσον αφορά στον αριθμό των ειδικευμένων και ειδικευομένων ιατρών αλλά και του ιατροτεχνολογικού εξοπλισμού αυτών.
- Ειδική μέριμνα για τα Νοσοκομεία της Επαρχίας, τα οποία εφημερεύουν καθημερινά (minimum 8 ειδικευμένοι ιατροί ανά Τμήμα) και δημιουργία Αιμοδυναμικών Εργαστηρίων στα μεγαλύτερα από αυτά για έγκαιρη επί τόπου αντιμετώπιση των Οξέων Καρδιακών Συμβαμάτων.
- Δημιουργία Δικτύων Νοσοκομείων, συνδεομένων μεταξύ τους (affiliated) με κεντρικό πόλο ένα μεγάλο, για κάλυψη του συνόλου των καρδιολογικών αναγκών όλων των βαθμίδων ανά Περιφέρεια (Αγγειοπλαστική, Ηλεκτροφυσιολογική Μελέτη, Καρδιοχειρουργική κλπ.)
- Ανάπτυξη «Κέντρων Πρωτογενούς Αγγειοπλαστικής» σε στρατηγικά σημεία της χώρας.
- Αναγνώριση εξειδικεύσεων στην Καρδιολογία με βάση τα αυστηρά Ευρωπαϊκά πρότυπα καθώς και κατάργηση του νόμου που προβλέπει εξετάσεις για λήψη ειδικότητας ηχωκαρδιογραφίας που σήμερα έχει πρόεδρο. ακτινολόγο.
- Κωδικοποίηση και Ανακοστολόγηση των Ιατρικών Πράξεων που αφορούν στην ειδικότητα της Καρδιολογίας (ίδιες τιμές σε Δημόσιο και Ιδιωτικό Τομέα) που επί χρόνια βρίσκονται καθηλωμένες σε απαράδεκτα χαμηλά επίπεδα. Σήμερα τα ασφαλιστικά ταμεία πληρώνουν, τα ίδια υλικά, όταν η ιατρική πράξη γίνεται σε ιδιωτικές κλινικές σε υψηλότερη τιμή κατά 30-40% από ό,τι καταβάλλουν στον ίδιο αντιπρόσωπο όταν η πράξη γίνεται στα κρατικά νοσοκομεία.
- Καθιέρωση πλαφόν στις τιμές υλικών που χρησιμοποιούνται στις καρδιολογικές πράξεις και καλύπτονται από τα Ταμεία (πχ. Stents, μπαλόνια), οι οποίες πρέπει να είναι ίδιες για τα Δημόσια και τα Ιδιωτικά Νοσοκομεία.
- Καθορισμός των «Καρδιολογικών αναγκών» σε συνεργασία με τους οικείους Ιατρικούς Συλλόγους σε όλες τις περιοχές της χώρας και περιορισμός της υπερπαραγωγής καρδιολόγων.
- Απονομή από τις Ιατρικές Σχολές, με τις νόμιμες για τα Α.Ε.Ι. διαδικασίες, Ακαδημαϊκών τίτλων (π.χ «Κλινικός Καθηγητής») σε στελέχη Καρδιολογικών Τμημάτων Δημοσίων Νοσοκομείων ή Νοσοκομείων που υποδεικνύει το Υπουργείο Υγείας και Κοινωνικής Αλληλεγγύης και τα οποία επιτελούν σημαντικό εκπαιδευτικό και επιστημονικό έργο.
- Καθορισμός maximum αριθμού Συνεδρίων (π.χ. 6 έως 10 ανά έτος) ανά ειδικότητα, τα οποία θα επιτρέπεται στις Φαρμακευτικές Εταιρείες να χρηματοδοτούν. Προσδιορισμός των προς χρηματοδότηση Συνεδρίων Καρδιολογικού ενδιαφέροντος μετά από αξιολόγηση από την Ελληνική Καρδιολογική Εταιρεία σε συνεργασία με τον ΕΟΦ.
- Κατοχύρωση του δικαιώματος διενέργειας και γνωμάτευσης εξειδικευμένων εξετάσεων Καρδιολογικού ενδιαφέροντος από Καρδιολόγους (π.χ CT Στεφανιογραφία, Σπινθηρογράφημα Μυοκαρδίου, CMR).
Παρά τις διαβεβαιώσεις του Υπουργού Υγείας για κατά βάση αποδοχή, η σταδιακή υλοποίηση των προτάσεων μας καθυστερεί ανησυχητικά. Δυστυχώς, το ίδιο συνέβη και με την παρέμβασή μας για το κάπνισμα καθώς υϊοθετήθηκε από την πολιτεία η πρότασή μας, αλλά με καθυστέρηση εφαρμογής της από 1η Ιανουαρίου του 2010.
Με την ευκαιρία της Παγκόσμιας Ημέρας κατά του Καπνίσματος οργανώσαμε Πανελλήνια καμπάνια με την προβολή ραδιοτηλεοπτικών μηνυμάτων, η οποία ολοκληρώθηκε με συναυλία της Ορχήστρας «Μίκης Θεοδωράκης» στο Μέγαρο Μουσικής. Την εκδήλωση τίμησαν με την παρουσία τους ο Υπουργός Υγείας κ. Δημήτρης Αβραμόπουλος και εκπρόσωποι της πολιτειακής και πολιτικής ηγεσίας της χώρας.
Αξίζει να αναφερθούμε ιδιαιτέρως στην προσπάθεια για συνεργασία ανάμεσα στην Ε.Κ.Ε. και την Τουρκική Καρδιολογική Εταιρεία. Στο προηγούμενο συνέδριο μας πριν από ένα χρόνο είχαμε την ευκαιρία να οργανώσουμε ένα Στρογγυλό Τραπέζι με τη συμμετοχή Ελλήνων, Κυπρίων και Τούρκων καρδιολόγων. Η συνεργασία αυτή διευρύνεται με το κοινό Ελληνο-Τουρκικό Συνέδριο που είναι ενταγμένο στο πρόγραμμα του 29ου Π.Κ.Σ.
Οι προσπάθειές μας αυτές είμαι βέβαιος πως θα συνεχιστούν και από το επόμενο Διοικητικό Συμβούλιο.
Η Ε.Κ.Ε., μία εκ των ιδρυτικών μελών της Ευρωπαϊκής Καρδιολογικής Εταιρείας, με εκπροσώπηση από Έλληνες καρδιολόγους σε επιτελικές θέσεις των Working Groups, Associations και Committees είχε ιδιαίτερα δυναμική παρουσία τα τελευταία δύο χρόνια και στα μεγάλα ευρωπαϊκά συνέδρια (ESC Munich, Euroecho Lisbon, Heart Failure Milan, Europace Lisbon, EuroPCR Barcelona).
Είμαι υπερήφανος για τη δίκαιη κατάκτηση της σπουδαίας θέσης που έχει καταλάβει η Ελληνική Καρδιολογία στο διεθνές καρδιολογικό γίγνεσθαι.
Εισήγηση: ΧΑΡΙΣΙΟΣ ΜΠΟΥΝΤΟΥΛΑΣ, DR., DR. HON., MULT, Καθηγητής-Ακαδημαϊκός (Αντ. Μελ.) Ίδρυμα Ιατροβιολογικών Ερευνών Ακαδημίας Αθηνών
τ. Πρόεδρος Ελληνικής Καρδιολογικής Εταιρείας
Η καρδιά αποτελείται από τέσσερις κοιλότητες (δύο κόλπους και δύο κοιλίες). Από την αριστερή κοιλία ξεκινάει η αορτή που αρδεύει με αίμα όλα τα όργανα του σώματος και από τη δεξιά κοιλία ξεκινάει η πνευμονική αρτηρία που μεταφέρει το αίμα στους πνεύμονες. Μεταξύ των κοιλοτήτων της καρδιάς υπάρχουν βαλβίδες (σχήμα 1). Η φυσιολογική λειτουργία των βαλβίδων επιτρέπει την ομαλή μεταφορά του αίματος από τη μία κοιλότητα στην άλλη και παρεμποδίζει την παλινδρόμηση αυτού. Όταν μια βαλβίδα δε λειτουργεί φυσιολογικά, άσχετα με την αιτιολογία, τότε έχουμε βαλβιδοπάθεια. Η βαλβίδα που είναι πιο στενή από τη φυσιολογική (στένωση βαλβίδας), εμποδίζει τη μεταφορά του αίματος από τη μια κοιλότητα στην άλλη, όταν δε δεν κλείνει στεγανά (ανεπάρκεια βαλβίδας), τότε υπάρχει παλινδρόμηση αίματος προς την αντίθετη κατεύθυνση.
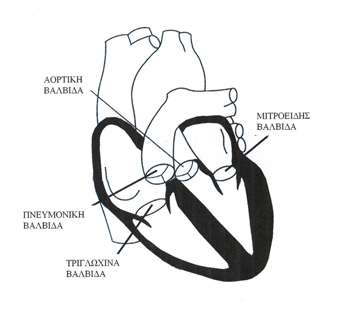
Σχήμα 1. Σχηματική παράσταση της καρδιάς. Φαίνονται οι τέσσερις βαλβίδες μεταξύ των διαφόρων κοιλοτήτων.
Η αιτιολογία των βαλβιδοπαθειών έχει αλλάξει σημαντικά τα τελευταία 50 με 60 χρόνια. Η μεγάλη ελάττωση του ρευματικού πυρετού, η αύξηση του μέσου όρου ζωής, η ανάπτυξη της τεχνολογίας και η εμφάνιση βαλβιδοπαθειών νέας αιτιολογίας είναι οι σημαντικότεροι λόγοι για την αλλαγή αυτή (Σχήμα 2). Παρά τη μεγάλη ελάττωση όμως της συχνότητας του ρευματικού πυρετού, ο αριθμός των ασθενών που υποβάλλεται σε εγχείριση για βαλβίδα δεν έχει ελαττωθεί. Αυτό οφείλεται στο γεγονός ότι ο μέσος όρος ζωής έχει αυξηθεί και συνεπώς και οι βαλβιδοπάθειες που συνοδεύονται με την αύξηση αυτή, όπως είναι η ανεπάρκεια της μιτροειδούς και η στένωση της αορτής. Σε ορισμένες περιπτώσεις, σπάνια βέβαια, ορισμένα φάρμακα μπορεί να προκαλέσουν βαλβιδοπάθεια. Το ενδιαφέρον για τις βαλβιδοπάθειες έχει αυξηθεί τελευταία, γιατί συχνά βαλβιδοπάθεια συνυπάρχει με άλλα νοσήματα (π.χ. μυοκαρδιοπάθεια, νεφρική ανεπάρκεια, κ.ά.). Τα νοσήματα είναι δυνατόν να προκαλέσουν βαλβιδοπάθεια ή η βαλβιδοπάθεια να προκαλέσει μυοκαρδιοπάθεια και καρδιακή ανεπάρκεια. Το γεγονός είναι ότι η συνύπαρξη αυτή επιδεινώνει την πρόγνωση.
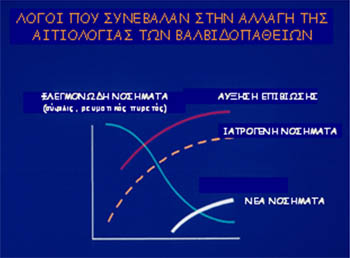
Σχήμα 2. Λόγοι που συνέβαλαν στην αλλαγή της αιτιολογίας των βαλβιδοπαθειών
Κατά γενικό κανόνα, κάθε βαλβιδοπάθεια είναι στην αρχή ελαφράς μορφής και δεν προκαλεί συμπτώματα. Οι βαλβιδοπάθειες όμως με την πάροδο του χρόνου χειροτερεύουν. Όταν φτάσουν στο σημείο να προκαλέσουν μεγάλου βαθμού στένωση ή ανεπάρκεια, τότε αρχίζουν τα συμπτώματα, τα οποία κυρίως είναι λαχάνιασμα με μικρού βαθμού ή και ακόμα χωρίς κόπωση, μικρή αντοχή στην κόπωση, εύκολη κόπωση ή και περιφερικά οιδήματα. Τονίζεται ότι κατά την εγκυμοσύνη, ασθενείς με βαλβιδοπάθεια που δεν είχαν συμπτώματα πριν από αυτή, μπορεί να γίνουν συμπτωματικοί. Για το λόγο αυτό, γυναίκες με βαλβιδοπάθεια πρέπει να συμβουλεύονται τον καρδιολόγο πριν μείνουν έγκυες και να παρακολουθούνται από αυτόν κατά τη διάρκεια της εγκυμοσύνης.
Επειδή οι βαλβιδοπάθειες στην αρχική τους μορφή δεν προκαλούν συμπτώματα, ο άρρωστος με βαλβιδοπάθεια δεν επισκέπτεται το γιατρό για το συγκεκριμένο αυτό λόγο, αλλά για άλλο πρόβλημα υγείας ή για προσχεδιασμένη εξέταση, οπότε κατά την ακρόαση της καρδιάς ακούγεται ένα "φύσημα" - που είναι χαρακτηριστικό για κάθε βαλβιδοπάθεια. Στην αρχή, η διάγνωση θα γίνει από το γιατρό σε τυχαία εξέταση. Επειδή ορισμένες βαλβιδοπάθειες μπορεί να κληρονομούνται, το οικογενειακό ιστορικό έχει ιδιαίτερη σημασία, γιατί την ίδια βαλβιδοπάθεια που έχουν οι γονείς μπορεί να κληρονομήσουν και τα παιδιά. Βαλβιδοπάθειες που κληρονομούνται είναι η πρόπτωση της μιτροειδούς βαλβίδας που προκαλεί ανεπάρκεια αυτής και η διγλώχινα αορτική βαλβίδα που συνήθως προκαλεί στένωση της αορτής. Επίσης, άτομα που έχουν ιστορικό ρευματικού πυρετού πρέπει να εξετάζονται για πιθανή ύπαρξη βαλβιδοπάθειας.
Κάθε παθολογική βαλβίδα σε ορισμένες περιπτώσεις έχει μεγαλύτερες πιθανότητες από τη φυσιολογική να μολυνθεί. Γι' αυτό το λόγο, πριν από μικροχειρουργικές επεμβάσεις και προτού οι ασθενείς πάνε στον οδοντίατρο πρέπει να ρωτούν το γιατρό τους αν θα χρειασθεί να πάρουν αντιβιοτικά ή όχι. Όταν ο βαθμός της βαλβιδοπάθειας είναι μικρός, οι ασθενείς δε χρειάζεται να περιορίσουν τις σωματικές τους δραστηριότητες. Ασθενείς με βαλβιδοπάθεια, πριν λάβουν ενεργό μέρος στον αθλητισμό, πρέπει να συμβουλευθούν το γιατρό τους. Όπως αναφέρθηκε παραπάνω, πριν και κατά τη διάρκεια της εγκυμοσύνης, οι ασθενείς πρέπει να παρακολουθούνται από καρδιολόγο. Οι βαλβιδοπάθειες χειροτερεύουν με την πάροδο του χρόνου, γι' αυτό το λόγο οι ασθενείς αυτοί πρέπει να εξετάζονται ανά τακτά χρονικά διαστήματα (κάθε 1-2 χρόνια), εφόσον δεν έχουν συμπτώματα. Το ηχωκαρδιογράφημα που θα ζητήσει ο γιατρός να γίνει, προσφέρει πολύτιμες πληροφορίες τόσο για την κατάσταση των βαλβίδων όσο και για την κατάσταση της καρδιάς.
Όταν η βαλβιδοπάθεια είναι ελαφράς μορφής και ο ασθενής δεν έχει συμπτώματα, τότε δε χρειάζεται ιδιαίτερη θεραπεία. Σε ορισμένες μορφές βαλβιδοπαθειών που παρατηρούνται σε μεγάλη ηλικία, η χορήγηση φαρμάκων που δίδονται για πρόληψη της αθηροσκλήρωσης είναι δυνατόν να αναχαιτίσουν την εξέλιξή αυτής. Εφόσον η βαλβιδοπάθεια είναι βαριά και ο ασθενής έχει συμπτώματα, τότε, εκτός από τα φάρμακα που θα καθορίσει ο γιατρός, στις πιο πολλές περιπτώσεις, χρειάζεται επέμβαση. Η επέμβαση μπορεί να είναι αντικατάσταση της βαλβίδας ή των βαλβίδων ή διορθωτική χειρουργική επέμβαση χωρίς τοποθέτηση τεχνητής βαλβίδας.
Αντιμετώπιση βαλβιδοπάθειας στο εργαστήριο καθετηριασμών χωρίς εγχείρηση
Σε ορισμένες μορφές βαλβιδοπάθειας, π.χ. στένωση μιτροειδούς, στένωση πνευμονικής, είναι δυνατόν να γίνει διάνοιξη της βαλβίδας με μπαλόνι. Επίσης, τα τελευταία χρόνια άρχισε να γίνεται αντικατάσταση βαλβίδων κυρίως της αορτικής στο εργαστήριο των καθετηριασμών χωρίς εγχείρηση ανοιχτής καρδιάς (Σχήμα 3). Τα πρώτα αποτελέσματα είναι ενθαρρυντικά. Η μέθοδος αυτή σήμερα κατά κύριο λόγο εφαρμόζεται σε υψηλού κινδύνου ασθενείς. Επειδή η στένωση της αορτής αυξάνει με την ηλικία, πιστεύεται ότι μελλοντικά ο αριθμός των ασθενών αυτών θα αυξηθεί σημαντικά. Υπάρχουν μελέτες εν εξελίξει σήμερα στην Ευρώπη και Αμερική που μελετούν τα μακροχρόνια αποτελέσματα (τουλάχιστον πενταετία) από την εφαρμογή αυτής της τεχνικής.
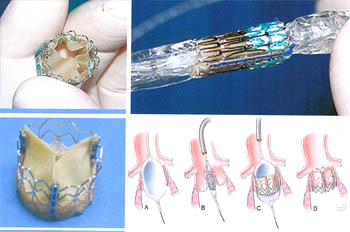
Σχήμα 3. Βαλβίδα που μπορεί να τοποθετηθεί με καθετήρα στη θέση της αορτικής βαλβίδας χωρίς εγχείρηση ανοιχτής καρδιάς.
Επίσης, εκτός από την αορτική είναι δυνατόν να γίνει αντικατάσταση της πνευμονικής βαλβίδας στο εργαστήριο καθετηριασμού. Ασθενείς μετά από επέμβαση στη βαλβίδα δεν είναι τελείως φυσιολογικά άτομα και γι' αυτό το λόγο πρέπει να λαμβάνουν φάρμακα, τα οποία θα καθορίσει ο γιατρός. Οι ασθενείς όμως αυτοί μπορεί να έχουν σχεδόν φυσιολογική ζωή και να ζήσουν πολλά χρόνια, ακόμα και δεκαετίες (σχήμα 4).
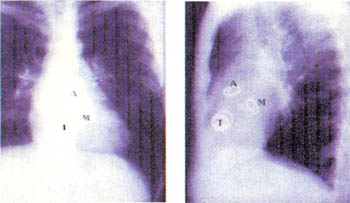
Σχήμα 4. Ακτινογραφία θώρακος σε δύο διαφορετικές προβολές, σε ασθενή που έχει κάνει αντικατάσταση τριών βαλβίδων πριν από πολλά χρόνια
(Α=Αορτική, Μ=Μιτροειδής, Τ=Τριγλώχινα).
Σημεία που πρέπει να τονιστούν
- Επειδή ορισμένες βαλβιδοπάθειες μπορεί να κληρονομούνται, το οικογενειακό ιστορικό έχει ιδιαίτερη σημασία, γιατί η ίδια βαλβιδοπάθεια που υπάρχει στους γονείς μπορεί να κληρονομηθεί και στα παιδιά.
- Πριν από μικροχειρουργικές επεμβάσεις ή πριν από επίσκεψη στον οδοντίατρο, οι ασθενείς με βαλβιδοπάθεια πρέπει να ρωτούν το γιατρό τους αν θα χρειασθεί να πάρουν αντιβιοτικά.
- Ασθενείς με βαλβιδοπάθεια, πριν λάβουν ενεργό μέρος στον αθλητισμό, πρέπει να συμβουλευθούν το γιατρό.
- Γυναίκες με βαλβιδοπάθεια πρέπει να συμβουλεύονται τον καρδιολόγο πριν μείνουν έγκυες και να παρακολουθούνται από αυτόν κατά τη διάρκεια της εγκυμοσύνης.
Εισήγηση: ΒΛΑΣΗΣ Ν. ΠΥΡΓΑΚΗΣ MD FESC, Διευθυντής Καρδιολογικής Κλινικής
Γενικού Νοσοκομείου Κορίνθου, Αντιπρόεδρος Ελληνικής Καρδιολογικής Εταιρείας
ΟΞΥ ΕΜΦΡΑΓΜΑ του ΜΥΟΚΑΡΔΙΟΥ: Σύγχρονη αντιμετώπιση
Ο παθοφυσιολογικός μηχανισμός του Οξέος Εμφράγματος του Μυοκαρδίου (ΟΕΜ) περιλαμβάνει διάβρωση ή ρήξη αθηρωματικής πλάκας με επακόλουθο τον σχηματισμό θρόμβου εντός του αυλού, ο οποίος προκαλεί πλήρη απόφραξη του Στεφανιαίου αγγείου (Εικόνα 2).
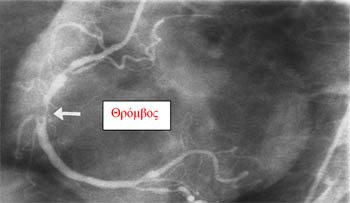
Εικόνα 2, Δεξιά Στεφανιαία Αρτηρία ασθενούς με ΟΕΜ κατωτέρου τοιχώματος (απόφραξη στην μεσότητα με ύπαρξη θρόμβου)
Το Έμφραγμα του Μυοκαρδίου εξακολουθεί να είναι μία από τις σοβαρότερες παθήσεις με πολύ υψηλή θνητότητα (θνητότητα μηνός: 49% στους άνδρες και 51% στις γυναίκες).
Όμως η συντριπτική πλειοψηφία (60%) των θανάτων από ΟΕΜ επέρχεται πριν ο ασθενής προλάβει να φθάσει στο Νοσοκομείο. Μάλιστα μεγαλύτερο κίνδυνο να πεθάνουν προνοσοκομειακά έχουν οι νεώτεροι ασθενείς. Τις τελευταίες δεκαετίες η Νοσοκομειακή θνητότητα του ΟΕΜ έχει μειωθεί σημαντικά, και σήμερα είναι της τάξεως του 7% στην Ευρώπη (και την Ελλάδα) σαν αποτέλεσμα της βελτίωσης του τρόπου θεραπείας του.
Ακρογωνιαίος λίθος της σύγχρονης αντιμετώπισης του ΟΕΜ αποτελεί η επείγουσα Επαναιμάτωση του ισχαιμούντος μυοκαρδίου, με αποκατάσταση της ροής στην αποφραχθείσα στεφανιαία αρτηρία. Η επαναιμάτωση γίνεται είτε με φαρμακευτικό (Θρομβόλυση) ή μηχανικό τρόπο (Αγγειοπλαστική - PCI). Τα αποτελέσματα και των δύο μεθόδων επαναιμάτωσης είναι χρονοεξαρτώμενα. Όσο πιο γρήγορα τόσο περισσότερο μυοκάρδιο διασώζεται.
Για την θρομβόλυση τα τελευταία χρόνια χρησιμοποιούνται πολύ αποτελεσματικά θρομβολυτικά φάρμακα. Ενέχουν όμως κινδύνους (κυρίως Αιμορραγίες) και έχουν αρκετές αντενδείξεις. Επιτυγχάνουν βατότητα μόνο στο 15-20%, και κανονική ροή στο 40-60% των σχετιζομένων με το έμφραγμα στεφανιαίων αρτηριών. Η «Αχίλλειος πτέρνα» της θρομβόλυσης είναι το υψηλό ποσοστό επανέμφραξης του αγγείου (10-15%).
Η πρωτογενής Αγγειοπλαστική (PCI) αποκαθιστά κανονική ροή στο 90% των περιπτώσεων, δίνει ανατομικές πληροφορίες που μπορούν να χρησιμοποιηθούν για την περαιτέρω διαχείριση του ασθενή, και προσφέρει καλύτερα άμεσα και μακροχρόνια αποτελέσματα έκβασης συγκριτικά με την θρομβόλυση (μικρότερη θνητότητα, επανέμφραγμα και Αγγειακό Εγκεφαλικό επεισόδιο).
Η υπεροχή της PCI είναι σαφέστερη στους ασθενείς που καθυστερούν να προσέλθουν στο Νοσοκομείο. Οι ασθενείς με ΟΕΜ οι οποίοι ιδιαιτέρως ωφελούνται από την στρατηγική πρωτογενούς PCI είναι αυτοί που βρίσκονται σε υψηλότερο κίνδυνο, όπως : υπερήλικες (> 75 ετών), αυτοί που εμφανίζουν καρδιογενές shock, καρδιακή ανεπάρκεια, πρόσθιο έμφραγμα ή έχουν υποβληθεί στο παρελθόν σε χειρουργική επέμβαση επαναιμάτωσης του μυοκαρδίου (by pass).
Πρέπει να τονισθεί ότι η πρωτογενής αγγειοπλαστική (PCI) πλεονεκτεί σημαντικά έναντι της θρομβόλυσης μόνο όταν ο επιπρόσθετος χρόνος που απαιτείται για την διενέργειά της δεν υπερβαίνει τη μία ώρα.
Σύμφωνα με τις μεγαλύτερες Επιστημονικές Ενώσεις του κόσμου ( ESC, AHA, ACC) « Η PCI είναι η προτιμητέα μέθοδος θεραπείας του ΟΕΜ εάν διενεργείται ταχέως από έμπειρο παρεμβατικό καρδιολόγο σε κατάλληλα οργανωμένο εργαστήριο»
Οι ασθενείς με αποτυχημένη θρομβόλυση και όλοι οι ασθενείς υψηλού κινδύνου πρέπει να υποβάλλονται επειγόντως σε Επείγουσα PCI ή PCI Διάσωσης.
Με βάση τα ανωτέρω:
- Όλοι οι ασθενείς που προσέρχονται σε Νοσοκομείο με δυνατότητα διενέργειας PCI πρέπει να υποβάλλονται σε PCI το ταχύτερο δυνατόν. (Χρόνος στόχος < 90 min).
- Η στρατηγική επαναιμάτωσης στα Νοσοκομεία χωρίς δυνατότητα διενέργειας PCI πρέπει να είναι η ακόλουθη:
Ασθενείς που προσέρχονται εντός 3 ωρών από την εκδήλωση του ΟΕΜ υποβάλλονται σε θρομβόλυση με ένα από τα νεώτερα θρομβολυτικά (tPA, TNK, rPA). Επί αποτυχίας της θρομβόλυσης: άμεση μεταφορά του ασθενούς σε τριτοβάθμιο Νοσοκομείο για Επείγουσα PCI ή PCI Διάσωσης. Άμεση μεταφορά ενδείκνυται και για τους ασθενείς πολύ υψηλού κινδύνου (καρδιογενές Shock, καρδιακή ανεπάρκεια).
Ασθενείς με επιτυχημένη Θρομβόλυση στους οποίους όμως διαπιστώνονται στοιχεία τα οποία δείχνουν ότι πρόκειται περί ασθενών που βρίσκονται σε σχετικά υψηλό κίνδυνο (πρόσθια εμφράγματα, κατώτερα εμφράγματα με συμμετοχή της δεξιάς κοιλίας, ασθενείς με μετεμφραγματική ισχαιμία) μεταφέρονται εντός του πρώτου 24-ώρου για την διενέργεια PCI.
Τέλος οι ασθενείς με ΟΕΜ που προσέρχονται καθυστερημένα (3-12 ώρες) ή έχουν αντενδείξεις θρομβόλυσης μεταφέρονται άμεσα για PCI.
Τα ανωτέρω κατά τη γνώμη της Ελληνικής Καρδιολογικής Εταιρείας αναδεικνύουν σαν επιτακτική την ανάγκη δημιουργίας-καθορισμού από την Πολιτεία ΚΕΝΤΡΩΝ ΠΡΩΤΟΓΕΝΟΥΣ ΑΓΓΕΙΟΠΛΑΣΤΙΚΗΣ που έχουν την δυνατότητα διενεργείας PCI καθ' όλη την διάρκεια του 24ώρου, σε ολόκληρη τη χώρα, με ορθολογική γεωγραφική κατανομή ώστε να καλύπτονται όσο το δυνατόν πληρέστερα οι ανάγκες ολόκληρου του πληθυσμού.
Οφείλουμε να πούμε ότι το Υπουργείο Υγείας και Κοινωνικής Αλληλεγγύης έχει λάβει το μήνυμα και ήδη έγιναν τα πρώτα βήματα προς την κατεύθυνση αυτή με τον καθορισμό τέτοιων Κέντρων στο Λεκανοπέδιο Αττικής.
Τα πρώτα αποτελέσματα εφαρμογής του συστήματος καταγράφονται ως πολύ θετικά. Πιστεύουμε ότι το σύστημα αυτό πρέπει να εφαρμοστεί άμεσα στην Θεσσαλονίκη και αργότερα βαθμιαία στην υπόλοιπη χώρα.
Στόχος της Πολιτείας πρέπει να είναι η πλήρης αξιοποίηση των υπαρχουσών δομών, και η δημιουργία τέτοιων όπου είναι απαραίτητο, ώστε να δημιουργηθεί ένα δίκτυο που θα καλύψει σταδιακά το σύνολο της Ελληνικής Επικράτειας.
Πηγή: Δελτίο Τύπου, Αθήνα 30 Οκτωβρίου 2008, Mastermind Group S.A.