Aναζήτηση δεικτών ηπατίτιδας
στους ασθενείς της Πλαστικής Χειρουργικής
Ηλιoπoύλoυ Α. Ευγενία, Φραγκoύλης Π. Μάριoς
Κλινική Πλαστικής Χειρουργικής και Εγκαυμάτων
Νοσοκομείου ΚΑΤ, Κηφισιά
Περίληψη
Η συνεχιζόμενη αύξηση των εισαχθέντων αλλοδαπών ασθενών (οικονομικοί μετανάστες), που προέρχονται από χώρες όπου η ηπατίτιδα αποτελεί νόσο με ενδημική εξάπλωση, παίρνοντας διαστάσεις χρόνιας πάθησης, σε συνδυασμό με την έντονη ανησυχία σε ότι αφορά τους αυξανόμενους κινδύνους στους οποίους υποβάλλονται οι λειτουργοί υγείας σε ένα κρατικό νοσοκομείο, αποτέλεσαν τα κίνητρα αυτής της μελέτης. Σκοπός της μελέτης ήταν η αναζήτηση δεικτών ηπατιτίδων και ανοσοανεπάρκειας (AIDS) σε ένα τυχαίο δείγμα 40 διαδοχικών ασθενών (18 εγκαυματίες, 22 τραυματίες), που εισήχθησαν στην Κλινική Πλαστικής Χειρουργικής και Εγκαυμάτων του νοσοκομείου ΚΑΤ, σε ένα χρονικό διάστημα 6 μηνών (1/06-1/12/2002). Τα αποτελέσματα ήταν: 5 θετικοί ασθενείς για HbsAg, 4 για AntiHCV και κανένας για HIV και απέδειξαν ότι υπάρχει μία σχετικά ανησυχητική αύξηση θετικών (1/5) ασθενών, κυρίως Ελλήνων, ενώ αποτελούν μία πρόταση για την, υποχρεωτική πλέον, αναζήτηση και παρακολούθηση δεικτών ηπατίτιδας σε μία χειρουργική κλινική. Πιστεύουμε ότι η επιβολή της εφαρμογής της σε όλους τους ασθενείς (αλλοδαπούς και μη), ανεξάρτητα από το οικονομικό κόστος και την επιβάρυνση των νοσηλευτικών ιδρυμάτων, θα επιφέρει την αναβάθμιση και τη βελτίωση της παρεχόμενης ιατρικής περίθαλψης.
Λέξεις κλειδιά: εγκαυματική νόσος, HbsAg, AntiHCV, ανοσοανεπάρκεια (AIDS), τραύμα στην πλαστική χειρουργική.
Summary
This study was initiated to assess whether the rising number of immigrants from countries where there is a high prevalence of hepatitis creates a health problem in our hospital with high risk for nursing and medical personnel.
We tested the levels of HIV, AntiHCV, HbsAg in 40 consecutive patients (18 burn injury, 22 trauma) random group of Greeks and immigrants, admitted to the Department of Plastic Surgery and Burn Unit in last 6 months (1/06/02-1/12/02). The findings (5 positive HbsAg, 4 positive AntiHCV, none HIV) revealed a small (1/5) but nonetheless alarming increase in the number of positives amongst the Greek.
We feel that, in spite of the high cost of testing, all patients admitted to surgical units should be tested and blood/blood product precautions instituted as there are health implications for the staff looking after them. This will improve the quality of our health services.
Key words: burn injury, HIV, HbsAg, Anti HCV, trauma in plastic surgery.
Εισαγωγή
Η Ελλάδα, εδώ και 20 χρόνια, φιλοξενεί ένα συνεχώς αυξανόμενο αριθμό οικονομικών μεταναστών (797.093 το 2001). Με βάση τη συνεχιζόμενη αύξηση αυτών, προβλέπεται ότι το 2015 θα φτάσει στο επίπεδο των 3-3,5 εκατομμυρίων[3], προερχόμενοι από χώρες της Μέσης Ανατολής και των πρώην σοσιαλιστικών κρατών. Το άμεσο αποτέλεσμα ήταν και η ανάλογη αύξηση των εισαχθέντων ασθενών ενός κρατικού νοσοκομείου, όπως το ΚΑΤ (περίπου 35% αυτών είναι αλλοδαποί). Παράλληλα, διαπιστώθηκε μία αυξανόμενη συχνότητα οροθετικών ασθενών (είχαν νοσήσει ή νοσούν), προερχόμενοι από περιοχές με ενδημική εξάπλωση της ηπατίτιδας Β και C (στη δυτική Αθήνα 14,6%, όταν στον ελληνικό πληθυσμό το αντίστοιχο ποσοστό είναι 2% φορείς ηπατίτιδας C, σε πληθυσμό που προέρχεται από την Ασία 23%, σε σύγκριση με το ποσοστό στην Ελλάδα 1-1,5%). Έντονα ανησυχητική είναι και η μεγάλη αύξηση των χρηστών ενδοφλεβίων ναρκωτικών ουσιών που νοσούν και από τις δύο μορφές της ηπατίτιδας, κατά 70-75%[6].
Το HIV/AIDS έχει λάβει πλέον διαστάσεις χρόνιας πάθησης, αναδείχθηκε σε μέγιστο πρόβλημα δημόσιας υγείας με σοβαρές επιπτώσεις στο υγειονομικό σύστημα και με επιβάρυνση των δαπανών περίθαλψης και κοινωνικής πρόνοιας, σε μία εποχή περιορισμού των δαπανών γενικά και ειδικότερα για την υγεία[17]. Το έτος 2000 προσβλήθηκαν 40 εκατομμύρια άνθρωποι σε όλο τον κόσμο.

Eγκαυματική νόσος
Το έγκαυμα, μία από τις βαρύτερες μορφές τραυματισμού του ανθρώπινου σώματος, αναφέρεται ως εγκαυματική νόσος διότι αφορά στο δέρμα και τους βλεννογόνους και έχει σοβαρές επιπτώσεις σε όλα τα συστήματα του οργανισμού, προκαλώντας μεταβολική, ορμονική και ανοσοποιητική αντίδραση[1,4,6,10]. Μπορεί να προκαλέσει μόνιμη ή προσωρινή αναπηρία, ή ακόμα και το θάνατο των ασθενών. Η Εθνική Στατιστική Υπηρεσία αναφέρει για την Ελλάδα 3.500 εγκαύματα ετησίως (1990), τα οποία αντιμετωπίζονται σε κρατικές νοσηλευτικές μονάδες, ενώ στις ΗΠΑ αναφέρονται 2.233.000 ατυχήματα, από τα οποία νοσηλεύονται ετησίως 75.000-100.000, με 20.000 θανάτους (1993).
Η αρχική αντιμετώπιση των εγκαυματιών γίνεται σε κλινικές Γενικής Χειρουργικής, αλλά η αντιμετώπιση τόσο της νόσου, όσο και των επιπλοκών της, προϋποθέτει και απαιτεί την ύπαρξη εξειδικευμένων κέντρων Πλαστικής Χειρουργικής. Ανάλογα με τη βαρύτητα της νόσου, επιβάλετε η μεταφορά των ασθενών στις ελάχιστες κλινικές Πλαστικής Χειρουργικής που διαθέτουν και Τμήμα Εγκαυμάτων (ΚΑΤ και ΠΓΝΑ «Γ. Γεννηματάς» στην Αθήνα, ΠΓΝ «Θριάσιο» στην Ελευσίνα και «Γ. Παπανικολάου» στη Θεσσαλονίκη).
Η αντιμετώπιση των εγκαυματιών προϋποθέτει την ύπαρξη υλικοτεχνικής υποδομής (πίνακας 1), τη συγκρότηση μιας επιστημονικής ομάδας (Πλαστικός Χειρουργός, Παθολόγος, Νευρολόγος, Ψυχίατρος, Αιματολόγος), εξειδικευμένων νοσηλευτών και άλλων ειδικοτήτων, όπως: φυσιοθεραπευτή, εργασιοθεραπευτή και κοινωνικό λειτουργό[9].
Ανάλογα με τα στοιχεία βαρύτητας της νόσου, τα εγκαύματα διακρίνονται σε ελαφρά, μέτρια και βαριά, με αποτέλεσμα να διαφοροποιείται και η αντιμετώπισή τους[7,8].
Oι μεταγγίσεις αίματος και παραγώγων αυτού αποτελούν μία συνηθισμένη ιατρική πράξη και σε πολλές περιπτώσεις αποτελεσματική. Γίνεται συνήθως σε ασθενείς, οι οποίοι υπόκεινται σε κάποια χειρουργική επέμβαση, είτε αυτή είναι προγραμματισμένη, είτε επείγουσα. Είναι αναγκαία και αποδεδειγμένα χρήσιμη σε περιπτώσεις οξέων (έγκαυμα, τραυματισμός) και χρόνιων παθήσεων, όπως: άτονα έλκη κάτω άκρων, κατακλίσεις, νεοπλασίες και σε άτομα με κληρονομική έλλειψη κάποιων παραγόντων.
Η συνεργασία ανάμεσα στην κλινική Πλαστικής Χειρουργικής και το κέντρο αιμοδοσίας του γενικού νοσοκομείου διεξάγεται σε δύο φάσεις:
1. Στην οξεία φάση του τραυματισμού (1-10 ημέρες μετά το ατύχημα), στην αντιμετώπιση της υποογκαιμικής καταπληξίας. Ανάλογα με την κλινική εικόνα χορηγούμε αίμα και παράγωγα αίματος, όπως: συμπυκνωμένα ερυθρά, πλάσμα, λευκωματίνη, αλβουμίνη (human albumin) κ.λπ. Στην εγκαυματική νόσο, ο αιματοκρίτης κυμαίνεται μεταξύ 46-65% (αιμοσυμπύκνωση) και επιβάλει τη χορήγηση φρέσκου κατεψυγμένου πλάσματος (fresh frozen plasma).
Η αναιμία, τις πρώτες μετεγκαυματικές ώρες, μπορεί να προκύψει όταν οι συνυπάρχουσες κακώσεις σχετίζονται με απώλεια αίματος (εσωτερική αιμορραγία, αιμοθώραξ, κάταγμα μεγάλων οστών), είτε όταν οι προϋπάρχουσες ασθένειες σχετίζονται με αναιμία (καρκινοπαθείς, σιδηροπενική αναιμία). Στα εγκαύματα ολικού πάχους συναντάται πτώση του αιματοκρίτη από τις πρώτες μετεγκαυματικές ώρες και χορηγείται αίμα με βάση τον υπολογισμό (για κάθε 10% ολικού πάχους μία μονάδα αίματος).


2. Στη χρόνια φάση, μετά την 10η ημέρα, στην αντιμετώπιση της αναιμίας[14,10,15,16].
Στην περίπτωση της εγκαυματικής νόσου, αποτελεί μία από τις συνηθέστερες επιπτώσεις και μπορεί να είναι αποτέλεσμα:
- Άμεσης θερμικής καταστροφής των ερυθροκυττάρων (κυρίως στο έγκαυμα μερικού εν τω βάθει και ολικού πάχους), 10-15% του ολικού αριθμού στις πρώτες 48 ώρες. Αν συνεχιστεί η έκθεση στη θερμότητα, τότε ο ρυθμός καταστροφής μπορεί να φτάσει μέχρι το 40% του ολικού αριθμού των κυκλοφορούντων ερυθροκυττάρων.
- Αιμόλυσης, ως αποτέλεσμα τοξινών από τη σήψη. Πιθανολογείται η ύπαρξη μιας τοξίνης στο πλάσμα του εγκαυματία, που δρα αποκλειστικά στα ερυθροκύτταρα. Όταν γίνεται έγχυση ερυθροκυττάρων από εγκαυματία σε φυσιολογικό άτομο δεν μετατοπίζεται ο χρόνος ζωής τους. Αντίθετα, αν γίνει έγχυση ερυθροκυττάρων φυσιολογικού ατόμου σε εγκαυματία, παρατηρείται μία μείωση του χρόνου ζωής τους.
- Υποπρωτεϊναιμίας, λόγω μεγάλης απώλειας από τις εγκαυματικές επιφάνειες και υπερκαταβολισμού της εγκαυματικής νόσου («ebb phase»).
- Αυξημένης κατανάλωσης μέσω των διαταραχών πηκτικότητας (η διάχυτη ενδαγγειακή πήξη αναπτύσσεται περίπου στην ίδια συχνότητα, όπως σε άλλες βαριές ή σηπτικές καταστάσεις).
- Συνύπαρξης κακώσεων, όπως: θλάση κοιλίας (με εσωτερική αιμορραγία), κάταγμα πλευρών με αιμοθώρακα, κάταγμα μεγάλων οστών (λεκάνης,ισχίου κ.λπ.).
- Τοξικής επίδρασης των μετουσιωμένων λευκωμάτων από τα εγκαυματικά τραύματα.
- Χρήσης ουσιών για την τοπική θεραπεία (Νιτρικός άργυρος, Silver-sulphadiazine) και ισχυρών αντιβιοτικών που μειώνουν την παραγωγή των ερυθροκυττάρων[10,16].
Στην καθημερινή πρακτική της κλινικής Πλαστικής Χειρουργικής χρησιμοποιούνται τα ακόλουθα παράγωγα αίματος:
-Fresh Frozen Plasma =FFP που περιέχει το σύνολο των συστατικών του πλάσματος, ακόμη και τους θερμοευαίσθητους παράγοντες της πήξης (F V, F VIII) σε όγκο περίπου 200ml. O λόγος που πρέπει να χορηγηθεί σχετίζεται με τις συχνές διαταραχές πήξης που συναντάμε στην εγκαυματική νόσο.
-Human Albumin 4-5%, που παρασκευάζεται με κλασματοποίηση του πλάσματος, προέρχεται από μία μεγάλη δεξαμενή (100 μονάδες) που αποστειρώνεται, καθιστώντας την ουσιαστικά ελεύθερη μετάδοσης νοσημάτων. Είναι πολύ ακριβό υλικό (τα 50ml στοιχίζουν 58,69 ευρώ).
-Albumin - Λευκωματίνη 20% που παρασκευάζεται από το τμήμα αιμοδοσίας του εκάστοτε νοσοκομείου. Επαναφέρει στον ενδαγγειακό χώρο 260ml υγρών και προκαλεί πτώση του αιματοκρίτη, έχοντας ένδειξη κυρίως τις πρώτες μετεγκαυματικές ώρες.
Ανάλογα με τις επιπλοκές της νόσου και της θεραπευτικής αγωγής της, μπορεί να γίνει χρήση των ακόλουθων παραγώγων του αίματος: Ινωδογόνο, αιμοπετάλια, συμπυκνωμένα ερυθρά αιμοσφαίρια.
Πάγια τακτική της κλινικής Πλαστικής Χειρουργικής και Εγκαυμάτων του νοσοκομείου ΚΑΤ είναι η αρχική αναζήτηση τυχόν αντισωμάτων, είτε ηπατίτιδας, είτε επίκτητης ανοσολογικής ανεπάρκειας σε όλους τους εγκαυματίες, ανεξάρτητα από το κόστος5. Oι λόγοι είναι οι παρακάτω:
α. Προφύλαξη του προσωπικού της κλινικής, διότι οι καθημερινές παρακεντήσεις γίνονται μόνο από το ιατρικό και νοσηλευτικό προσωπικό.
β. O διπλός έλεγχος της αιμοδοσίας, σε ό,τι αφορά το χορηγούμενο αίμα.
Η χρησιμότητα των μεταγγίσεων είναι αναμφισβήτητη, αλλά δεν πρέπει να υποτιμηθεί η διαπίστωση ότι προκαλούν παρενέργειες σε ορισμένους ασθενείς ή και σημαντικούς κινδύνους για τον λήπτη[12,13,20]. Oι κίνδυνοι αυτοί μπορεί να είναι άμεσοι και απώτεροι, όπως οι πλέον σοβαρές -και συχνά θανατηφόρες- αιμολυτικές αντιδράσεις, ενώ συχνότερες είναι οι πυρετικές και οι αλλεργικές. Η συχνότητά τους κυμαίνεται και είναι διαφορετική, ανάλογα με την αιτιολογία τους, καθώς ακόμα και από χώρα σε χώρα. Εμφανίζονται μέσα σε μερικά λεπτά ή σε μερικές ώρες μετά την έναρξη της μετάγγισης, αλλά μπορούν να εκδηλωθούν και σε απώτερο χρονικό διάστημα. Σε ό,τι αφορά το είδος των παρενεργειών, αυτές μπορεί να είναι ανοσολογικές, όπως π.χ. μολύνσεις από παράσιτα, βακτήρια και ιούς.

Oι παρενέργειες των μεταγγίσεων του αίματος, αναλόγως του χρόνου εμφάνισής τους, χωρίζονται σε:
-Άμεσες, όταν εμφανίζονται κατά τη διάρκεια της μετάγγισης, είτε το πολύ 72 ώρες μετά από αυτήν.
-Μακροπρόθεσμες, όταν εμφανίζονται μετά από 72 ώρες.
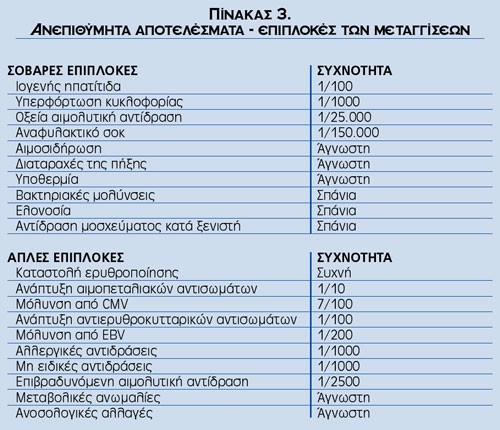
Σε κάθε περίπτωση, οι παρενέργειες διακρίνονται σε ανοσολογικές και μη ανοσολογικές (πίνακας 2). Σύμφωνα με τη σοβαρότητα που παρουσιάζουν αυτές οι παρενέργειες, σε ό,τι αφορά την έκβασή τους, χωρίζονται σε δύο κατηγορίες, ανεξαρτήτως αιτιολογίας (πίνακας 3). Η συνεργασία της κλινικής με την αιμοδοσία έγκειται στη συμπλήρωση του ειδικού εντύπου από τον θεράποντα ιατρό, με κάθε λεπτομέρεια όλων των σημείων και συμπτωμάτων του ασθενούς, στην αποστολή του ασκού και της συσκευής μετάγγισης στην αιμοδοσία για περαιτέρω διερεύνηση και στην αποστολή δείγματος αίματος του ασθενούς στην αιμοδοσία για περαιτέρω διερεύνηση.
Σε ό,τι αφορά τη διάγνωση των μακροπρόθεσμων αντιδράσεων και παρενεργειών εκ των μεταγγίσεων αίματος και παραγώγων, αλλά και την αντιμετώπιση των ασθενών, αυτές απαιτούν ακόμα καλύτερη και μεγαλύτερη συνεργασία μεταξύ αιμοδοσίας και κλινικής εγκαυμάτων, διότι η εμφάνιση συμπτωμάτων μπορεί να καθυστερήσει, και σε πολλές περιπτώσεις ο χρόνος αυτός είναι μεγαλύτερος από το χρόνο παραμονής του ασθενούς στην κλινική[18,19,21]. Στην ηπατίτιδα μετά από μετάγγιση (MMH), που αναπτύσσεται εντός χρονικού διαστήματος 14 έως 180 ημερών από τη μετάγγιση -και που είναι η ηπατίτιδα όπου έχουν αποκλεισθεί όλοι οι μη ιικοί μολυσματικοί παράγοντες, οι οποίοι είναι δυνατόν να προκαλέσουν ηπατίτιδα- τα συμπτώματα είναι τόσο ήπια που συνήθως δεν αναγνωρίζονται.
O εγκαυματίας παραμένει στην κλινική για μεγάλο χρονικό διάστημα και αυτό οφείλεται στα ακόλουθα:
-Η βαρύτητα της νόσου επιβάλει ένα παρατεταμένο χρόνο νοσηλείας.
-Η μεγάλη ποικιλία των επιπλοκών της νόσου, τόσο στην οξεία, όσο και στη χρόνια φάση της, επιβάλουν τις συχνές μεταγγίσεις αίματος ή παραγώγων του.
-Oι συχνές και πολλαπλές χειρουργικές επεμβάσεις στις οποίες υποβάλλονται οι εγκαυματίες κατά την οξεία και τη χρόνια φάση της νόσου.
-Oι επανορθωτικές επεμβάσεις που εκτελούνται τουλάχιστον 6 μήνες μετά το ατύχημα.
Όλα αυτά επιτρέπουν το συχνό έλεγχο του ασθενούς και τη διατήρηση της συνεργασίας ανάμεσα στα δύο τμήματα. Στις περιπτώσεις των βαρέων εγκαυματιών συνιστάται η δημιουργία ενός πρωτοκόλλου παρακολούθησης μεταγγιζόμενων ασθενών, το οποίο απαιτεί και την εργαστηριακή παρακολούθηση για χρονικό διάστημα μέχρι και ένα χρόνο μετά από την τελευταία μετάγγιση[5,11]. Τα χρονικά διαστήματα τα οποία θα παρεμβάλλονται μεταξύ δύο διαδοχικών κλινικών ή εργαστηριακών εξετάσεων του ασθενούς εξαρτώνται από το είδος της παρενέργειας την οποία αναζητούμαι. Το πρωτόκολλο βασίζεται:
-Στην πλήρη ενημέρωση του ασθενούς και του συγγενικού περιβάλλοντός του για τους σκοπούς και τα οφέλη της παρακολούθησής του.
-Στον έλεγχο του ασθενούς πριν από τη μετάγγισή του για τον παράγοντα για τον οποίο θα παρακολουθηθεί, ώστε να εξασφαλισθεί η αρνητικότητά του ως προς αυτόν.
-Στη φύλαξη όλων των δειγμάτων του ασθενούς πριν και μετά τη μετάγγιση, με σκοπό τη δημιουργία αρχείου για τη διασταύρωση και την επιβεβαίωση των αποτελεσμάτων και για την πιθανή μελλοντική χρήση, τη φύλαξη όλων των δειγμάτων από όλες τις μονάδες από τις οποίες θα μεταγγισθεί ο ασθενής, με σκοπό την εύκολη επανάκληση του δότη, καθώς και δημιουργία αρχείου για διασταύρωση και επιβεβαίωση των αποτελεσμάτων και για πιθανή μελλοντική χρήση.
-Στην πιθανότητα ο ασθενής να μεταγγισθεί με κάποιο παράγωγο (π.χ. λευκωματίνη, Factor VIII, Human albumin), το οποίο έχει κατασκευασθεί εκτός τμήματος αιμοδοσίας του νοσοκομείου, οπότε πρέπει να καταγραφούν τα πλήρη στοιχεία του (κατασκευαστής, αριθμός παρτίδας παραγωγής, ημερομηνία λήξης) για εύκολη ανίχνευση του προϊόντος.
-Στις τακτικές συναντήσεις επιστημονικού προσωπικού και από τα δύο μέρη, για ανασκόπηση της πρακτικής των μεταγγίσεων.
Oι στόχοι αυτού του είδους πρωτοκόλλων παρακολούθησης μεταγγισμένων είναι:
-O προσδιορισμός της συχνότητας και της αιτιολογίας των παρενεργειών από τις μεταγγίσεις αίματος και παραγώγων αυτού.
-O προσδιορισμός του αποτελέσματος (health outcome) που είχε η μετάγγιση κάποιου συγκεκριμένου παραγώγου στην υγεία του ασθενούς (π.χ. επιτυγχάνουμε την πτώση του αιματοκρίτη αλλά μπορεί να γίνει θετικός στην ηπατίτιδα).
-Η αναθεώρηση των κριτηρίων που χρησιμοποιούνται για την μετάγγιση των ασθενών.
-Η περιγραφή των παραγόντων κινδύνου που σχετίζονται με κάποια συγκεκριμένη παρενέργεια (π.χ. παράγοντες κινδύνου, οι οποίοι σχετίζονται με τη βακτηριδιακή μόλυνση του αίματος και των παραγωγών του, σε σχέση με τη συλλογή του και την επεξεργασία του).
-Η κατανόηση των μεθόδων βελτίωσης της συλλογής του αίματος και της παρασκευής των παραγώγων, ώστε αυτά να είναι ασφαλέστερα.



Σκοπός της μελέτης
Η τυχαία αναζήτηση δεικτών ηπατιτίδων και ανοσοανεπάρκειας (HIV), σε ένα δείγμα 40 τυχαίων διαδοχικών ασθενών (18 εγκαυματίες, 22 τραυματίες), ανεξάρτητα από το κόστος.
Υλικό και μέθοδοι
Επιλέχθηκε ένα τυχαίο δείγμα 40 διαδοχικών ασθενών (ομάδα Ι του τραύματος =22 και ομάδα ΙΙ εγκαυματίες =18), αναζητώντας τους δείκτες ηπατίτιδας και HIV. Τα κριτήρια επιλογής ήταν τα ακόλουθα:
-Ασθενείς ανεξαρτήτου φύλου, αλλά παραγωγικής ηλικίας (20-60 ετών).
-Ασθενείς που είχαν εισαχθεί εκτάκτως στην κλινική.
-Ασθενείς που δεν είχαν αρχικά δηλώσει ιστορικό ηπατίτιδας ή AIDS.
-Ασθενείς που δέχτηκαν κατά τη διάρκεια της νοσηλείας τους μεταγγίσεις αίματος ή παραγώγων αυτού.
Η επεξεργασία των δειγμάτων έγινε από το αιματολογικό εργαστήριο του νοσοκομείου ΚΑΤ. Η συνεργασία σχετίστηκε με την άμεση ενημέρωση των ιατρών της κλινικής σε ό,τι αφορά τα αποτελέσματα, και με την πλήρη ενημέρωση των ασθενών.
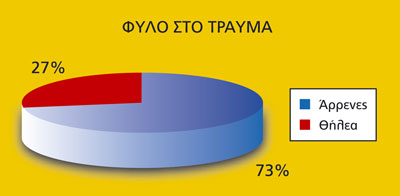
Η πλειοψηφία των ασθενών ήταν άνδρες (διάγραμμα 1, 2) και ο μέσος όρος ηλικίας ήταν 38,4 έτη στην ομάδα του τραύματος και 43,6 έτη στην ομάδα του εγκαύματος. Oι ημέρες νοσηλείας ήταν κατά μέσο όρο 15,36. Η διενέργεια εργαστηριακών εξετάσεων έγινε: την πρώτη14, τη δεύτερη8, την τρίτη13 και την τέταρτη ημέρα5 μετά την εισαγωγή (διάγραμμα 3), με τα ακόλουθα αποτελέσματα: στην ομάδα Ι (του τραύματος), 3 ασθενείς θετικοί HbsAg και 3 Anti HCV και στην ομάδα ΙΙ (του εγκαύματος), 2 ασθενείς θετικοί HbsAg, και ένα Anti HCV (διάγραμμα 4, 5) ενώ η εξέταση για HIV ήταν αρνητική σε όλους τους ασθενείς.
Oι στόχοι της εργασίας ήταν:
α) Η επιβεβαίωση της επικινδυνότητας της προσφοράς υπηρεσιών υγείας σε τμήμα Πλαστικής Χειρουργικής.
β) Η επιβεβλημένη, πλέον, αναζήτηση δεικτών ηπατίτιδας και HIV σε ένα κρατικό νοσοκομείο με αυξημένο ποσοστό αλλοδαπών ασθενών.
γ) Η αναγκαιότητα αύξησης μέτρων προστασίας του ιατρό-νοσηλευτικού προσωπικού, σε συνάρτηση με την ταχεία εξάπλωση και τις κοινωνικές προεκτάσεις μιας λοίμωξη από ηπατίτιδα ή HIV.
δ) Η σωστή επιλογή των ασθενών που θα ελεγχθούν, έχοντας υπόψη το ιδιαίτερα αυξημένο κόστος του εργαστηριακού ελέγχου και υπολογίζοντας και τις πρόσθετες δαπάνες με τις οποίες επιβαρύνονται για την περίθαλψη των πασχόντων από HIV17.
Η πρόληψη και η έρευνα αποτελούν την καλύτερη θεραπεία και με βάση τη ραγδαία εξάπλωση της νόσου σε όλο τον κόσμο, τα αναφερόμενα δεδομένα κρούουν τον κώδωνα του κινδύνου (η κοστολόγηση είναι δύσκολη), προσδοκώντας την καλύτερη δυνατή λήψη κατάλληλων μέτρων. Στο συγκεκριμένο δείγμα40 δεν βρήκαμε μεγάλο ποσοστό θετικών ασθενών (5 HbsAg, 4 Anti HCV και κανένα HIV), αλλά απαιτείται η άμεση διερεύνηση για την περαιτέρω ασφάλεια των μεταγγιζόμενων ασθενών.
Ευχαριστίες
Ένα μεγάλο ευχαριστώ στο φίλο και συνάδελφο Dr. Μακρή Κ. (Κέντρο Αιμοδοσίας Νοσοκομείου Δυτικής Αττικής).
ΒΙΒΛΙOΓΡΑΦΙΑ
1. Artz PC, Moncrief JA, Pruitt BA. Burns a team approach.
WB Saunders 1979.
2. De Christofer RJ, Andreson RR. Risk of transfusion and organ and tissue transplantation-practical concerns that drive practical policies. Am J Clin Pathol 1997; 107:1/S3.
3. Γαλάτη Π. 260 εκατ. ευρώ για την ένταξη μεταναστών. Καθημερινή 8 Δεκ. 2002.
4. Ηλιοπούλου Ε, Βεζυράκης Δ, Καστανάς Κ. Έγκαυμα, τι γίνεται μετά; Εκδ. Γ. Παρισιάνου, Αθήνα 1997.
5. Ηλιοπούλου Ε, Μακρής Κ, Παπαδοπούλου Π. Είναι αναγκαία η συνεργασία ανάμεσα στην Κλινική Πλαστικής Χειρουργικής και την Αιμοδοσία; Επιθεώρηση Υγείας 1999; 10, 59:21-24.
6. Ημερίδα με θέμα: «Ιογενείς ηπατίτιδες Β και C». 28.02.-1.03.2003. Αθήνα.
7. Ιωάννοβιτς Ι. Πλαστική Χειρουργική. Εκδ. Λίτσας 1990.
8. Kemble. HIV. Lamb B. Practical burn management. Hodder and Stoughton 1987
9. Λαζαρίδης Λ. Η αντιμετώπιση των εγκαυματιών στη χώρα μας. Υγεία 1990, Ιαν-Φεβ.
10. Martyn JAJ. Acute management of τhe burned patient. WB Saunders Company 1990.
11. Mollison PL, Engeltrief CP, Contreras M. Blood Transfusion in Clinical Medicine. 9th Edition. London, Blackwell Scientific Publications 1993.
12. Muir IFK, Barclay T, Settle JAD. Burns and their treatment. Butterworths 1987.
13. Petz LD, Swisher SN, Kleinman S et al. Clinical practice of transfusion medicine. 3rd Edit. New York 1996, Churchill Livingstone.
14. Ρώσσης, Γιακουμετής Α. Η σύγχρονη θεραπεία εγκαυμάτων. Εκδ. Παρισιάνος, Αθήνα 1981.
15. Rossi EC, Simon TL, Moss GS et al. Principles of transfusion medicine. 2nd Edit. Baltimore Williams and Willkins 1996.
16. Settle JAD. Principles and practice of burn management. Churchill Livingstone 1996.
17. Σιγάλας Ι. Παράμετροι κόστους της HIV/AIDS νόσου. Ιατρικό Βήμα 77, Σεπτ.-Oκτ. 2001.
18. Standards for Blood Banks and Transfusion Services. 17th Edit. Bethesda, American Association of Blood Banks 1996.
19. Technical Manual of the American Association of Blood Banks. 12th Bethesda, American Association of Blood Banks 1996.
20. Yang Chih-Chun, Hsu Wei-Shia, Shih Tsi Siang. Treatment of burns Shanghai Scient. And Techn. Pubications 1982.
21. Walker RH. Special Report: Transfusion Risks. Am J Clin Pathol 1987; 88:374.